Характерная особенность ангины людвига

Ангина Людвига — это гнилостно-некротическое воспаление дна ротовой полости с поражением смежной подбородочной и подъязычной областей. Клинически проявляется резкой болью в горле, ограничением акта глотания, отёком шейной подкожно-жировой клетчатки, подъёмом температуры и другими симптомами общей интоксикации. Диагностика заключается в проведении общего анализа крови, рентгенографии, КТ или МРТ области шеи. Лечебные мероприятия предполагают раннее хирургическое вмешательство, применение антитоксической сыворотки и антибиотиков, дезинтоксикационную и гипербаротерапию.
Общие сведения
Ангина Жансуля-Людвига представляет собой тяжёлую хирургическую патологию, возникающую вследствие размножения в тканях подчелюстной области патогенных анаэробных микроорганизмов. Заболевание было описано французским хирургом Ж. Жансулем в 1830 г. и дополнено его немецким коллегой Л.Ф. фон Людвигом в 1836 г. В литературе также встречается под названиями «удушающая болезнь», «злокачественная ангина», «железный ошейник», «гнилостно-некротическая флегмона». Является редкой патологией: за последние четверть века в практической оториноларингологии имеется около 40 сообщений о заболевании. Большая часть случаев приходится на мужчин в возрасте от 25 до 65 лет. В доантибактериальный период количество летальных исходов от ангины Людвига достигало отметки 50% и более.
Ангина Людвига
Причины
Этиологическим агентом чаще выступает анаэробная флора, в основном, клостридии в сочетании со стрептококками. Реже обнаруживаются фузобактерии, золотистые стафилококки, спирохеты, кишечная палочка и другие. В последние годы чаще встречается микст-инфекция. Но сам воспалительный процесс возникает при наличии следующих причинных факторов:
- Стоматологические заболевания. Приводить к ангине Людвига способно воспаление зубной ткани и дёсен – периостит, периодонтит, перикоронит, гингивит, стоматит, болезнь Бехчета. Значимая роль в этиологии флегмоны дна полости рта отводится запущенному кариозному процессу в области вторых-третьих моляров нижней челюсти.
- ЛОР-заболевания. Кроме одонтогенных причин, источниками развития ангины Жансуля могут являться инфекционные патологии носоглотки и околоносовых пазух – тонзиллит, заглоточный и паратонзиллярный абсцесс, аденоидит, фарингит и синуситы. Постоянное присутствие вирулентной флоры повышает вероятность гнилостно-некротического воспаления тканей дна полости рта.
- Травмы. Заболевание может провоцироваться травмами мягких тканей поднижнечелюстного пространства и челюстно-лицевой зоны, длительным пребыванием в верхних дыхательных путях инородного тела, пирсингом языка. Травматическое повреждение создаёт предпосылки для развития бактериальной инфекции, которая с током крови может достичь подчелюстного пространства.
В группу риска входят пациенты с наличием сахарного диабета, онкозаболеваний, тяжёлых аутоиммунных патологий, иммунодефицитных состояний (СПИД, недостаточность IgG, синдром Веста и др.), низким уровнем гигиены ротовой полости. Заболевание чаще выявляется у людей, страдающих алкоголизмом, употребляющих наркотические средства и имеющих низкий социальный статус. Особенно высок риск у лиц, получающих цитостатическую или гормональную терапию.
Патогенез
Под воздействием инфекционных агентов в поднижнечелюстном пространстве начинается процесс воспаления, переходящий на мышцы полости рта. В большинстве случаев оно распространяется от челюстно-подъязычной мышцы вниз по подкожной клетчатке до уровня ключиц. При наличии интеркуррентных заболеваний, отягчающих течение ангины Людвига, воспаление через шилоязычную мышцу способно достигать глоточно-верхнечелюстного и заднеглоточного пространств, захватывая верхнее средостение.
Мышечные структуры утолщаются, в отдельных местах или на всём протяжении происходят их некротические изменения. Характерная особенность — отсутствие гноеобразования. Обнаруживаются лишь участки расплавления и размягчения мускулатуры, из которых при разрезе отходит большое количество отделяемого тёмного цвета с пузырьками газа и резким зловонным запахом. Поражённые мышцы вначале приобретает бледно-красную, а затем тёмно-коричневую окраску, хрупкую и легко рвущуюся структуру. Сохранившиеся участки отличаются сухостью, минимальными кровоизлияниями, отсутствием признаков экссудации и пролиферации.
Симптомы ангины Людвига
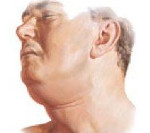
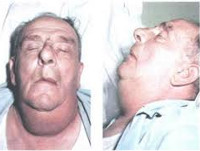
Начало заболевания стремительное. В первые сутки температура субфебрильная, но затем быстро достигает отметки в 39-40°C. Кожа лица и шеи приобретает землистый оттенок и бледность, но в ряде случаев она может оставаться неизменной. Спустя 2-3 суток на кожном покрове появляются пятна бронзового цвета, которые со временем сменяются на синюшные. Постоянно прогрессирующая отёчность мягких тканей способствует нарушению дыхания. При её распространении на глотку нарушается акт глотания. При переходе на гортань голос становится сиплым, речь затрудняется, вплоть до полного отсутствия.
Заметно выражен интоксикационный синдром. Возникшие возбуждение или эйфория сменяются апатией, заторможенностью. Быстро присоединяются общая слабость, недомогание, головные боли, разбитость, бессонница, рвота, при тяжёлом течении — бред и галлюцинации. Артериальное давление склонно к снижению, пульс слабого наполнения, ритмичный, до 130-140 ударов в минуту. При отсутствии лечения симптомы интоксикации усиливаются. Заметно ухудшается общее состояние, температура принимает волнообразный характер. Появляются профузные поты, потрясающий озноб, нарушения сознания.
При ангине Людвига отмечается характерный внешний вид больного. Рот полуоткрыт, из него исходит неприятный гнилостный запах. Присутствует периодическое слюнотечение в уголках рта, жевательная функция ограничена. Язык обложен коричневатым налётом, увеличен, приподнят и несколько отодвинут кзади. Пациент занимает вынужденное полусидячее положение, старается не двигать шеей, чтобы избежать возникновения болевых ощущений. Припухшие, отёчные ткани на ощупь очень плотные, «деревянистые» и болезненные. В некоторых случаях возможно малосимптомное течение ангины с минимальными явлениями интоксикации.
Осложнения
При отсутствии должного лечения или при наличии у пациента выраженного иммунодефицита болезнь чревата рядом серьёзных осложнений, которые несут прямую угрозу для жизни. Местные осложнения представлены асфиксией и развитием газовой гангрены. Гематогенное распространение инфекции приводит к возникновению медиастинита, менингита, бактериального эндокардита и тромбоза пещеристого синуса. Из функциональных нарушений наиболее опасны острая печёночная и почечная недостаточность. Основными причинами смерти являются сепсис, инфекционно-токсический шок и полиорганная недостаточность.
Диагностика
Диагностикой ангины Людвига занимаются врачи-терапевты, оториноларингологи и хирурги. В типичных случаях распознавание патологии не вызывает трудностей, правильный диагноз можно поставить на основании характерного внешнего вида пациента и анамнестических сведений. Для уточнения диагноза проводится:
- Оценка объективных данных. Осмотр позволяет выявить отёчность тканей, изменение цвета кожного покрова, вынужденное положение пациента. Пальпаторно обнаруживается выраженная плотность инфильтрата и незначительное усиление болезненности. Проведение орофарингоскопии затруднительно из-за ограничения открывания рта. С её помощь можно определить увеличение в размерах языка, отёчность и гиперемию слизистой оболочки заднего отдела ротовой полости.
- Лабораторные исследования. ОАК указывает на преобладающий лейкоцитоз с увеличением числа палочкоядерных нейтрофилов, повышение СОЭ более 50-60 мм/ч, снижение гемоглобина. В 5% случаев выявляются лейкопения и тромбоцитопения. Для биохимического анализа характерно повышение миоглобина и острофазовых показателей — С-реактивного белка, сиаловых кислот и серомукоида. После вскрытия флегмоны осуществляется бактериальный посев микрофлоры.
- Лучевые методы. Рентгенография в боковой и прямой проекциях, МРТ и КТ тканей шеи применяются для обнаружения инфильтрата с наличием газовых пузырьков, характерных для анаэробной инфекции. Ультразвуковое исследование используется для визуализации основного очага воспаления и обнаружения увеличенных лимфатических узлов.
Дифференциальная диагностика проводится с флегмоной шеи, токсической формой дифтерии, острым эпиглоттитом, стенозирующим ларинготрахеитом, ангинозно-бубонной формой туляремии и заглоточным абсцессом. Для постановки диагноза необходима консультация врача-инфекциониста и челюстно-лицевого хирурга.
Лечение ангины Людвига
Лечение проводится в условиях хирургического и реанимационного стационаров. Больному обеспечивают полноценный покой, минимизируют контакт с окружающими людьми, назначают диету, включающую в себя достаточное количество белка и витаминов. При отсутствии осложнений и своевременном обращении к специалистам весь период лечения и реабилитации занимает 2–2,5 недели. Комплекс неотложных и плановых мероприятий включает:
- Хирургическое вмешательство. Осуществляется по экстренным показаниям под общей анестезией. Заключается в широком рассечении поражённой области с целью увеличения доступа кислорода. Выявленные омертвевшие участки подвергаются некрэктомии. Швы после операции не накладываются, в ране оставляют тампон с антисептиком. Через дополнительные разрезы устанавливают дренажи для дальнейшего введения лекарственных средств.
- Медикаментозную терапию. Производится назначение антибактериальных препаратов из группы пенициллинов, тетрациклинов и нитроимидазолов. Осуществляется введение противогангренозной сыворотки, содержащие антитоксины основных возбудителей газовой гангрены. С дезинтоксикационной целью в больших количествах применяются растворы кровезаменителей (реополиглюкин, гемодез) и солевые растворы. Для местного лечения ангины Людвига используются повязки с антисептиками, мази с протеолитическимии ферментами, а на конечном этапе репаранты — средства, способствующие заживлению раневых дефектов.
- Физиотерапевтическое лечение. Назначают облучение поляризованным светом, магнитотерапию, лазерное и ультрафиолетовое воздействие на рану. Применяется гипербарическая оксигенация, суть которой состоит в помещении пациента в камеру с повышенным содержанием О2. Кислород, попадая в очаг воспаления, оказывает губительное действие на анаэробную флору. Также используются озонированные растворы и инсуффляции кислорода посредством катетера. Разрабатывается методика обработки раневой поверхности воздушной струёй, содержащей оксид азота.
Прогноз и профилактика
Прогноз при правильно проведённом лечении благоприятный, при развитии осложнений заметно ухудшается. Летальность от ангины Жансуля-Людвига на сегодняшний день составляет около 8-10%. Профилактические мероприятия направлены на соблюдение гигиены полости рта, своевременное лечение таких заболеваний, как кариес, периодонтит, периостит, стоматит, гингивит, тонзиллит. Не менее важны предохранение слизистой от излишней травматизации, незамедлительное удаление инородных тел дыхательных путей, антисептическая обработка ран в области шеи, глотки, дёсен.
Источник
Ангина Жансуля — Людвига (лат. angina Ludovici, Angina Gensouli — Ludwigi[источник не указан 3227 дней]) — это двустороннее воспаление мягких тканей дна полости рта с вовлечением в патологический процесс смежных анатомических областей. Инфекция может распространиться через шилоязычную мышцу в глубь глоточно-верхнечелюстного пространства, с возможным поражением и заднеглоточного пространства, а также и верхнего средостения.
Ангина Жансуля — Людвига, или гнилостно-некротическая флегмона дна полости рта, впервые описана в 1830 г. Ж. Жансулем,[2] а в 1836 г. Л. Ф. фон Людвигом (англ.)русск.. Поэтому справедливо её следует называть или ангиной Жансуля,[источник не указан 3227 дней] или ангиной Людвига, как она и называется во многих европейских языках. Название Angina Ludovici было предложено в 1837 году Камерером.[3] Упоминания заболевания встречаются и значительно раньше, под именами cynanche, carbunculus gangraenosus, morbus strangulatoriu, esquinancia gangraenosa, angina maligna, исп. garotillo, фр. l’esquinancie inflammatoire gangreneuse, фр. phlegmon large du cou.[4]
Заболевание встречается сравнительно редко.
По данным Н. Williams (1940), смертность при ангине Жансуля — Людвига в доантибиотический период достигла 55 %. С появлением сульфаниламидных препаратов она снизилась до 10 %. R. Hought и соавт. (1980), обобщив данные английской литературы за 1945—1979 гг., обнаружили сообщения о 75 случаях заболеваний ангиной Жансуля — Людвига; в 7 случаях (9,3 %) были отмечены неблагоприятные исходы.
Этиология[править | править код]
Возбудителем ангины Жансуля — Людвига является анаэробная микрофлора, о наличии которой свидетельствуют неприятный запах и грязно-серый цвет экссудата, а также наличие газа в обильных некротических массах, наполняющих рану. Анаэробная микрофлора обнаруживается в симбиозе с кишечной палочкой, стрептококками и др. микроорганизмами.
Патогенез[править | править код]
Мышцы дна полости рта значительно утолщаются, некротизируются на всём протяжении или в отдельных участках; никакого гноеобразования нет, образуются лишь небольшие очаги размягчения и расплавления мышц. Из этих очагов при разрезе выделяется значительное количество ихорозной жидкости грязно-коричневого цвета с неприятным запахом и пузырьками газа. В остальных участках мышцы выглядят сухими, мало кровоточащими, как бы сваренными. Никаких признаков экссудации или пролиферации не отмечается.
Симптомы[править | править код]
Заболевание характеризуется острым началом и тяжелой интоксикацией больного, сопровождающейся быстро нарастающим отеком мягких тканей, распространяющимся, в частности, на верхние дыхательные пути и приводящим к затруднению дыхания и асфиксии. Температура тела повышается до 39—40 °С, пульс слабый, резко увеличивается до 130—140 уд./мин, артериальное давление падает до 90/60 мм рт. ст., тоны сердца становятся приглушёнными. Возникающее возбуждение больного, а иногда — эйфория, быстро сменяется апатией. Как следствие интоксикации развиваются бессонница, головные боли, рвота, бред. Резко меняется гемограмма: выявляются лейкопения, лимфопения, сдвиг лейкоцитарной формулы влево, снижается содержание гемоглобина, СОЭ возрастает до 60 мм/ч.
На обзорных рентгенограммах шеи в передней и боковой проекциях определяется скопление газа в мягких тканях.
В течение первых 1—3 суток кожные покровы лица и шеи бледные, с землистым оттенком, в цвете могут оставаться не изменёнными, но затем появляются характерные пятна бронзовой окраски. Инфильтрат мало болезнен, не имеет чётких границ и распространяется на несколько клетчаточных пространств; происходит омертвение поражённых тканей с отсутствием гноя. Контакт с больным нарушен. Движения его языка затруднены, дыхание прерывисто, резко затруднено и глотание.
В последующие сроки наблюдения на коже появляются багровые пятна с синюшным и бронзовым оттенком. При пальпации плотно инфильтрированных и умеренно болезненных тканей определяется крепитация; изредка можно выявить флуктуацию. Общее состояние резко и прогрессивно ухудшается, развивается сепсис. На фоне нарастающей сердечно-сосудистой недостаточности в результате интоксикации и гипоксии может наступить смерть.
При ангине Жансуля — Людвига припухлость, появляющаяся в подчелюстной или подъязычной области, быстро распространяется на соседние клетчаточные пространства. Развитие воспалительного процесса сопровождается лихорадочным состоянием, бессонницей, возбуждением, нередко бредом. Однако эти явления могут отсутствовать, и тогда заболевание вначале протекает довольно благоприятно.
Голова больного при этом заболевании обычно слегка наклонена вперёд, он избегает двигать ею. Лицо бледное, иногда землистого оттенка; нередко имеет желтушную окраску.
Из подчелюстных треугольников и подподбородочной области возникший здесь значительный отёк распространяется на щёчные области и шею. При ощупывании припухшие ткани очень плотны, болезненны. Инфильтрат не имеет отчетливых границ и захватывает всю толщу дна полости рта, в результате чего отёчный и увеличенный в размерах язык оттесняется кверху и назад. Движения языка затруднены, глотание почти невозможно, дыхание стеснено. Рот больного полуоткрыт, из него вытекает слюна. В то же время и открывание рта может быть ограничено.
Слизистая оболочка подъязычной области бывает резко приподнята и выбухает в виде валика выше уровня коронок зубов; она покрыта фибринозным налетом.
Таково течение процесса в первые 3—5 дней. В дальнейшем цвет кожи над припухлостью изменяется, на ней появляются синевато-багровые пятна, иногда пузыри. Некоторые участки слизистой оболочки дна полости рта покрываются сероватым налётом.
Общее состояние больного непрестанно ухудшается, нарастают явления интоксикации. Температура значительно повышена и часто даёт большие колебания в течение суток. Временами появляется профузный пот.
Лечение[править | править код]
Лечение — комплексное. Оперативное вмешательство, учитывая его объемность, должно осуществляться в условиях полноценного обеспечения анестезиологического пособия. Широко раскрывают пораженные клетчаточные пространства, чем достигаются дренирование и аэрация тканей. Раскрытые клетчаточные пространства обрабатывают антисептическими растворами. При наличии больших участков некроза тканей проводят некроэктомию. При показаниях накладывают трахеостому.
Назначают специфическое лечение. Оно заключается в применении смеси антигангренозных сывороток, а по мере выяснения возбудителя заболевания, вводят только одноименную сыворотку. Одной лечебной дозой сыворотки считается 10 её профилактических доз, т. е. по 50 000 ME каждой (всего 150 тыс. ME). Во избежание развития анафилаксии сыворотку вводят под наркозом внутривенно, разведя её предварительно изотоническим раствором натрия хлорида. Одновременно переливают 100-150 мл крови. Кроме внутривенного введения, обязательно вводят антигангренозную сыворотку внутримышечно (5-8 доз), создавая тем самым в организме депо антител. При показаниях введение сыворотки может быть повторено.
Перед введением сыворотки проводят пробу на индивидуальную переносимость. Из тест-ампулы (сыворотка в разведении 1:100) вводят внутрикожно 0,1 мл жидкости; если образуется папула диаметром 1 см с гиперемией кожных покровов вокруг неё, проба оценивается как положительная. Если проба оказывается отрицательной, вводят 0,1 мл сыворотки подкожно и, при отсутствии каких-либо реактивных проявлений, через 30 мин вводят полную лечебную дозу сыворотки внутримышечно или капельно внутривенно.
Кроме того, назначают антибактериальную, антитоксическую, гипосенсибилизирующую, общеукрепляющую и иммуно-корригирующую терапию.
Антибактериальная терапия должна включать полусинтетические пенициллины, тетрациклины. Дезинтоксикация достигается введением большого количества жидкостей (до 4 л/сут): кровезаменителей дезинтоксикационного действия (гемодез, реополиглюкин), белковых кровезаменителей, переливанием крови, назначением обильного питья.
К патогенетической терапии относится гипербарическая оксигенация тканей или, при отсутствии возможности её применения — местная оксигенация, достигаемая периодической инсуффляцией кислорода в рану через катетер. Для очищения раны от остатков некротизированных масс используют протеолитические ферменты. Больному должны быть обеспечены покой, полноценное питание; он должен получать сердечно-сосудистые средства и необходимую симптоматическую терапию.
Таким образом, антибиотикотерапии, применению противогангренозной сыворотки и гипербаротерапии отводится важная роль в комплексе осуществляемого лечения ангины Женсуля Людвига. Однако ни один из видов применяемого в настоящее время консервативного лечения не снизил значения раннего широкого хирургического вмешательства. С целью повышения эффективности антибактериальной терапии в послеоперационном периоде проводят регионарную инфузию антибиотиков, назначают метронидазол (трихопол), проводят гипербарическую оксигенацию и местную оксигенотерапию раны в сочетании с другими лечебными мероприятиями. Показано также проведение местного раневого диализа растворами перекиси водорода, других антисептиков. Для ускорения очищения раны от некротизированных тканей местно применяют протеолитические ферменты.
При наличии признаков газовой гангрены вводят противогангренозную поливалентную сыворотку, содержащую антитоксины (10000 ME) против трех видов возбудителей газовой гангрены — Cl. perfringens, Cl. oedomatiens, Cl. septicum.
Прогноз достаточно благоприятен при отсутствии осложнений через несколько дней происходит снижение температуры, улучшается общее состояние больного. Последующее заживление ран обычно протекает без осложнений
См. также[править | править код]
- Флегмона
Примечания[править | править код]
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ J. Gensoul, Phlegmon septique du plancher de la bouche de Gensoul, Journal Clinique des Hôpitaux de Lyon, 1830
- ↑ R. Colp, The Relation of the Submaxillary Salivary Gland To Infection of the Submaxillary Triangle of the Neck, Annals of Surgery, v. 81(3), 1925, pp. 611—621
- ↑ K. Tschiassny, Ludwig’s angina, Arch Otolaryngol 38(5), 1943, pp. 485—496
Ссылки[править | править код]
- Ангина Женсуля-Людвига
- Флегмона дна полости рта и ангина Женсуля-Людвига
Источник

