Ангины классификация по солдатову
Хронический
тонзиллит – это хроническое аутоиммунное
заболевание нёбных миндалин. Оно так
же является инфекционно-аллергическим
заболеванием, для которого характерны
местные проявления небных миндалин,
представленные стойкой воспалительной
реакцией. Морфологически это выражается
триадой симптомов: альтерацией
(изменением структуры клеток),
пролиферацией (разрастанием клеток) и
экссудацией (выход крови через стенки
сосудов в ткани)Этиология
и патогенез
В
историческом плане хронический тонзиллит
уже давно рассматривается как заболевание
инфекционно-аллергического генеза
(Б.С. Преображенский, 1966). Однако этиология
и патогенез хронического тонзиллита
на сегодняшний день до конца не
изучены.
Пусковыми моментами в
развитии заболевания являются повторные
воспалительные процессы, приводящие
к местной иммунодепрессии, которая в
значительной степени касается способности
клеток миндалин к образованию антител
и уровня цитотоксической активности
иммунокомпетентных клеток, снижения
рецепции и продукции цитокиновых
молекул в их ткани. При хроническом
воспалении в миндилинах появляются
клетки, обладающие способностью
ингибировать естественную цитолитическую
активность клеток крови, а также
по-видимому, и самих миндалин. Происходит
антигенная «перегрузка» ткани
миндалин, что приводит к явлению
конкуренции антигенов. Немаловажную
роль играют токсические субстанции
микроорганизмов и общие аллергиские
реакции.
Развитию хронического
тонзиллита способствует также стойкое
нарушение носового дыхания (аденоиды
у детей, искривление носовой перегородки,
увеличение нижних носовых раковин,
полипы носа и др.). Причинами местного
характера нередко являются инфекционные
очаги в близлежащих органах: кариозные
зубы, гнойные гаймориты, хронические
аденоидиты..
.
Классификация тонзиллитов И. Б. Солдатова
(1975).
I.
Острые.
1.
Первичные: катаральная, лакунарная,
фолликулярная, язвенно-пленчатая
ангина.
2.
Вторичные:
а)
при острых инфекционных заболеваниях
– дифтерии, скарлатине, туляремии,
брюшном тифе;
б)
при заболеваниях системы крови –
инфекционном мононуклеозе, агранулоцитозе,
алиментарно-токсической алейкемии,
лейкозах.
II.
Хронические.
1.
Неспецифические:
а)
компенсированная форма;
б)
декомпенсированная форма.
2.
Специфические: при инфекционных
гранулемах – туберкулезе, сифилисе,
склероме.
Различают
два основных метода лечения: хирургический
и консервативный.
Консервативное
лечение показано при компенсированной
форме, а также при декомпенсированной,
проявляющейся повторными ангинами, и
в случаях, когда имеются противопоказания
для хирургического лечения. 1. Средства,
способствующие повышению защитных сил
организма: правильный режим дня,
рациональное питание с употреблением
достаточного количества натуральных
витаминов, физические упражнения,
курортно-климатические факторы,
биостимуляторы, гамма-глобулин, препараты
железа и др. 2. Гипосенсибилизирующие
средства: препараты кальция, антигистаминные
препараты, аскорбиновая кислота,
эпсилон-аминокапроновая кислота, малые
дозы аллергенов и др. 3. Средства
иммунокоррекции: левамизол, продигиозан,
тималин, ИРС-19, бронхомунал, рибомунил
и др. 4. Средства рефлекторного воздействия:
различного вида новокаиновые блокады,
иглорефлексотерапия, мануальная терапия
шейного отдела позвоночника (было
замечено, что у больных с хроническим
тонзиллитом и частыми ангинами
встречается нарушение подвижности в
черепно-шейном сочленении со спазмом
коротких разгибателей шеи, и что блокада
на этом уровне увеличивает восприимчивость
к повторяющимся тонзиллитам). 5. Средства,
оказывающие санирующее воздействие
на небные миндалины и их регионарные
лимфатические узлы (активные, врачебные
манипуляции).А. Промывание лакун
миндалин. Применяется с целью удаления
патологического содержимого миндалин
(пробки, гной). Промывают обычно шприцом
с канюлей, применяя различные растворы.
Такими растворами могут быть антисептики,
антибиотики, ферменты, Б. Отсасывание
содержимого лакун миндалин. С помощью
электроотсоса и канюли можно удалить
жидкий гной из лакун миндалин. А, применив
специальный наконечник с вакуумным
колпачком и с подведением лекарственного
раствора, можно одновременно промыть
лакуны. В. Введение в лакуны лекарственных
веществ. Для введения применяется шприц
с канюлей. Вводят различные эмульсии,
пасты, мази, масляные взвеси. Они
задерживаются в лакунах на более
длительное время, отсюда и более
выраженный положительный эффект. Г.
Инъекции в миндалины. Шприцом с иглой
пропитывают саму ткань миндалин или
окружающее ее пространство различными
лекарственными средствами. Некоторое
время назад в Харькове было предложено
делать инъекции не одной иглой, а
специальной насадкой с большим
количеством маленьких иголочек, что
оказалось более эффективным, так как
ткань миндалины действительно
пропитывалась лекарством, в отличие
от инъекции только одной иглой. Д.
Смазывание миндалин. Для смазывания
предложено довольно большое количество
разных растворов или смесей (спектр
действия как у препаратов для промывания).
Наиболее часто применяемые препараты:
раствор Люголя, колларгола, масляный
раствор хлорофиллипта, настойка
прополиса с маслом и др. Е. Полоскания
горла. Выполняются самостоятельно
больным. Бесчисленное количество
полосканий предложено народной
медициной. В аптеках тоже можно найти
достаточное количество готовых растворов
или концентратов для полоскания. 6.
Физиотерапевтические методы лечения.
Чаще всего назначают ультразвук,
микроволновую терапию, лазеротерапию,
СВЧ, УВЧ, индуктотермию, ультрафиолетовое
облучение миндалин, магнитотерапию,
электрофорез, «Витафон» (аппарат
виброакустический), грязелечение,
ингаляции. Предложены также методики
с местным применением иммуномодулирующих
средств, таких как левамизол и др. . Как
правило, операцию назначают при
декомпенсированной форме тонзиллита
и в случаях, когда проводимое неоднократно
консервативное лечение не улучшило
состояние миндалин. Противопоказания
к тонзиллэктомии: гемофилия, выраженная
сердечно-сосудистая и почечная
недостаточность, тяжелая форма сахарного
диабета, активная форма туберкулеза,
острые инфекционные заболевания,
последние месяцы беременности, период
менструации. Если накануне была ангина,
то следует проводить операцию через
2-3 недели. Взрослых обычно оперируют
под местным обезболиванием, применяя
для терминальной анестезии дикаин или
пиромекаин, для инфильтрационной –
новокаин или тримекаин. Производят
дугообразный разрез по краю небно-язычной
дужки с переходом на небно-глоточную.
Распатором или элеватором через разрез
проникают в паратонзиллярное пространство,
за капсулу миндалины, отсепаровывают
последнюю от небно-язычной дужки
экстракапсулярно от верхнего полюса
до нижнего. Затем захватывают миндалину
зажимом и отделяют ее от небно-глоточной
дужки. Рубцовые сращения, не поддающиеся
тупой сепаровке, рассекают ножницами,
делая мелкие насечки. Наложив на
миндалину режущую петлю и отклонив ее
книзу, отсекают петлей всю миндалину.
Тонзиллярую нишу обрабатывают
гемостатической пастой. При отделении
миндалины учитывают, что вблизи от ее
полюсов проходят внутренняя и наружная
сонные артерии. После операции больного
укладывают в постель обычно на правый
бок, придав возвышенное положение его
голове. В первый день разрешается
сделать несколько глотков воды. В
последующие дни больной получает
протертую и жидкую негорячую пищу, ему
назначают антибактериальную терапию.
К 4-5-му дню больничного режима тонзиллярные
ниши очищаются от фибринозного налета.
Больного выписывают для амбулаторного
наблюдения у оториноларинголога. К
хирургическим методам относится также
диатермокоагуляция миндалин (сейчас
применяется редко). В последние годы
разработаны новые методы хирургического
лечения: тонзиллэктомия при помощи
хирургического лазера.
Соседние файлы в папке шпоры по билетам
- #
- #
- #
- #
- #
- #
- #
Источник
I. Острые:
1. Первичные:
— Катаральная
— Фолликулярная
— Лакунарная
— Язвенно-пленчатая
2. Вторичные
— при острых инфекционных заболеваниях (дифтерии, скарлатине, туляремии, брюшном тифе, инфекционном мононуклеозе)
— поражение миндалин при заболеваниях системы крови (агранулоцитозе, алиментарно-токсической алейкии, лейкозе).
II. Хронические
1. Неспецифические
— Компенсированная форма
— Декомпенсированная форма
2. Специфические: при инфекционных гранулемах – сифилисе, туберкулезе, склероме.
Первичная ангина — одно из наиболее распространённых заболеваний верхних дыхательных путей, по частоте уступает только ОРВИ. Заболеваемость имеет выраженный сезонный характер (весна, осень). Болеют преимущественно дети и лица молодого возраста (до 35 лет). Источник инфекции — больные ангиной, а также носители стрептококков, выделяющие во внешнюю среду большое количество возбудителей при разговоре и кашле. Основной путь инфицирования — воздушно-капельный, также возможно заражение контактно-бытовым и алиментарным путями. Восприимчивость к стрептококкам высокая, особенно у детей. Меньшее значение имеет эндогенное инфицирование (при наличии в полости рта и глотке очагов хронической инфекции, например, кариеса зубов, заболеваний дёсен и т.д.).
Классификация.В зависимости от характера и глубины поражения миндалин выделяют катаральную, фолликулярную, лакунарную и некротическую ангины. По степени тяжести выделяют лёгкую, среднетяжёлую и тяжёлую формы заболевания. Тяжесть ангины определяют с учётом выраженности общих и местных изменений, причём решающее значение имеют общие проявления.
Патогенез ангины.Входные ворота инфекции — лимфоидная ткань ротоглотки, где формируется первичный очаг воспаления. Предрасполагают к развитию ангины общее и местное переохлаждение, запылённая или загазованная атмосфера, повышенная сухость воздуха, нарушение носового дыхания, гиповитаминозы, снижение иммунитета и т.д. Чаще всего ангина развивается после перенесённого ОРВИ. Возбудители ОРВИ снижают защитные функции эпителиального покрова и способствуют инвазии стрептококков. Фиксация ß-гемолитического стрептококка на поверхности миндалин и других скоплений лимфоидной ткани обусловлена сродством ряда антигенных структур микроба, в частности липотейхоевой кислоты, к эпителию лимфоидного аппарата ротоглотки. М-протеин стрептококков снижает фагоцитарную активность лейкоцитов на месте входных ворот и тем самым способствует повышению восприимчивости ребёнка к этому заболеванию. Патогенное действие стрептококков не ограничивается лишь местным повреждением, приводящим к развитию ангины. Продукты жизнедеятельности стрептококков (в первую очередь токсины), попадая в кровь, вызывают нарушения терморегуляции, токсическое поражение нервной и сердечно-сосудистой систем, а также могут запускать иммунопатологические процессы, приводящие к развитию метатонзиллярных заболеваний (ревматизма, гломерулонефрита). Особенно велик риск развития метатонзиллярных заболеваний при часто рецидивирующей стрептококковой ангине.
Клиника первичной ангины:
— острое начало заболевания с повышения температуры до высоких цифр;
— болезненность в горле и в области регионарных лимфатических узлов;
— при осмотре у больных можно видеть лихорадочный румянец на щеках;
— при фарингоскопии отмечается гиперемия зева, как правило, яркая (реже отграниченная), умеренная отёчность дужек миндалин, иногда разрыхленность слизистой, в лакунах (при лакунарной ангине) или на поверхности миндалин (при ложнопленчатой ангине) наложения беловато-желтоватого или серовато — желтоватого цвета, легко снимающиеся и полностью растирающиеся между предметными стёклами. Иногда наложения при ангине могут сниматься с трудом и не полностью растираться между предметными стёклами. Так бывает в тех случаях, когда ангины вызываются стафилококком или диплострептококком, которые обладают способностью вырабатывать некротоксин. При осмотре зева обращается внимание на гнилостный запах изо рта.
При фолликулярной ангине может быть более высокая температурная реакция, более выраженный отёк миндалин и значительнее реакция со стороны регионарных лимфоузлов. Наложений на миндалинах нет, а из-под слизистого слоя просвечивают нагноившиеся фолликулы величиной с просяное зерно.
Диагностируя ангину, необходимо ориентировочно определиться с её этиологией, т.к. это определит тактику лечения. В первую очередь необходимо оценить соотношение выраженности интоксикации и местных явлений. Если у больного ангиной общая интоксикация незначительная, а местные изменения глубокие, то надо думать, либо о стафилококковой ангине (при гнойном характере наложений), либо о грибковом тонзиллите (в случае появления крошковатого или грубого бугристого налёта), либо об ангине Симановского-Венсана (когда имеется некротический тонзиллит, нередко односторонний). Для наиболее распространенной, стрептококковой ангины, типичны выраженная интоксикация и лихорадка сочетающаяся и параллельная наличию налётов на миндалинах.
Слабо выраженная интоксикация при значительных изменениях миндалин и их гипертрофия типична для хронического тонзиллита, для диагностики которого необходимо тщательно собрать анамнез, обратить внимание на диспропорцию между выраженностью гипертрофии и изменения структуры миндалин и слабой, либо отсутствующей гиперемией.
Ангина, в том числе стрептококковая, у детей в большинстве случаев возникает на фоне ОРВИ. Роль вирусов в этих случаях сводиться к снижению защитных функций эпителия миндалин и, возможно, усилению патогенных свойств стрептококка, выступающего в качестве симбионта нормальной микрофлоры ротоглотки, при этом быстро формируется мощный микробный очаг. При этом обычно на 3 — 5 день болезни наряду с симптомами ОРЗ появляется клиника типичной острой фолликулярно-лакунарной ангины. В таких случаях надо диагностировать два заболевания, например — грипп, осложненный фолликулярной ангиной.
Вирусы, вызывающие ОРВИ (особенно аденовирусная инфекция) могут сами вызывать тонзиллит, однако они уже клинически дифференцируются с ангиной (паутинообразная плёнка при АВИ, герпангина при энтеровирусной инфекции).
Для того, что бы исключить гипердиагностику ангины, необходимо знать не только её типичную клинику, но и нехарактерные для неё симптомы. Ангине не свойственны — истинный конъюнктивит (отёчность конъюнктив, светобоязнь, слезотечение). При сочетании острых конъюнктивита и тонзиллита следует думать об аденовирусной инфекции, ОРВИ, кори, энтеровирусной инфекции.
Дата добавления: 2015-01-30; просмотров: 8377; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Увлечёшься девушкой-вырастут хвосты, займёшься учебой-вырастут рога 9734 — | 7637 — или читать все…
Читайте также:
- I. ОПРЕДЕЛЕНИЕ, КЛАССИФИКАЦИЯ ЖЕЛТУХИ
- II. Классификация документов
- III. Классификация по времени возникновения
- IX.4. Классификация наук
- V. КЛАССИФИКАЦИЯ И КРАТКАЯ ХАРАКТЕРИСТИКА ЧРЕЗВЫЧАЙНЫХ СИТУАЦИЙ
- VIII) Классификация желез внутренней секреции
- А) Для чего предназначна «Гигиеническая классификация условий труда»?
- Адаптации, определение понятия, классификация
- Актиномикоз (определение, этиология,клиника, диагностика, лечение, классификация, профилактика.)
- Аменорея. Классификация
- Анализ, классификация и характеристики современных источников света и осветительных приборов. Область их применения
- Анатомически узкий таз. Современная классификация, степени сужения таза
Источник
Любое классифицирование сложных явлений ставит своей целью сделать их понятнее. Пояснение медицинских терминов через раскладывание их на составляющие части не просто описывает виды синдромов. Такие классификации позволяют распознать и определить правильное лечение для того или иного заболевания. Подходя с практической точки зрения, в странах СНГ и Европе чаще всего используют классификацию ангин Б. С. Преображенского. Она определяет описанные ниже виды и типы заболевания.
Классификация ангин по Преображенскому
По времени возникновения ангины делят на:
- первичные — те, что возникают у пациента впервые или после двух- , трёхлетнего перерыва после предыдущего подобного заболевания;
- повторные — те, что появляются вскоре после предыдущих подобных заболеваний и повторяются раз в полгода — год, то есть рецидивируют.
Условность данного разделения заключается в том, что не всегда удаётся распознать протекающий в перерывах между ангинами тонзиллит. Особенно если он приобретает не острую, а хроническую форму и не доставляет очевидных неудобств.
Виды ангин по их симптомам и признакам Б. С. Преображенский определил следующим образом.
- Фолликулярно-лакунарная ангина всегда рассматривается как единое заболевание, хотя по сути название отображает две стадии протекания ангины.
- Катаральная ангина часто диагностируется при похожем на ангину состоянии — воспалении аденоидов, некоторым видам гриппа, тонзиллита.
- Плёнчатая ангина не всегда относится к этой группе заболеваний, так как по совокупности своих признаков является скорее осложнением других вирусных заболеваний (например, дифтерии).
По тяжести заболевания
- Лёгкие.
- Среднетяжкие.
- Тяжёлые (флегмонозная ангина)
Последние две формы протекают либо с последствиями, либо без них.
По месту расположения
Современные классификации ангин также предполагают разделение их по месторасположению тканей, которые поражаются заболеванием. Поэтому по месту протекания ангину определяют как
- язычную (ангина язычной миндалины);
- гортанную;
- носоглоточную;
- поражающую миндалины.
Последний тип — самый распространённый во врачебной практике, так как развивается как продолжение гриппа или острых респираторных заболеваний.
Одной из самых подробных классификаций ангины является описанная И. Б. Солдатовым — ею пользуются в СНГ почти все врачи-специалисты по ЛОР-заболеваниям. Он делит ангины следующим образом:
Классификация ангин по Солдатову
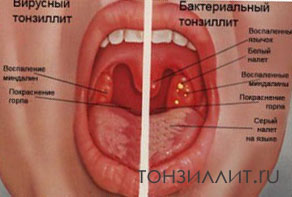
Классификация ангин и хр тонзиллита
1. Острый тонзиллит
А) Первичная ангина
- Катаральная
- Язвенная (проявляется через плёнку)
- Лакунарная
- Фолликулярная
Б) Вторичная ангина
- Возникшая как следствие инфекционных заболеваний (скарлатина, дифтерия, тиф и так далее).
- Возникшая на фоне заболеваний крови (лейкозы, мононуклеозы и многое другое).
Как видим, эта классификация почти ничем не отличается от приведённых выше, а лишь является более глубокой и рассчитанной на специалистов.
Ангина является ничем иным, как острым проявлением тонзиллита — то есть сильным воспалением миндалин и нёбных дужек. Не часто даже при своевременном и квалифицированном лечении от ангины можно избавиться раз и навсегда, что уж говорить о менее благоприятных условиях. Заболевание бывает сложно заметить среди остальных симптомов простуд и гриппа, а после остаётся его долечивать и бороться с осложнениями.
Нередко в таких случаях ангины становятся хроническим явлением — человек живёт с постоянным вялотекущим воспалительным процессом в миндалинах. Стоит лишь переохладиться, выпить или съесть слишком много холодного, подцепить вирус — и ангина возвращается. Такое заболевание называют хроническим тонзиллитом. Его лечение ведётся почти постоянно, с применением усиленного курса средств во время обострений.
Классификация хронического тонзиллита — вопрос, волнующий многих учёных мира. В современной практике отечественных медиков наиболее точными принято считать следующие теории.
Классификация ангин по Луковскому
По Л. А. Луковскому выделяют такие формы заболевания:
- Компенсированный хронический тонзиллит — когда заболевание не проявляется ярко, миндалины поражены инфекцией, но не беспокоят больного, то есть болезнь дремлет в организме, не причиняя дискомфорта.
- Субкомпенсированный хронический тонзиллит отличается от предыдущей стадии лишь частым появлением нетяжёлых ангин. Они протекают быстро и заканчиваются за 2-3 дня, но возникают довольно часто.
- Декомпенсированный хронический тонзиллит является одной из самых тяжёлых форм и протекает с серьёзными осложнениями, давая постоянную температуру, боль в горле. На этом этапе хронический тонзиллит влияет на весь организм, как его осложнение у больного могут диагностировать почечную недостаточность, ревматизм, псориаз.
Классификация хронического тонзиллита по Луковскому была дополнена Б.С. Преображенским, который выделил также две формы заболевания.
- Простая — лёгкая форма с повторяющимися ангинами, частыми жалобами на лёгкий дискомфорт в горле.
- Сложная (токсикоаллергическая) форма — все сложные хронические тонзиллиты. По степени осложнений выделяют две группы.
Наиболее отвечающей практическим нуждам врача и современной сейчас признаётся классификация И. Б. Солдатова, который разделяет хронические тонзиллиты на:
А) Неспецифические в компенсированной и декомпенсированной форме;
Б) Специфические, обычно диагностируемые у больных туберкулёзом, сифилисом, склеротическими заболеваниями.
Американские и европейские медики, как и их русскоязычные коллеги, определяют тонзиллиты также по месту возникновения очага инфекции, причине возникновения воспаления (грибок, вирус и так далее).
Теоретическая медицина создаёт и более подробные и разветвлённые классификации тонзиллитов, но главное, что необходимо почерпнуть из этих знаний — это определение этапа, происхождения и, как следствие, лечения заболевания.
Источник


