Наблюдение детей с ангиной
Ангина, или острый тонзиллит, наиболее часто вызывается патогенными стрептококками (Str. piogenes), моракселлой (M. cataralis), палочкой Пфейфера {Вас. Influensa тип В) и редко стафилококками (St. aureus), нейссериями (N. flavis и др.). условно-патогенными микробами (Е. coli, Klebsiella и др.). грибами (Candida и др.). Относится к остро заразным болезням, но нередко провоцируется простудой — общим охлаждением ребенка. Возбудители болезни передаются воздушно-капельным путем, с пищей, при контакте.
Различают катаральную, фолликулярную, лакунарную и гнойно-некротическую формы ангины (острого тонзиллита).
Общие клинические симптомы: боль в горле при глотании, увеличение регионарных (паратонзиллярных) лимфоузлов, гнойные налеты на миндалинах, интоксикация, проявляющаяся лихорадкой, вялостью, слабостью детей. Величина лихорадки, размеры лимфоузлов и выраженность боли пропорциональны тяжести болезни и ее клинической форме.
Катаральную ангину, очень трудную для дифференциальной диагностики, следует относить к стертой форме болезни, при ней отсутствует главный симптом — гнойный налет на глоточных миндалинах. Фолликулярная ангина протекает обычно в легкой и редко среднетяжелой форме, лакунарная — обычно в среднетяжелой или тяжелой, гнойно-некротическая — в тяжелой форме. Наиболее частым осложнением ангины является паратонзиллярный абсцесс.
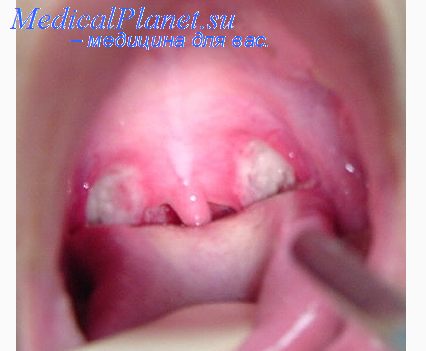
При фолликулярной ангине как такового налета нет, видны гнойно перерожденные лимфоидные фолликулы, являющиеся составной частью миндалины, в виде желтоватых округлых образований, находящихся под эпителием. Они как бы имитируют наложения на слизистой оболочке миндалин. Можно найти небольшие углубления, окруженные венчиком из обрывков эпителия, образовавшиеся после самопроизвольного вскрытия нагноившегося фолликула. Обычно относится к легкой или средней по тяжести течения формой болезни.
Для лакунарной ангины характерно наличие жидкого или сливкообразного гноя, расположенного преимущественно в естественных углублениях миндалин (лакунах). При выпадении фибрина пленки могут располагаться и на поверхности выпуклых частей, но эти налеты легко снимаются шпателем или удаляются после энергичного полоскания горла. После отмывания гнойных наложений на миндалине можно обнаружить и гнойные фолликулы. Две последних формы характеризуются тем, что налет всегда ограничен миндалинами. Как правило, протекает в средне тяжелой или тяжелой форме.
При гнойно-некротической ангине некрозы (эрозии слизистой оболочки бело-желтого цвета из-за выпавшего фибрина) могут выявляться и вне миндалин — на передних и задних дужках, язычке, мягком небе). Всегда протекает тяжело.
Так называемая «ложно пленчатая ангина» вызывается обычно стафилококком, она развивается на фоне инфекционного мононуклеоза, лейкозов, агранулоцитоза. В клинике имеется диссонанс между значительными изменениями в зеве и слабой интоксикацией, небольшой болезненностью при глотании, выявляющейся при пальпации лимфоузлов. Эта ангина наиболее похожа на дифтерию зева.
Кандидозные наложения на миндалинах имеют ярко белый цвет и творожистый вид, легко снимаются шпателем, под ними выявляется умеренное покраснение слизистой оболочки. Реакции регионарных лимфоузлов и болезненности при пальпации нет. Характерны для детей первых месяцев жизни.
Редкие этиологические варианты ангин возникают обычно у детей ослабленных, с наличием иммунодефицита. Точный диагноз возможен только при бактериологическом его подтверждении.
При выявлении больного ангиной на участке врач осуществляет ежедневное наблюдение в течение первых 3-х дней всех больных. В первый день необходимо взять посев слизи из глотки и носа (раздельно) на Вb (при необходимости и на микрофлору), причем обязательно до начала антибактериальной терапии.
В соответствии с утвержденным Минздравом России регламентом (Приложение 1 к методическим рекомендациям от 03.02.1997 г. № 36) для взятия материала используют стерильные ватные сухие тампоны. Материал из ротоглотки и носа берут отдельными тампонами, натощак и не ранее чем через два часа после еды, при хорошем освещении, с использованием шпателя, не касаясь тампоном языка и внутренних поверхностей щек и зубов.
Одним тампоном собирают материал с пораженных участков ротоглотки — миндалин, а при необходимости — с дужек мягкого неба, небного язычка или задней стенки глотки. При наличии налетов материал следует брать с границы, пораженных и здоровых тканей, слегка нажимая па них тампоном. Для взятия материала из носа используют другой тампон, который вводят сначала в один, потом в другой носовой ход, не касаясь крыльев носа.
Тампоны должны быть доставлены в лабораторию не позднее 3-х часов с момента взятия материала. При проведении обследования контингентов в отдаленных от бактериологических лабораторий районах, когда посев не может быть произведен в течение 3-х часов с момента взятия материала, рекомендуют засевать материал на чашки с питательной средой или использовать транспортную среду. Использование питательных бульонов в качестве транспортной среды позволяет применить экспресс-методы выявления дифтерийного токсина для выдачи предварительного ответа (ИФА, РПГА).
Каждой пробирке с исследуемым материалом (зев, нос или другая локализация) придается номер. В прилагаемом списке указывается номер пробирки, фамилия, имя (или инициалы), возраст, название учреждения, направляющего материал, или домашний адрес обследуемого, цель обследования (диагностическая с указанием диагноза, по эпидпоказаниям, профилактическое обследование и др.), дата и время взятия материала.
Обязательно лечение антибиотиками (макролиды, пенициллины, цефалоспорины для приема внутрь — зиннат, цедекс) в средних терапевтических дозах в течение 10 дней, которое дополняется полосканием или орошением ротоглотки антисептиками (раствором фурациллина 1:5000, отварами и настоями шалфея, ромашки, календулы и др.). Препаратами выбора при лечении бактериальной ангины (острого тонзиллита) является феноксиметилпенициллин (оспен), ампициллин. При аллергии на Р-лактамные антибиотики применяют макролиды (рулид, клацид, сумамед, эритромицин и др.) или линкосамиды (линкомицин, клиндамицин). Полное освобождение слизистой от возбудителя ангины достигается обычно после десятидневного курса терапии (азитромицнном — 5 дней).
В последние годы все чаще применяется местный антибактериальный препарат — биопарокс (фюзафюджин), выпускаемый в виде орально-назального спрея (по 4 впрыскивания в день через рот) в течение 5-7 дней.
Для уменьшения болевых ощущений можно применять орошение ротоглотки официнальными препаратами: ингалиптом, каметоном, бензидамином (тантум-верде и др.). Для дезинтокации назначают через рот жидкость в объеме 20-30 мл/кг/сутки в виде чая, настоя или отвара потогонных растений (цветков липы, бузины, ягод малины), морсов (из ягод и листьев смородины, малины), фруктовых компотов.
Курсовые назначения НПВС, особенно аспирина, применяются только при реальной угрозе инфекционно-аллергических осложнений (обострение хронического декомпенсированного тонзиллита, например). Высокую температуру тела снимают разовыми дозами парацетамола, ибупрофена или нимесулида. Болевые ощущения целесообразно уменьшать с помощью пастилок или леденцов себидин, стрепсилс плюс, фарингопил, йокс, стрепсилс, ларипронт, септолете, фалиминт, доктор Тайс и др.
Пациенты,.имеющие патогенный стрептококк (Str. pyogenes или ß-гемолитический стрептококк группы А) без повышения антистрептолизина-О, в антибактериальном лечении не нуждаются.
Наблюдение на участке. Выписка выздоровевших осуществляется не ранее 10-го дня от начала болезни. Через 7-10 дней проводится контрольное исследование крови и мочи (OAK и ОАМ), по показаниям — ЭКГ. За лицами, переболевшими бактериальной ангиной, устанавливается диспансерное наблюдение в течение 1 месяца. Через 3 недели повторяют анализы крови и мочи. При отсутствии патологии (осложнений) ребенок снимается с учета. При выявлении осложнений (хронический тонзиллит, кардит, ревматизм, нефрит и др.) ребенок передается под наблюдение ревматолога, нефролога, ЛОР-врача и т. д.
Вакцинация возможна через месяц после выздоровления.
В.П. Молочный, М.Ф. Рзянкина, Н.Г. Жила
Опубликовал Константин Моканов
Источник
В связи с возможностью развития у реконвалесцентов после ангины метатонзиллярных осложнений необходимо в течение 1 мес после выписки активное наблюдение за ними участкового терапевта не реже 1 раза в неделю. При этом нужно обращать внимание на самочувствие (наличие общей слабости, быстрой утомляемости, потливости, познабливания или жара в вечернее время, болей или неприятных ощущений в области сердца,сердцебиений, болей в пояснице), состояние ротоглотки и регионарных к миндалинам углочелюстных лимфоузлов, сердечно-сосудистой системы (тахикардия, аритмия, гипотония, изменение тонов сердца).
При выявлении перечисленных симптомов делают контрольные клинические анализы крови и мочи, ЭКГ, а затем консультируют реконвалесцентов у соответствующих специалистов поликлиники — оториноларинголога, кардиолога, нефролога, ревматолога, которые принимают решение о дальнейшем их обследовании и лечении.
Если в течение 1 мес после выписки реконвалесцентов на работу (учебу) никаких нарушений в состоянии их здоровья не отмечается и наступает полная нормализация клинических показателей крови и мочи, а также ЭКГ, дальнейшее наблюдение прекращается.
Таким образом, главными мероприятиями в отношении лечения больных ангиной и профилактики у них метатонзиллярных осложнений являются: своевременная комплексная этиопатогенетическая терапия в соответствии с описанными выше научно обоснованными схемами ее применения, тщательное обследование реконвалесцентов перед выпиской с обязательным клиническим исследованием крови, мочи, ЭКГ в установленные сроки, освобождение переболевших от тяжелых физических нагрузок в течение 5—7 сут после выписки, а также наблюдение за ними в течение 1 мес.

Наибольшего внимания заслуживают реконвалесценты в первую неделю после выписки, особенно те из них, которые госпитализированы позднее 2-х суток болезни, а также заболевшие ангиной в течение 1 мес повторно. Правильно проведенное лечение больных ангиной и дальнейшие контрольные мероприятия в периоде реконвалесценции позволяют предупреждать развитие осложнений.
Проблемой ангины и связанных с нею метатонзиллярных заболеваний занимаются инфекционисты, терапевты, оториноларингологи, педиатры, эпидемиологи и другие специалисты. Это обстоятельство обусловливает существование разных взглядов на вопросы этиологии, эпидемиологии, а соответственно — и профилактики этих болезней Например, отдельные врачи до сих пор придерживаются давно устаревших представлений о том, что ангина — преимущественно эндогенное заболевание.
Решающую роль в его возникновении они отводят переохлаждениям организма, вызывающим снижение резистентности и создающим условия для проявления патогенного действия аутоинфекции. Вместе с тем имеются бесспорные научно обоснованные доказательства, что ангина является инфекционным заболеванием, способным к распространению среди людей, особенно интенсивно среди тех лиц, которые находятся в организованных коллективах. Как известно, эпидемический процесс возникает при наличии источника инфекции, путей передачи ее и восприимчивых субъектов. Соответственно, профилактика каждого инфекционного заболевания, в том числе и ангины, может быть эффективной, если она предусматривает меры в отношении всех звеньев, от которых зависит эпидемическая ситуация.
Главным звеном эпидемического процесса при ангине является источник возбудителей заболевания — стрептококков группы А (следует уточнить, что только стрептококковая ангина имеет тенденцию к эпидемическому распространению). Основным источником стрептококков группы А в коллективах являются больные первичной и повторной стрептококковой ангиной, а также скарлатиной, дополнительный источник — здоровые носители.
Практически все современные способы борьбы с источниками стрептококковой инфекции сводятся к применению этиотропных средств, т. е. эффективное этио-тропное лечение больных первичной и повторной ангиной, а также санация с помощью этиотропных средств здоровых носителей стрептококков являются основными мероприятиями против данного звена эпидемического процесса.
В настоящее время предложен ряд схем этиотропного лечения больных ангиной и скарлатиной. Их обзор приведен в гл. «Лечение». Здесь же следует отметить, что применение для этих целей сульфаниламидов и тетрациклинов малоэффективно. Наиболее быстрое подавление стрептококков в организме достигается при применении биосинтетических и полусинтетических пенициллинов. Из них наиболее выраженным антистрептококковым действием обладает бензилпенициллин, применяемый по 4500 ЕД/кг массы тела через каждые 4 ч, оксациллин по 10 000 мкг/кг и метициллин по 7000 мкг/кг — через 6 ч. Нами установлено, что полное подавление стрептококков в ротоглотке больных ангиной при таком лечении наступает максимально через 27 ч.
Относительно быстрого антистрептококкового эффекта можно достигнуть также и от однократного применения дюрантных препаратов пенициллина — бициллина-3 или бициллина-5 (по 22 000 ЕД на 1 кг массы тела). Исчезновение стрептококков из миндалин больных ангиной в этом случае наблюдается максимально через 33 ч. Однако показатели клинического выздоровления и отдаленные исходы заболевания при лечении больных ангиной дюрантными пенициллинами значительно хуже, чем при применении бензилпенициллина и оксациллина.
Таким образом, наиболее эффективными в отношении стрептококков являются антибиотики пенициллинового ряда — бензилпенициллин, оксациллин, бициллин. Вместе с тем, учитывая относительно низкий клинический эффект дюрантных пенициллинов при ангине, их нецелесообразно применять самостоятельно (без бензилпенициллина) для лечения больных данным заболеванием.
— Читать далее «Вторичная профилактика ангины. Профилактика стрептококковой инфекции.»
Оглавление темы «Профилактика ангины.»:
1. Диспансерное наблюдение при ангине. Профилактика ангины.
2. Вторичная профилактика ангины. Профилактика стрептококковой инфекции.
3. Специфическая профилактика ангины. Неспецифическая профилактика ангины.
Источник
Острым тонзиллитом, или ангиной, называют инфекционное заболевание, при котором происходит воспаление небных миндалин. Небные миндалины выполняют важную барьерную функцию, работая как своеобразный фильтр. При встрече с инфекционными агентами (вирусы, бактерии, грибки) и при хорошей защитной функции миндалин развития заболевания не происходит. Если небные миндалины не справились в борьбе с инфекцией, развивается их воспаление, что и называется острым тонзиллитом.
1. Вирусная инфекция (аденовирусы, энтеровирусы, вирус Эпштейн-Бара, цитомегаловирус, герпесвирусы и пр.).
- По разным данным, от 45% до 75% ангин у детей являются вирусными.
- У детей до 4-х лет этот процент особенно высок.
2. Бактериальная инфекция (возбудителем являются бета-гемолитический стрептококк группы А (БГСА), Streptococcus pyogenes, пневмококки, стафилококки, гемофильная палочка типа b и пр.).
- Практически не встречается у детей до 3-х лет.
- Пик заболеваемости бактериальными ангинами приходится на 5–15 лет.
3. Грибковая инфекция (встречается редко).
4. Тонзиллит как синдром при сопутствующем соматическом заболевании (лейкоз, агранулоцитоз и пр.).
Рассмотрим подробнее наиболее частые причины острого тонзиллита: вирусную и бактериальную инфекции.
Источник заболевания: больной человек или носитель.
Путь передачи:
- воздушно-капельный;
- возможен контактно-бытовой путь передачи (игрушки, предметы обихода);
- алиментарный путь передачи, поэтому важно, например, не использовать одну посуду с заболевшим.
Ангина — симптомы у детей
- Острая, выраженная резкая боль в горле.
- Лихорадка (чаще t>38C).
- Выражены симптомы интоксикации: ребенок вялый, отмечается слабость, снижение аппетита, головная боль.
- Возможно увеличение шейных лимфатических узлов.
- Горло при ангине у детей: при осмотре видны налеты на миндалинах.
В зависимости от причины, вызвавшей тонзиллит, эти симптомы имеют разную выраженность, что позволяет клинически отличить вероятный вирусный тонзиллит от бактериального (см. ниже).
При описании клинической картины после осмотра ротовой полости чаще других используются следующие виды изменений на небных миндалинах:
1. Катаральная ангина — миндалины резко отечны, гиперемированы (имеют выраженный красный цвет), увеличены в размерах.
2. Фолликулярная ангина — можно обнаружить белые или серо-желтоватые фолликулы («гнойные пузырьки», островчатые налеты) на поверхности миндалин, яркая гиперемия миндалин и задней стенки глотки.
3. Лакунарная ангина — отчетливо виден белый или серо-желтый гнойный налет, располагающийся в складках миндалин.
4. Герпетическая ангина:
- Не имеет отношения к вирусу герпеса! Называется так из-за схожести элементов на слизистой рта с кожными высыпаниями при герпетической инфекции.
- Вызывается энтеровирусами.
- На небных миндалинах, мягком небе и задней стенке глотки, на язычке появляются мелкие красноватые пузырьки с серозным (светлым, не мутным) содержимым. К 3–4 дню пузырьки лопаются, образуя небольшие язвочки. К концу недели, как правило, изменения на слизистых исчезают.
Энтеровирусная инфекция чаще всего сопровождается 3–5-дневной лихорадкой. Параллельно с окончанием лихорадки на коже туловища, лица, конечностей нередко появляется папулезная сыпь, самостоятельно исчезающая через 2–3 дня.
5. Некротическая ангина — происходит некроз тканей миндалин, что является серьезным осложнением течения любой формы ангины. Лечение более сложное.
Чем лечить ангину у ребенка?
Лечение будет более успешным, если ребенку часто давать обильное теплое питье для увлажнения слизистой и борьбы с интоксикацией.
При лечении жаропонижающие принимаются по необходимости, из расчета 10 мг/кг веса ребенка ибупрофена или 15 мг/кг веса ребенка парацетамола.
Необходимо облегчать боль в горле:
- Для эффективного лечение горла рекомендованы прохладные напитки, холодные десерты (например, мороженое) — это международные рекомендации, которые широко используются в мире.
В нашей стране существует миф, что холодное может ухудшить течение болезни и увеличить риски бактериальной инфекции. Это абсолютно не так. Лечение ангины у детей с помощью холода эффективно, поскольку холод приводит к сужению сосудов, уменьшает отек миндалин и соответственно уменьшает боль в горле.
- Рассасывание леденцов/пастилок. В связи с риском подавиться, эти препараты не рекомендуют к использованию до 4-х лет.
- При лечении можно использовать специальные спреи с анестетиком (например, «Тантум Верде», «Гексорал» и пр.). Применение этих препаратов запрещено у детей до 3-х лет в связи с тем, что малыши плохо синхронизируют вдох и выдох, высок риск ларингоспазма.
- Полоскание горла солевыми растворами (без соды, без йода) также способствует лечению.
Рекомендовано разводить 1/4–1/2 ложки соли на стакан воды. Специальные средства для полоскания можно использовать, но помните, что проведенные международные исследования не доказали их эффективность по сравнению с плацебо, к тому же существует потенциальный риск аллергических реакций на эти препараты, что может затянуть лечение.
Как лечить ангину у детей: что не стоит делать?
1. Нецелесообразно использовать местные антисептики (мирамистин, хлоргексидин и др.). Концентрация действующего вещества не достаточна для подавления воспаления при бактериальной ангине, а при вирусной их использование бессмысленно, т. к. местный антисептик никак не влияет на клетки, поврежденные вирусом.
2. Недопустимо у детей использовать для обработки миндалин раствор йода, перекись водорода, спирт! Это может привести к ожогу слизистой и, как следствие, развитию некротических изменений в тканях.
3. Самостоятельно начинать давать ребенку антибактериальные препараты. Прием антибиотиков необходим только при бактериальном тонзиллите. Вид антибиотика и длительность приема должен назначать врач.
Диагноз острый тонзиллит (ангина) ставится:
1. На основании жалоб больного и анамнеза заболевания.
2. На основании данных осмотра врачом.
3. На основании бактериологического обследования: мазок, взятый с поверхности обеих миндалин и задней стенки глотки, и/или экспресс-теста на БГСА.
4. Клинический анализ крови (лейкоцитоз, увеличение СОЭ, при бактериальной ангине — увеличение нейтрофилов) и биохимический анализ крови (увеличение С-реактивного белка) не всегда позволяют врачу четко отличить вирусный тонзиллит и бактериальный, и поэтому являются вспомогательными методами диагностики.
5. Определение АСЛО (титр антител к стрептококку) при острой стрептококковой ангине не информативно.
Вирусный тонзиллит (= вирусная ангина)
О вирусной природе заболевания следует думать, если наряду с симптомами острого тонзиллита:
- Присутствуют катаральные явления: ринит (насморк), кашель, ларингит (осиплый голос), конъюнктивит, стоматит.
- Ребенок младше 3-х лет.
- Имеются нарушения со стороны ЖКТ (диарея).
- Не всегда выражена такая жалоба со стороны ребенка, как боль при глотании.
- Как правило, при вирусной ангине применение жаропонижающих приносит видимое облегчение.
Лечение симптоматическое:
- При лечении нужно частое и обильное питье.
- Жаропонижающее при t>39 (если самочувствие ребенка сильно нарушено, при t>38,5).
- Облегчение боли в горле (применение прохладных напитков, леденцов/пастилок для рассасывания (с 4-х лет), спреев для горла (с 3-х лет), полосканий солевыми растворами способствует лечению).
- Противовирусная терапия при лечении горла эффективна только в отношении вируса герпеса («Ацикловир», «Валацикловир») и вируса гриппа («Осельтамивир»). В остальных случаях — неэффективна.
Иммуномодулирующие препараты, в связи с отсутствием данных об эффективности и безопасности, не показаны к назначению. Вирусная ангина в большинстве случаев имеет благоприятное течение, проходит самостоятельно, без какого-либо лечения, и редко приводит к осложнениям.
Бактериальная ангина
О бактериальной природе ангины стоит думать, если наряду с общими симптомами отмечается:
- Острое начало заболевания.
- Налет гнойного характера на миндалинах.
- Острая, значительная боль при глотании.
- Выраженная интоксикация (ребенок сонливый, слабый, кожа бледная, возможна рвота, тошнота).
- Помимо воспаления миндалин, отмечается воспаление небного язычка, часто — налет на языке серого цвета.
- Лимфатические узлы шеи увеличены.
Самой частой причиной бактериальной ангины является бета-гемолитический стрептококк группы А (БГСА), поэтому именно его нужно исключить в первую очередь. Ангину, вызванную БГСА, также называют стрептококковый тонзиллит.
Особенностью такого тонзиллита является:
- В основном встречается в возрасте 5–15 лет.
- В период зима-весна.
- Чрезвычайно редко бывает у детей до 3-х лет. Практически никогда не встречаются в этом возрасте ревматические осложнения данной инфекции.
Передается БГСА:
- Воздушно-капельным путем (разговор, чихание, кашель).
- Контактным путем (через игрушки, посуду, грязные руки и пр.).
- Пищевым путем (продукты питания).
- Возможны вспышки стрептококкового тонзиллита в организациях (сады, школы).
Проявления стрептококкового тонзиллита:
- Инкубационный период (время от момента заражения до начала заболевания): несколько часов — 2–4 дня.
- Начало болезни острое: температура повышается от 37,5 до 39 и более, выражены симптомы интоксикации.
- В дальнейшем, примерно в течение суток, нарастают все симптомы бактериальной ангины.
- Периода разгара — 5–7 дней.
При благоприятном течении и отсутствии осложнений основные симптомы болезни утихают примерно к концу недели при корректном лечении.
Стрептококковый тонзиллит особо опасен возможным развитием осложнений, таких как:
- Гнойные осложнения (развиваются, как правило, к концу первой недели болезни): лимфаденит, паратонзиллярный абсцесс, отит и пр.
- Инфекционно-аллергические осложнения (развиваются через 2–4 недели от начала болезни): острая ревматическая лихорадка, ревматические болезни сердца, постстрептококковый гломерулонефрит и другие.
Именно поэтому так важно установить причину острого тонзиллита. Ведь именно БГСА представляет угрозу развития осложнений после болезни.
И именно ангина стрептококковой этиологии, за редким исключением, требует назначения антибактериальных препаратов.
Методы диагностики стрептококкового тонзиллита:
1. Посев с небных миндалин и задней стенки глотки на БГСА. Метод эффективный, но имеет существенный минус: результат исследования, как правило, получают не раньше 4–5 дня.
2. Экспресс-тесты, основанные на непосредственном выявлении стрептококкового антигена в мазках с поверхности миндалин.
В РФ для этих целей используют «Стрептатест», но, к сожалению, пока этот тест не используется массово в поликлиниках и стационарах.
Экспресс-тест считается высокоспецифичным (95%), результат мазка оценивается через 5 минут.
Положительный результат говорит о наличии БГСА и требует обязательного назначения антибактериальной терапии.
Отрицательный результат требует перепроверки стандартным посевом с миндалин.
При наблюдении ребенка на дому с диагнозом ангина в России всем без исключения берется мазок на наличие возбудителя дифтерии (для исключения этого опасного заболевания).
В условиях амбулаторной помощи мазок на БГСА всем детям с ангиной, к сожалению, на сегодняшний день технически невозможен.
Лечение тонзиллита, вызванного БГСА.
При лечении используют антибиотик системного действия. Принимается в виде сиропа, таблеток, в тяжелых случаях — внутримышечно или внутривенно.
Местное применение растворов для полоскания, спреев для горла и пр., содержащих антибиотик, при лечении БГСА не эффективно и не защищает от развития осложнений.
При подтверждении БГСА как причины тонзиллита антибиотиком выбора является (в порядке преимущества):
- пенициллиновая группа (назначаются на 10 дней);
- препараты цефалоспоринов (длительность приема не менее 10 дней);
- в случае аллергии на предыдущие 2 группы — макролиды.
Очень важно, в случае стрептококкового тонзиллита, соблюдать кратность приема антибиотика и не прерывать 10-дневный курс лечения, даже если к третьему дню ребенок себя отлично чувствует.
Возникают ситуации, когда антибиотик не назначался с первых дней ангины, а результат посева с миндалин приходит положительным к 5 дню (выявляют БГСА). В таком случае, даже если ребенок чувствует себя уже значительно лучше, антибиотик все равно назначается для эффективного лечения.
Доказано, что антибактериальная терапия защищает от ревматических осложнений, если прием антибиотика был начат не позднее 9 дней от момента появления симптомов.
В остальном, лечение — аналогичное лечению вирусных ангин.
На фоне приема антибиотика улучшение самочувствия наступает в течение 24–48 часов (иногда через 72 часа). К концу 2-го дня после начала антибактериальной терапии больной становится не заразным для окружающих.
В большинстве случаев лечение бактериальной ангины осуществляется дома.
Госпитализация показана:
1. Детям в тяжелом состоянии, отказывающимся от питья и еды.
2. Если наблюдается неэффективность лечения.
3. Если возникает подозрение на гнойное осложнение.
Бессимптомное носительство БГСА.
Примерно у 12–20% детей наблюдается бессимптомное носительство БГСА, продолжающееся 6 и более месяцев. Проведенные исследования показали, что к развитию постстрепотококковых осложнений такое носительство не приводит. И поэтому чаще всего антибактериальная терапия таким детям не требуется. Имеются определенные показания для назначения антибиотика таким детям:
- Вспышка стрептококкового тонзиллита в закрытых коллективах (детский лагерь, интернаты, военные училища и пр.).
- В период вспышки постстрептококковых осложнений в регионе, где живет ребенок.
- При наличии у родственников ребенка острой ревматической лихорадки лор-врач может назначить антибактериальную терапию при наличии показаний к тонзиллоэктомии по причине БГСА.
Профилактика острого тонзиллита вирусной и бактериальной этиологии:
- Соблюдать элементарные правила гигиены (одно из самых важных — мыть руки, не трогать грязными руками рот, лицо).
- Избегать контактов с больным в острый период заболевания.
- Изоляция больного ребенка от остальных членов семьи.
Источник

