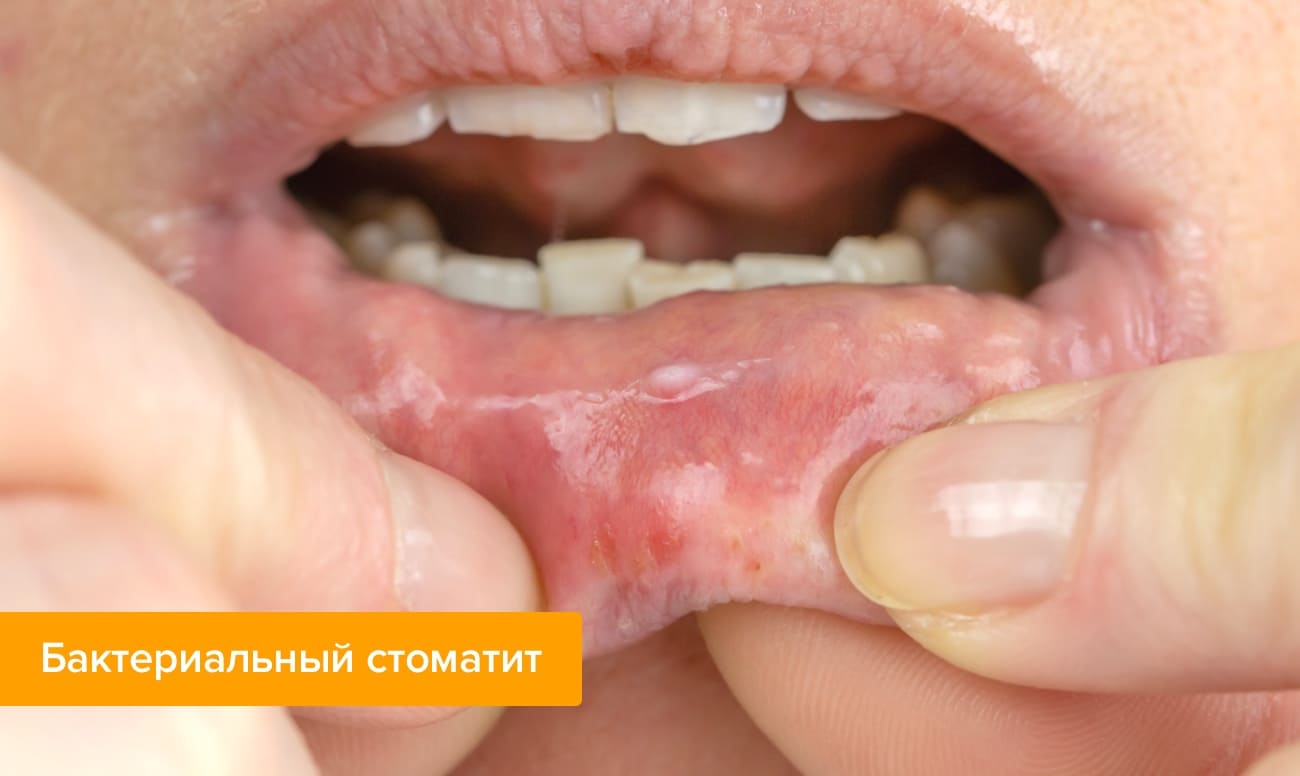
Моноцитарная ангина у детей фото

Инфекционный мононуклеоз или моноцитарная ангина в настоящее время диагностируется все чаще, даже в развитых европейских странах и, несмотря на малую устойчивость вируса в окружающей среде.
Это заболевание представляет собой инфекционный процесс, который проявляется:
- увеличением различных групп лимфоузлов (генерализованной лимфоденопатией);
- лихорадкой;
- гнойной ангиной;
- гепатоспленомегалией (увеличением печени и селезенки);
- характерными изменениями показателей гемограммы (клинического анализа крови).
У детей раннего возраста (до двухлетнего возраста) эта патология регистрируется крайне редко, поэтому часто не диагностируется.
В подростковом возрасте этот инфекционный процесс может принимать форму длительного, даже изнурительного заболевания со стойким снижением иммунной реактивности, а при несвоевременной диагностике и лечении может принимать хроническое течение.
Чаще болеют инфекционным мононуклеозом дети от 3 до 16 лет.
Важно знать, что антитела к данному виду вируса крайне агрессивны и при определенных условиях могут вызвать сложные болезни:
- сахарный диабет;
- ревматоидный артрит;
- тиреоидит;
- СКВ.
Поэтому при диагностировании этой патологии необходимо выполнять все рекомендации по лечению и реабилитации.
Чем вызывается болезнь и как происходит заражение
Возбудителями инфекционного мононуклеоза считаются вирусы Эпстайна-Барра (В-лимфотропные) и относятся к группе вируса герпеса человека.
Как и все виды вирусов герпеса, возбудитель мононуклеоза, может длительное время находится в клетках человека после инфицирования в виде вялотекущей (латентной) инфекции. Поэтому инфицированный человек является носителем вируса в течение всей жизни.
Чаще всего это заболевание развивается у девочек в возрасте от четырнадцати до шестнадцати лет, а у мальчиков в 16-18 лет.
У ВИЧ-инфицированных пациентов активация этого вида вируса может происходить в любом возрасте, поэтому анализы на СПИД считаются на сегодняшний день обязательным обследованием пациентов с инфекционным мононуклеозом.
Этот патологический процесс характеризуется спорадическими случаями заболеваемости (без возникновения эпидемий), в связи с незначительной контагиозностью вируса и заражение происходит только при близком контакте с источником инфекции, поэтому этот инфекционный процесс часто называют «болезнь поцелуев».
Инфицирование мононуклеозом происходит воздушно-капельным путем (чаще со слюной), контактно-бытовым путем или при переливаниях крови.
Инкубационный период при инфекционном мононуклеозе может длиться от нескольких дней до нескольких месяцев (от 4 – 15 дней до двух — трех месяцев) и сопровождается поражением лимфоидной ткани:
- лимфоузлов;
- селезенки;
- миндалин носоглотки.
В дальнейшем заболевание может протекать с последующим поражением печени (гепатит).
Признаки заболевания
Инфекционный мононуклеоз начинается остро с лихорадки (повышением температуры тела до 38-40°С) и признаков общей интоксикации.
Симптомы приобретают наибольшую выраженность в течение 2 — 4 дней.
С первых дней заболевание появляется:
- недомоганием и общей слабостью;
- головными болями;
- болевым синдромом при глотании;
- болями в мышцах и суставах.
Воспаление носоглотки и небных миндалин может появиться с первых дней заболевания или позже в виде катарального воспаления, лакунарной ангины (реже с язвенно-некротическими налетами).
Региональная (генерализованная) лимфаденопатия – увеличение и воспаление лимфоузлов разных групп:
- подчелюстных и заднешейных;
- подмышечных;
- паховых;
- локтевых.
Лимфоаденопатия наблюдается практически у всех больных. Также часто поражаются мезентеральные (брыжеечные) лимфоузлы брюшной полости с картиной острого мезаденита – с выраженными болями в животе, рвотой.
Лихорадка может длиться от недели до трех.
У 25% пациентов мононуклеоз проявляется кожной сыпью мелкопятнистого, папулезного (кореподобного), розеолезного или петехиального характера, а также герпетическая сыпь в виде генитального или орального герпеса.
Элементы сыпи могут возникать с 3-5 дня от начала заболевания и держатся 1-3 дня с бесследным исчезновением.
С 3-5-го дня заболевания отмечается увеличение печени и селезенки – этот симптом появляется у большинства пациентов и может держаться до месяца и более.
Диагностика инфекционного мононуклеоза
Определение и уточнение данной инфекции проводят на основании:
- сбора жалоб и анамнеза заболевания, в том числе и эпидемиологический анамнез;
- осмотра пациента и наличия характерных признаков заболевания;
- пальпации и перкуссии печени и селезенка, определения состояния других лимфоидных органов;
- анализ крови.
Характерные изменения крови
В периферической крови у больных инфекционным мононуклеозом проявляется:
- лейкоцитозом с нейтрофилезом со сдвигом влево;
- повышение СОЭ;
- развивается мононуклеарная реакции (увеличение моноцитов и наличие атипичных мононуклеаров).
Изменения в крови может сохраняться несколько месяцев (от трех до шести).
Для уточнения диагноза при стертых и вялотекущих формах обязательно проводятся серологические способы.
Лечение
Специфического лечения на сегодняшний день инфекционного мононуклеоза нет.
Это связано с отсутствием современного, доступного и эффективного противовирусного лекарственного средства, поэтому терапия направлена на облегчение симптомов и профилактику развития осложнений.
При тяжелом течении болезни назначают Ацикловир или Гропринозин, Цитовир.
Симптоматическое лечение:
- для снижения температуры (парацетамол или ибупрофен);
- для облегчения носового дыхания в виде регулярного промывания носа растворами с морской водой, закапывания раствора протаргола, реже (только по назначению врача) применяются сосудосуживающие капли в нос со смягчающими компонентами («Ринонорм», «Тизин»);
- для профилактики бактериальной инфекции (фарингита и ангины) — полоскание зева и носоглотки антисептическими растворами (фурациллином, стоматидином, настойками ромашки, шалфея и календулы);
- для уменьшения интоксикации — обильное питье, сорбенты, внутривенные капельные инфузии (при тяжелой форме инфекции).
Применение аспирина при инфекционном мононуклеозе может спровоцировать тяжелые поражения печени и головного мозга и развитие синдрома Рея – этот факт необходимо учитывать родителям до обращения за медицинской помощью.
Лечение и контроль осуществляет только лечащий врач – инфекционист.
Важно помнить, что инфекционный мононуклеоз – сложное и серьезное заболевание, поэтому самолечение в данном случае может привести к тяжелому течению заболевания и/или развития осложнений.
Возможные осложнения инфекционного мононуклеоза
При инфекционном мононуклеозе осложнения возникают редко, но они могут быть очень тяжелыми и проявляться в виде:
- гематологических осложнений (тромбоцитопении, аутоиммунной гемолитической анемии);
- неврологических заболеваний (энцефалита, параличей черепных нервов, поперечного миелита, полиневритов, менингоэнцефалитов) или психозов;
- разрыва селезенки;
- гепатита;
- кардиологических осложнений (миокардита и перикардита);
- осложнений со стороны органов дыхания — обструкции дыхательных путей и/или интерстициальной пневмонии.
Особенности реабилитации ребенка после инфекционного мононуклеоза
После перенесенного мононуклеоза ребенок должен находиться на диспансерном учете у участкового педиатра и детского инфекциониста.
Первое о чем необходимо знать родителям: организм малыша после перенесенного заболевания долго восстанавливается:
- дети капризничают;
- быстро утомляются;
- отмечается стойкое снижение аппетита;
- склонность к инфекционным заболеваниям.
Эти признаки могут проявляться в течение нескольких месяцев.
Во время реабилитации после перенесенного инфекционного мононуклеоза не стоит планировать дальние поездки за границу и «на море», особенно в страны с активным солнцем. Инсоляция категорически противопоказана детям, перенесшим это заболевание — возбудитель инфекционного мононуклеоза имеет онкогенную активность и может спровоцировать развитие онкологических заболеваний (чаще лимфомы и лимфогранулематоз).
Поэтому малыш, планово обследуется и длительно наблюдается у врача-гематолога, с обязательной сдачей анализов крови и мочи, биохимических анализов крови.
При необходимости специалистами назначаются УЗИ селезенки, печени и других органов.
Важно соблюдать диету – длительное время из рациона ребенка исключаются жирные и жареные продукты, копчености, аллергены и все продукты, увеличивающие нагрузку на печень и пищеварительный тракт.
Восстановление иммунной системы организма проводятся в виде курсов:
- витаминотерапии с приемом витамино-минеральных комплексов;
- иммуномодулирующих средств (по назначению и под контролем иммунограммы)
- растительных адатогенов (настоек эхинацеи, женьшеня и лимонника).
Плановые прививки переносятся, ограничиваются физические нагрузки и подъемы тяжестей.
Необходимо помнить, что инфекционный мононуклеоз требует внимательного отношения к ребенку и выполнения всех рекомендаций врача, соблюдения диеты и охранительного режима от 3 до 6 месяцев.
врач — педиатр Сазонова Ольга Ивановна
Источник

Определить моноцитарную ангину может только специалист
Моноцитарная ангина (или мононуклеоз) – это инфекционное заболевание, вызванное поражением вирусом Эпштейна — Барра. Чаще всего этому заболеванию подвержены дети в возрасте от 3-х до 9 лет. Реже встречается у подростков и взрослых. Заболевание на ранних этапах имеет очень похожие признаки с ОРЗ, поэтому иногда нужное лечение назначается после полного развития недуга.
Вирус Эпштейна — Барра относится к классу герпесвирусов. При проникновении в организм переходит в хроническое состояние и способен себя проявлять во время ослабления иммунитета.
Симптоматика мононуклеоза
Мононуклеарная ангина проявляется через 5-45 суток после попадания в организм вируса. Крайне редко инкубационный период длится дольше.
Схожие признаки ангины и мононуклеоза:
- Повышение температуры тела до 40 градусов.
- Резкое увеличение лимфатических узлов. Более подвержены челюстные, заднешейные и затылочные узлы. Не болезненны, но имеют внешние признаки увеличения.
- Заложенность носа. Храп по ночам
- Хрипота в голосе.
- Затрудненное дыхание. Поражение миндалин, носоглотки. Заметен налет на гландах.
- Развитие фарингита, гиперемии. Болевые ощущения во время глотания, разговора.
Отличительные симптомы мононуклеоза:
- Увеличение органов (печени, селезенки). Иногда возможна желтуха. Этот симптом является основным при определении наличия мононуклеоза.
- Геморрагии (красные пятнышки) на слизистой мягкого неба.
- Редко появляется сыпь на кожных покровах, ярко-красным цветом. В особенности при применении курса лечения антибиотиками, такими как Ампициллин. Проходят спустя 3 недели, не требуют медикаментозной терапии.
Возможно постепенное нарастание перечисленных симптомов в течение 45 дней с момента заражения.

Симптомы моноцитарной ангины
Внимание! При любом случае повышения температуры или увеличения лимфоузлов требуется срочная консультация врача, чтобы избежать серьезных осложнений и тяжелого течения заболевания.
Как отличить мононуклеоз от бактериальной ангины? Основными признаками отличия считаются резкие или нарастающие симптомы ангины, быстрое увеличение лимфоузлов и сильная лихорадка. При проведении пальпации можно обнаружить увеличение внутренних органов.
Анализы крови в период заболевания показывают умеренное повышение лейкоцитов за счет лимфоцитов, моноцитов. Характерно формирование атипичных мононуклеаров, которые сохраняются 2-3 недели, умеренное повышение СОЭ.
Видео в этой статье рассказывает подробно о том, почему важно обследование крови при инфекционном мононуклеозе.
Правильное лечение при инфекционном мононуклеозе исключает развитие тяжелой формы гепатита. Восстановление внутренних органов и их размеров возможно только спустя 2 месяца после полного излечения.
Мононуклеозная ангина у детей длится до 30 дней. Средний срок лечения составляет 2-3 недели. Из-за поражения вирусом клеток иммунной системы пациент наиболее восприимчив к другим инфекциям, грибкам, бактериям. Заражение вторичным заболеванием считается осложнением при мононуклеозе.
Лечение ангины при мононуклеозе
Ангина является одним из главных симптомов мононуклеоза. Для определения тактики лечения врач проводит тщательный осмотр с назначением соскоба из носоглотки для уточнения возбудителя ангины (при бактериальном поражении горла). Инструкция по лечению, расписанная доктором, должна строго соблюдаться.
Видео расскажет какое лечение требуется при моноцитарной ангине:
Кроме медикаментов рекомендуется:
- обильное питье,
- сбалансированное питание. Пища должна быть нежирной, чтобы максимально снизить нагрузку на пораженную печень.
- соблюдение постельного режима.
В лечение моноцитарной ангины входит назначение следующих препаратов:
| Тип лекарственных средств | Наименование препарата |
| Антигистаминные. Назначают для снятия воспаления и отеков слизистых. | Гордокс, Трасилол, Зодак, Лоратадин. |
| Средства для снятия жара. Рекомендуется принимать при температуре у детей не ниже 38 градусов, у взрослых не менее 38,5. | Нурофен, Цифекон, Панадол |
| Препараты на основе интерферона. Применяются для исключения перехода вируса в хроническую стадию. | Циклоферон, Анаферон. |
| Спреи на основе антисептика с обезболивающим эффектом. Применяются для местного лечения. | Гексорал, Ингалипт. |
| Глюкокортикостероиды. Вводятся в случае тяжелого течения заболевания. Применяются в виде внутримышечных инъекций. | Преднизолон, Метилпреднизолон. |

Гексорал спрей на фото для облегчения симптомов ангины
Внимание! Употребление антибиотиков при развитии мононуклеоза запрещено. Их использование способно значительно ухудшить состояние больного, так как не оказывает никакого влияния на вирус. Назначение антибактериальной терапии возможно в случае присоединения бактериальной инфекции.
Итак, мононуклеозная ангина, имеет вирусную природу происхождения, поэтому не требует лечения антибиотиками в остром периоде. Облегчить состояние больного можно только симптоматической терапией.
Большое внимание в данном случае стоит уделить обследованию, поскольку этот вирус сильно снижает общий иммунитет и подрывает силы. В период лечения и в течение месяца после не рекомендуется посещать общественные места, для снижения вероятности повторного обострения заболевания или заражения другой инфекционной патологией.
Также необходимо ограничить физическую активность и сохранять постельный режим до появления заметной динамики к выздоровлению.
Источник
Вирусные воспаления ротоглотки к типичным бактериальным ангинам отношения не имеют. Первоначальные симптомы могут быть схожими, но лечение назначается разное. Бактериальные инфекции лечатся с помощью антибиотиков, вирусы этими препаратами лечить опасно.
В природе существует несколько миллионов всевозможных вирусов, но только пять тысяч из них детально описаны, что говорит о сравнительно небольших достижениях в области вирусологии. Из-за этого акцент в лечении делается на вакцинации и симптоматическую терапию.
Моноцитарная ангина
 Синонимы болезни:
Синонимы болезни:
- Болезнь Филатова.
- Доброкачественный лимфобластоз.
- Инфекционный мононуклеоз.
Возбудитель болезни — герпесоподобный вирус Эпштейна-Барр, названный в честь открывших его учёных. Он активирует размножение поражённых им клеток, прочие же вирусы герпеса вызывают их гибель.
Во внешней среде этот возбудитель быстро погибает, воздействие высоких температур и химических препаратов для поддержания санитарных норм также вызывает его гибель.
Патологический процесс затрагивает миндалины, лимфатические узлы, кровеносную систему, печень и селезёнку.
Инкубационный период длится от одной недели до 20 дней.
В отличие от бактериальных ангин вирусные формы не вызывают гнойных образований на гландах и значительно реже нуждаются в стационарном лечении.
Для грибковых поражений ротоглотки характерна стёртая симптоматика со слабовыраженным воспалительным процессом. В отличие от них вирусные инфекции носят острый характер.
Что такое вирус Эпштейна-Барр и чем он опасен, смотрите в нашем видео:
Причины заболевания
- Повышение активности собственной патогенной микрофлоры на фоне снижения иммунитета.
- Передача возбудителя от заболевшего человека.
Эпидемий моноцитарная ангина не вызывает, но заражение все же может произойти при тесном контакте с заболевшим человеком (использование чужих гигиенических средств, переливание крови, поцелуи, поездки в общественном транспорте).
Вирус Эпштейна-Барр, появившись в организме человека, остаётся в нём на всю жизнь, но проявляется он только в случаях сильного снижения иммунных сил.
Провоцирующие факторы, группа риска
Повышенная заболеваемость наблюдается в юношеском возрасте. К тридцати годам, как правило, у людей формируется стойкий иммунитет к данной инфекции. После 40 лет случаи заражения крайне редки, исключения составляют ВИЧ-инфицированные пациенты.
Дети чаще всего заражаются этим вирусом в детском саду, где большое скопление детей провоцирует постоянное тесное контактирование между ними.
К провоцирующим факторам также относятся:
- Переохлаждения.
- Недолеченные инфекционные болезни.
- Период ремиссии.
- Несоблюдение гигиены.
- Авитаминоз.
- Хронические болезни лор-органов.
- Истощение.
- Нарушение обмена веществ.
- Стрессовые ситуации.
О причинах моноцитарной ангины рассказывает доктор Комаровский:
Симптомы и признаки
Общие
Характерная для этой болезни симптоматика может проявляться в комплексе или выборочно:
- Недомогание.
- Мигрень.
- Насморк.
- Увеличение гланд, покраснение окологлоточных тканей.
- Болевые ощущения в мышцах и суставах.
- Повышение температуры (наблюдается от нескольких дней до месяца).
- Глотание осложнено болью в горле.
- Лимфоузлы увеличены (их болезненность выражена слабо).
- Присоединение к инфекции простого вируса герпеса.
Примерно через неделю наступает самая тяжёлая стадия болезни:
- Резкое ухудшение общего состояния.
- Токсикоз.
- Увеличение печени и селезёнки.
- В горле могут проявиться признаки смешанной бактериальной инфекции.
- Образование желтоватого налёта на гландах.
- Желтушность кожи, глаз.
- Сыпь, не сопровождающаяся зудом.
- Потемнение мочи.
Через пару недель происходит постепенное стихание острой симптоматики.
Симптомы и признаки моноцитарной ангины

У детей
К общим симптомам часто добавляются:
- Аллергии.
- Потеря аппетита.
- Бессонница.
- Сыпь на спине и животе в виде розовых пятен.
- Опухоли на переносице и над бровями.
- Расстройства кишечника и желудка.
- Конъюнктивит.
У взрослых
- Симптоматика может носить стёртый характер, периодически то обостряясь, то затихая.
- На фоне хронических недугов болезнь может длиться значительно дольше, чем у детей.
Диагностика
Кроме первичного осмотра для точного диагностирования моноцитарной ангины потребуется сдать необходимые анализы и пройти ряд процедур:
- Анализ крови (при данной форме ангины наблюдается повышение лейкоцитов, моноцитов и лимфоцитов; снижение нейтрофильных гранулоцитов; появление одноядерных клеток; увеличение печёночных ферментов).
- Серологические исследования (выявление антител к антигенам вируса и проверка сыворотки крови на ВИЧ — инфекцию).
- Фарингоскопия (тщательный осмотр ротоглотки с помощью гортанного зеркала в условиях специального освещения).
- УЗИ внутренних органов (печень и селезёнка при моноцитарной ангине сильно увеличены).
На фото ротоглотка при моноцитарной ангине

Лечение
Специальных препаратов для лечения инфекционного мононуклеоза в медицине нет. Терапия направлена на устранение симптомов и купирование осложнений. При смешанных бактериальных формах болезни или при тяжёлом её течении врач может выписать антибиотики (тетрациклины, цефалоспорины, макролиды), но обычно при вирусных заражениях их не применяют.
Общие правила борьбы с вирусами:
- Постельный режим.
- Щадящая витаминизированная диета.
- Обильное питьё.
Медикаментозно
- Жаропонижающие лекарства (парацетамол, аспирин, Колдрекс, Панадол, Эффералган). Детям предпочтительней препараты с пониженным содержанием основного компонента в виде суспензий.
- Эффективней всего при борьбе с вирусами действует ибупрофен и лекарства на его основе (Нурофен, Ибуклин, Ибуфен).
- Хорошо снимают воспаления глюкокортикоиды (преднизолон, гидрокортизон, дексаметазон).
- Для обеспечения дыхательной функции при удушье проводят экстренную крикоконикотомию (прокол мембраны между кадыком и перстневидным хрящом).
- При сильном токсикозе больному ставят капельницы с большим количеством физраствора.
- Иммуномодуляторы обычно используют при остаточных явлениях болезни (Иммудол, Иммунал, эхинацея).
- Применение витаминных комплексов способствует укреплению иммунитета.
- Для местного лечения применяют регулярные полоскания горла антисептическими средствами (фурацилин, ромашка аптечная, сода).
Народными средствами
Ингаляции:
- Состав из цветков ромашки, календулы, шалфея и душицы.
- Сок свежего лука с добавлением хлорида натрия.
- Настой из сосновых почек.
- Отвар картофельных очисток с кедровым маслом, тимьяном и шалфеем.
- Горячий настой с анисовым и эвкалиптовым маслом (1/2).
- Бальзам «Звёздочка», добавленный в кипяток.
Полоскания:
- Медовая смесь ( 3 чайные ложки мёда на стакан воды или молока).
- Разбавленный водой яблочный уксус.
- Свежий сок свёклы или картофеля.
- Эвкалиптовый отвар.
- Чесночный настой.
- Вода с лимонным соком.
При использовании полосканий и ингаляций важна регулярность. При сильных воспалениях горла интервал между процедурами должен составлять не больше часа.
Физиотерапия
Комплексный подход к лечению позволяет быстрее справиться с вирусом и избежать нежелательных последствий, но в период обострения болезни курсы физиотерапии проводить нельзя.
Наиболее распространены следующие методы:
- УФ — облучение миндалин.
- Лечение лазером.
- Электрофорез.
- Светолечение.
Особенности лечения при беременности
При планировании беременности необходимо произвести комплексное обследование на наличие в организме герпетических вирусов. В течение года после перенесённого инфекционного мононуклеоза беременность вообще нежелательна. Примерно столько времени нужно, чтобы восстановился состав крови, и исчезли другие остаточные явления.
Вирус Эпштейна-Барр может привести к патологиям развития плода вплоть до срыва беременности.
В том случае, когда уберечься от болезни не удалось, лечение обязательно должно проходить в условиях стационара под врачебным контролем. Врач, сопоставив все риски, выберет наиболее оптимальный вариант терапии.
Возможные осложнения, чем опасно заболевание
- Удушье.
- Разрыв селезёнки.
- Пневмония.
- Менингит.
- Энцефалит.
- Полиневрит.
- Перикардит.
- Анемия.
- Почечная недостаточность.
Профилактика и меры предосторожности при общении с больным
- Детям, имевшим контакт с больным человеком, назначают иммуноглобулин.
- Помещение, где находится пациент, регулярно проветривается. Каждый день делается влажная уборка с дезинфицирующими средствами.
- При общении с вирусоносителем нужно соблюдать строгую личную гигиену.
- В целях укрепления иммунитета необходима витаминизированная пища, полноценный отдых и умеренные физические нагрузки.
- В период распространения вирусных заболеваний желательно сократить до минимума посещение общественных мест.
Специальных вакцинаций от моноцитарной ангины не существует.
Меры предосторожности

Прогноз
Неосложнённая моноцитарная ангина имеет благоприятный прогноз. Осложнения в значительной степени усугубляют болезнь, но случаются редко. Особую опасность представляют асфиксия и разрыв селезёнки.
Средняя продолжительность болезни — 1 месяц, но остаточные явления (изменение состава крови, увеличение печени и селезёнки) наблюдаются в течение 6 — 12 месяцев.
Загрузка…
Источник