Лакунарная ангина паратонзиллярный абсцесс история болезни
Скачать историю болезни [10,8 Кб] Информация о работе ИСТОРИЯ БОЛЕЗНИ Куратор – студент лечебного факультета Паспортная часть ФИО Возраст 28 лет Профессия: учитель Дата поступления: Домашний адрес Диагноз основной: Операция: вскрытие абсцесса. Жалобы при поступлении в приемное отделение РКБ Анамнез болезни Заболела остро 21 мая 2004 г. ,по причине употребления холодного молока сразупослебани..Утромследующего дня появились Анамнез жизни родилась в Общий осмотр Состояние больного удовлетворительное, Пульс ритмичный правильный, ЛОР-статус: Полость рта. Губы правильной формы, без язв, зуб 8 с левой стороны на нижней Язык слегка обложен белым налетом, Ротоглотка. Зев гиперемирован, имеется его Отмечается резкий запах изо рта. Тризм Нос и его придаточные пазухи. Форма носа правильная, без деформаций. волосами, кожа бледно- розового цвета. Носовые ходы свободны, носовые раковины Носоглотка и гортань. Носоглотку и гортань осмотреть не Уши Ушная раковина без деформаций. Кожа раковины, козелка, заушной области безболезненна. Отоскопия. Наружный Слуховой паспорт. Правое ухо Левое С128 К 30 С2048 Проба Вестибулярный паспорт Правое Лабораторные исследования от 1.0АК Эр=4,2*1012 2.Кровь на сахар: 4,3 ммоль/л 3. 0АМ Цвет сж Уд вес. 1016 Белок отриц. Желчн. пигменты — Эпителий плоский 2-1-2 Лейкоциты 3-8 Клинический диагноз Левосторонний Ставится на основании: 1. Жалоб: боли в горле, преимущественно с левой стороны, при глотании, 2. Общего осмотра: шейные подчелюстные лимфоузлы увеличены 1х1,5 см, 3.Statuslocalis: 4. Данных лабораторных исследований: Эр=4,2*1012 2.Кровь на Дифференциальный диагноз Дифференциальный диагноз проводится с 1. Дифтерия. При этом заболевании бывают налеты, плохо снимающиеся 2. Рак и саркома обычно не сопровождаются повышением температуры, сильной 3. Абсцесс является осложнением ангины, но ангина отличается более легким 4. Скарлатина характеризуется появлением сыпи и определенные Лечение 1 .Оперативное 2. Консервативное Предоперационный 28 лет поступила 28.05.04г. в Из анамнеза: употребление холодного Об-но: общее состояние средней тяжести, Выставлен диагноз: Левосторонний Наличие клинической картины Планируется вскрыти, санация, Протокол Под местной аппликационной анестезией 2 а) Rp.: Cephtriaxoni 2,0 Dtd N 7 in amp S. Развести в 200мл физ. раствора и вв ежедневно. б) Rp.: Sol. Glucosi 5% — 400 ml Sol. Ac. ascorbiniti 10% — 4 ml D.S.Внутривенно капельно. Прогноз Литература 1. «Оториноларингология», под ред. 2. «Методические указания по 3. Дата_____________________ Скачать историю болезни [10,8 Кб] Информация о работе |
Источник
Вид работы:
Другое
Предмет:
Медицина, физкультура, здравоохранение
Язык:
Русский
,
Формат файла:
MS Word
248,67 Кб
Опубликовано:
2014-04-19
Вы можете узнать стоимость помощи в написании студенческой работы.
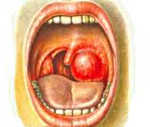
Левосторонний паратонзиллярный абсцесс
1. Жалобы при поступлении
Жалуется на боль в горле, преимущественно с левой стороны, усиливающуюся при глотании, обильное слюноотделение, затруднение при открывании рта, слабость. Общее состояние средней тяжести.
2. Анамнез болезни (Anamnesis morbi)
паратонзиллярный абсцесс лечение заболевание
Считает себя больной около 5 лет. Заболела остро 8 мая 2014 г. Появились боли в горле слева, особенно при глотании. Стойкое повышение температуры тела 38-39. Вечером состояние больной ухудшилось, резко усилилась боль в горле с невозможностью глотать, появилось затруднение при открывании рта из-за болей и повышенное слюнотечение. Беспокоили слабость, головные боли. В этом состоянии больная лечилась амбулаторно, но результата не было ей дали направление из поликлиники для госпитализации в ЛОР — отделение ГКБ №50 с направительным диагнозом: паратонзиллярный абсцесс слева.
. Анамнез жизни (Anamnesis vitae)
Родилась в городе Москва в полной семье служащих родителей. Росла и развивалась соответственно возрасту и полу. Из перенесенных заболеваний отмечает острую ангину и тонзилит с детства. Травм у больного не было, аллергическими заболеваниями не страдает.
Аллергический анамнез не отягощен. Лекарства переносит нормально. Вредные привычки — курение, чрезмерное злоупотребление алкоголя отрицает.Эпидемиологический анамнез — контакт с инфекционными больными отрицает.
Перенесенные заболевания: Детские инфекции, ОРВИ, хронический тонзиллит, болезнь Боткина, ветряная оспа, корь, коклюш, краснуха, скарлатина, эпидемический паротит, ангина. В 2012 году 16.08 перенесла операцию — вскрытие левостороннего паратозилярного абсцесса
Сопутствующие заболевания: Наследственные патологии отрицает. Случаев туберкулеза, сифилиса, гепатита в семье не было, сам этими заболеваниями не страдает, бронхиальная астма отрицает, сахарный диабет отрицает
4. Профессиональный анамнез
Профессиональных вредностей нет, не работает
5. Настоящее состояние больного
Состояние больного удовлетворительное, сознание ясное, положение активное. Кожные покровы чистые, сухие, розового цвета. Шейные подчелюстные лимфоузлы увеличены 1х1,5 см, болезненны при пальпации, особенно слева, подвижные.
Общий осмотр:
Органы дыхания:
Дыхание через нос свободное, везикулярное, 12 в минуту, при перкуссии — ясный легочный звук.
Органы кровообращения: Пульс ритмичный правильный, удовлетворительного наполнения, 74 в минуту. При пальпации сердца верхушечный толчок в 5-ом межреберье слева, при перкуссии границы сердца не расширены. Сердечные тоны ясные, ритмичны. ЧСС 74 в 1 мин. АД 12080 мм рт ст.
Органы пищеварения: Язык влажный, мягкий, чистый. Живот мягкий, безболезненный, участвует в акте дыхания. Печень у края реберной дуги.
Органы мочевыделения: Селезенка не увеличены. Почки не пальпируются. Симптом поколачивания отрицательный с обеих сторон. Очаговая и менингиальная симптоматика отсутствует. Стул и диурез не нарушены. Периферических отеков нет.
6. ЛОР — статус
Полость рта
Губы правильной формы, без язв, деформаций и шрамов. Сохраняется общность, гиперемия, инфильтрация левой паратозиллярной области. Слизистая десен ярко-красная, без патологии, твердое небо без особенностей. Язык слегка обложен белым налетом, сухой.
Ротоглотка.
Небные дужки контурируются, розового цвета. Небные миндалины не увеличены, поверхность миндалин гладкая, регионарные лимфоузлы, (подчелюстные и передние шейные) мягко-эластичной консистенции, болезненнены и подвижны, не спаяны с кожей. Лакуны не расширены. Патологического содержимого в лакунах нет. Задняя стенка глотки влажная, розового цвета. Глоточный рефлекс сохранен.
Нос и его придаточные пазухи
Форма носа правильная, без деформаций. Преддверие носа чистое, свободное, покрыто волосами, кожа бледно — розового цвета. Слизистая оболочка розового цвета. Носовые ходы свободны, носовые раковины и носовая перегородка без патологических изменений. Дыхание через нос свободное. Обоняние сохранено.
Данные передней риноскопии. Преддверие носа свободное, носовая перегородка по средней линии, девиации нет; цвет слизистой оболочки розовый, влажность умеренная; носовые ходы свободные, отделяемое не определяется.
Носоглотка и гортань
Свод носоглотки свободен. Слизистая розового цвета, влажная, хоаны свободные. Форма гортани правильная, подвижна, симптом хруста хрящей не выражен. Надгортанник обычной формы. Голосовые складки перламутрово-серого цвета, при фонации симметрично подвижные, смыкаются, голосовая щель широкая, голос звучный, дыхание свободное.
Уши
Ушная раковина без деформаций, правильной формы. Кожа розового цвета. Пальпация ушной раковины, козелка, сосцевидного отростка, заушной области безболезненна. Наружный слуховой проход конусовидной формы, чистый, широкий, отделяемого нет, перфорации нет.
Акуметрия (Слуховой паспорт)
ADAS-С.Ш.-6 мШ.Р.6 м6 м<Р.Р.>6 м55 сС 128 (норма 55 с) В55 с25 сС 128 (норма 25 с) К25 с30 сС 2048 (норма 30 с)30 с+ (положительный)R+ (положительный)WНормаSchнорма
Вестибулярный паспорт
Пальценосовая проба + +
Пальцеуказательная проба + +
Поза Ромберга устойчива
Адиадохокинез — —
Спонтанное отклонение рук нет
Спонтанный нистагм нет
Прямая походка выполняет
Фланговая походка выполняет
Спонтанное падение при поворотах головы устойчив
Клинический диагноз
Левосторонний паратонзиллярный абсцесс ставится на основании:
. Жалобы: боли в горле, преимущественно с левой стороны, при глотании, затруднения при открывании рта, слабость.
. Общего осмотра: лимфоузлы увеличены, болезненны при пальпации, особенно слева.
Данные лабораторных исследований:
Анализ крови:
Эр=4,06*10*12 /л,=120 г./л
ЦП=0,9
Лейк=15,6*10*9 /л
СОЭ=26 мм/ч
Глюкоза 4,8 ммоль/л
Тромбоциты 200*10*9
Среднее содержание гемоглобина в эритроците 29,6
Средний объем эритроцита 83,6 фл
Средний объем тромбоцита 7,2 фл
ЭКГ: Синусовая аритмия. ЧСС 86 уд/минуту
Дифференциальный диагноз проводится с такими заболеваниями, как дифтерия, ангина, новообразование ротоглотки, скарлатина.
. Дифтерия: При этом заболевании бывают налеты, плохо снимающиеся шпателем и при снятии кровоточат места удаления налетов, а в мазке обнаруживаются палочки Леффлера, которых, как правило, не бывает при паратонзиллярном абсцессе.
. Рак и саркома: обычно не сопровождаются повышением температуры, сильной боли в горле, отсутствует болезненность при пальпации. Пунктат новообразования имеет характерную для опухоли гистологическую картину, а для абсцесса — гной.
План обследования и лечения
1. Клинико-лабораторное обследование: общий анализ крови, мочи, кровь на сифилис, глюкоза, группа крови, кровь на ВИЧ
. Антибактериальная терапия
. Противоспалительная терапия
. Вскрытие паратонзилярного абсцесса слева
Лечение
1. Хирургическое
. Консервативное (Антибактериальная терапия, Инфузионная терапия)
Поступила с жалобами на боль в горле, резко усиливающуюся при глотании, затруднение открывания рта, повышенное слюноотделение, увеличение температуры тела 38-39. Увеличение и болезненность регионарных лимфоузлов.
Цефтазидим 1,0 на 0,25% в/м 2 р/день
Флунконзол 50 мг 1 табл. 1 р/день
Доксициклин 0,11 дражже 2 р/день
7. Заключительный диагноз
Левосторонний паратонзиллярный абсцесс.
Рекомендуется санация очагов хронической инфекции, курс поливитаминов, закаливание.
Прогноз благоприятный.
Похожие работы на — Левосторонний паратонзиллярный абсцесс
Источник

Паратонзиллярный абсцесс – острое гнойное воспаление околоминдаликовой клетчатки. Основные симптомы заболевания – односторонние болевые ощущения «рвущего» характера, усиливающиеся при глотании, повышенное слюноотделение, тризм, резкий запах изо рта, интоксикационный синдром. Диагностика основывается на сборе анамнестических сведений и жалоб больного, результатах фарингоскопии, лабораторных и инструментальных методах исследования. В терапевтическую программу входит антибактериальная терапия, промывание ротовой полости антисептическими средствами, хирургическое опорожнение абсцесса, при необходимости – абсцесстонзиллэктомия.
Общие сведения
Термин «паратонзиллярный абсцесс» используется для обозначения финальной стадии воспаления – образования гнойной полости. Синонимические названия – «флегмонозная ангина» и «острый паратонзиллит». Заболевание считается одним из наиболее тяжелых гнойных поражений глотки. Более чем в 80% случаев патология возникает на фоне хронического тонзиллита. Чаще всего встречается у лиц в возрасте от 15 до 35 лет. Представители мужского и женского пола болеют с одинаковой частотой. Для данной патологии характерна сезонность – заболеваемость увеличивается в конце осени и в начале весны. В 10-15% паратонзиллит приобретает рецидивирующее течение, у 85-90% больных обострения наблюдаются чаще одного раза в год.
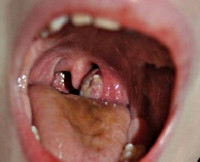
Паратонзиллярный абсцесс
Причины паратонзиллярного абсцесса
Основная причина развития – проникновение патогенной микрофлоры в ткани, окружающие небные миндалины. Паратонзиллярный абсцесс редко диагностируется в качестве самостоятельного заболевания. Пусковыми факторами являются:
- Бактериальные поражения глотки. Большинство абсцессов околоминдаликовых тканей возникает в виде осложнения острого тонзиллита или обострения хронической ангины, реже – острого фарингита.
- Стоматологические патологии. У некоторых пациентов болезнь имеет одонтогенное происхождение – причиной становится кариес верхних моляров, периостит альвеолярных отростков, хронический гингивит и пр.
- Травматические повреждения. В редких случаях формирование абсцесса в прилегающих к миндалине тканях происходит после инфицирования ран слизистой оболочки этой области.
В роли возбудителей обычно выступают Streptococcus pyogenes, Staphylococcus aureus, несколько реже – Escherichia coli, Haemophilus influenzae, различные пневмококки и клебсиеллы, грибы рода Candida. К факторам, увеличивающим риск развития патологии, относятся общее и местное переохлаждение, снижение общих защитных сил организма, аномалии развития миндалин и глотки, табакокурение.
Патогенез
Паратонзиллярный абсцесс в большинстве случаев осложняет течение одной из форм тонзиллита. Образованию гнойника верхней локализации способствует наличие более глубоких крипт в верхней части миндалины и существование желез Вебера, которые активно вовлекаются в процесс при хронической ангине. Частые обострения тонзиллита приводят к формированию рубцов в районе устьев крипт и небных дужек – происходит сращение с капсулой миндалины. В результате нарушается дренирование патологических масс, создаются условия для активного размножения микрофлоры и распространения инфекционного процесса внутрь клетчатки. При одонтогенном происхождении заболевания патогенная микрофлора проникает в околоминдаликовые ткани вместе с током лимфы. При этом поражение небных миндалин может отсутствовать. Травматический паратонзиллит является результатом нарушения целостности слизистой оболочки и проникновения инфекционных агентов из полости рта непосредственно вглубь тканей контактным путем.
Классификация
В зависимости от морфологических изменений в полости ротоглотки выделяют три основные формы паратонзиллярного абсцесса, которые также являются последовательными стадиями его развития:
- Отечная. Характеризуется отечностью околоминдаликовых тканей без выраженных признаков воспаления. Клинические симптомы зачастую отсутствуют. На этом этапе развития заболевание идентифицируется редко.
- Инфильтрационная. Проявляется гиперемией, местным повышением температуры и болевым синдромом. Постановка диагноза при этой форме происходит в 15-25% случаев.
- Абсцедирующая. Формируется на 4-7 день развития инфильтрационных изменений. На этой стадии наблюдается выраженная деформация зева за счет массивного флюктуирующего выпячивания.
С учетом локализации гнойной полости принято выделять следующие формы патологии:
- Передняя или передневерхняя. Характеризуется поражением тканей, расположенных над миндалиной, между ее капсулой и верхней частью небно-язычной (передней) дужки. Наиболее распространенный вариант болезни, встречается в 75% случаев.
- Задняя. При этом варианте абсцесс формируется между небно-глоточной (задней) дужкой и краем миндалины, реже – непосредственно в дужке. Распространенность – 10-15% от общего числа больных.
- Нижняя. В этом случае пораженная область ограничена нижним полюсом миндалины и латеральной стенкой глотки. Наблюдается у 5-7% пациентов.
- Наружная или боковая. Проявляется образованием абсцесса между боковым краем небной миндалины и стенкой глотки. Наиболее редкая (до 5%) и тяжелая форма патологии.
Симптомы паратонзиллярного абсцесса
Первый симптом поражения околоминдаликовой клетчатки – резкая односторонняя боль в горле при глотании. Только в 7-10% случаев отмечается двухстороннее поражение. Болевой синдром довольно быстро становится постоянным, резко усиливается даже при попытке глотнуть слюну, что является патогномоничным симптомом. Постепенно боль приобретает «рвущий» характер, возникает иррадиация в ухо и нижнюю челюсть. Одновременно развивается выраженный интоксикационный синдром – лихорадка до 38,0-38,5° C, общая слабость, ноющая головная боль, нарушение сна. Умеренно увеличиваются нижнечелюстные, передние и задние группы шейных лимфоузлов. Наблюдается стекание слюны с угла рта в результате рефлекторной гиперсаливации. У многих пациентов определяется гнилостный запах изо рта.
Дальнейшее прогрессирование приводит к ухудшению состояния больного и возникновению тонического спазма жевательной мускулатуры – тризму. Этот симптом является характерным для паратонзиллярного абсцесса. Наблюдаются изменения речи, гнусавость. При попытке проглатывания жидкая пища может попадать в полость носоглотки, гортань. Болевой синдром усиливается при повороте головы, вынуждая больного держать ее наклоненной в сторону поражения и поворачиваться всем телом. Большинство пациентов принимают полусидячее положение с наклоном головы вниз или лежа на больном боку.
У многих больных на 3-6 день происходит самопроизвольное вскрытие полости абсцесса. Клинически это проявляется внезапным улучшением общего состояния, снижением температуры тела, незначительным уменьшением выраженности тризма и появлением примеси гнойного содержимого в слюне. При затяжном или осложненном течении прорыв происходит на 14-18 день. При распространении гнойных масс в окологлоточное пространство вскрытие гнойника может не наступить вовсе, состояние больного продолжает прогрессивно ухудшаться.
Осложнения
К наиболее частым осложнениям относятся диффузная флегмона шеи и медиастинит. Они наблюдаются на фоне перфорации боковой стенки глотки и вовлечения в патологический процесс парафаренгиального пространства, откуда гнойные массы распространяются в средостение или к основанию черепа (редко). Реже встречается сепсис и тромбофлебит пещеристого синуса, возникающий при проникновении инфекции в мозговой кровоток через миндаликовые вены и крыловидное венозное сплетение. Аналогичным образом развиваются абсцессы головного мозга, менингит и энцефалит. Крайне опасное осложнение – аррозивное кровотечение вследствие гнойного расплавления кровеносных сосудов окологлоточного пространства.
Диагностика
Из-за наличия ярко выраженной патогномоничной клинической картины постановка предварительного диагноза не вызывает трудностей. Для подтверждения отоларингологу обычно достаточно данных анамнеза и результатов фарингоскопии. Полная диагностическая программа включает в себя:
- Сбор анамнеза и жалоб. Зачастую абсцесс образуется на 3-5 день после излечения острой спонтанной ангины или купирования симптомов хронической формы болезни. Врач также акцентирует внимание на возможных травмах области ротоглотки, наличии очагов инфекции в ротовой полости.
- Общий осмотр. Многие пациенты поступают в медицинское учреждение с вынужденным наклоном головы в больную сторону. Выявляется ограничение подвижности шеи, увеличение регионарных лимфатических узлов, гнилостный запах из ротовой полости и фебрильная температура тела.
- Фарингоскопия. Наиболее информативный метод диагностики. Позволяет визуально определить наличие флюктуирующего шаровидного выпячивания околоминдаликовой клетчатки, покрытого гиперемированной слизистой оболочкой. Часто на его поверхности имеется небольшой участок желтоватого цвета – зона будущего прорыва гнойных масс. Образование может вызывать асимметрию зева – смещение язычка в здоровую сторону, оттеснение небной миндалины. Локализация гнойника зависит от клинической формы патологии.
- Лабораторные тесты. В общем анализе крови отмечаются неспецифические воспалительные изменения – высокий нейтрофильный лейкоцитоз (15,0×109/л и более), увеличение СОЭ. Выполняется бактериальный посев для идентификации возбудителя и определения его чувствительности к антибактериальным средствам.
- Аппаратные методы визуализации. УЗИ области шеи, КТ шеи, рентгенография мягких тканей головы и шеи назначаются с целью дифференциальной диагностики, исключения распространения патологического процесса в парафарингеальное пространство, средостение и т. д.
Патологию дифференцируют с дифтерией, скарлатиной, опухолевыми заболеваниями, аневризмой сонной артерии. В пользу дифтерии свидетельствует наличие грязно-серого налета на слизистых оболочках, отсутствие тризма и обнаружение палочек Леффлера по данным бак. посева. При скарлатине выявляются мелкоточечные кожные высыпания, в анамнезе присутствует контакт с больным человеком. Для онкологических поражений характерно сохранение нормальной температуры тела или незначительный субфебрилитет, отсутствие выраженного болевого синдрома, медленное развитие симптоматики. При наличии сосудистой аневризмы визуально и пальпаторно определяется пульсация, синхронизированная с ритмом сердца.
Лечение паратонзиллярного абсцесса
Основная цель лечения на стадии отека и инфильтрации – уменьшение воспалительных изменений, при образовании абсцесса – дренирование полости и санация очага инфекции. Из-за высокого риска развития осложнений все терапевтические мероприятия осуществляются только в условиях стационара. В план лечения входит:
- Медикаментозная терапия. Всем пациентам назначают антибиотики. Препаратами выбора являются цефалоспорины II-III поколения, аминопенициллины, линкозамиды. После получения ре зультатов бактериального посева схему лечения корректируют с учетом чувствительности возбудителя. В качестве симптоматической терапии применяют жаропонижающие, обезболивающие и противовоспалительные препараты, иногда проводят инфузионную терапию. Для полоскания ротовой полости используют растворы антисептиков.
- Оперативные вмешательства. При наличии сформировавшегося гнойника в обязательном порядке выполняют вскрытие паратонзиллярного абсцесса и дренирование полости под регионарной анестезией. При рецидивирующем течении хронической ангины, повторных паратонзиллитах или неэффективности предыдущей терапии осуществляют абсцесстонзиллэктомию – опорожнение гнойника одновременно с удалением пораженной небной миндалины.
Прогноз и профилактика
Прогноз при паратонзиллярном абсцессе зависит от своевременности начала лечения и эффективности проводимой антибиотикотерапии. При адекватной терапии исход заболевания благоприятный – полное выздоровление наступает спустя 2-3 недели. При возникновении внутригрудных или внутричерепных осложнений прогноз сомнительный. Профилактика заключается в своевременной санации гнойных очагов: рациональном лечении ангины, кариозных зубов, хронического гингивита, воспаления аденоидных вегетаций и других патологий, прохождении полноценного курса антибактериальной терапии.
Источник


