Лакунарная ангина и паратонзиллярный абсцесс

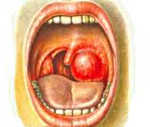
Паратонзиллярный абсцесс – острое гнойное воспаление околоминдаликовой клетчатки. Основные симптомы заболевания – односторонние болевые ощущения «рвущего» характера, усиливающиеся при глотании, повышенное слюноотделение, тризм, резкий запах изо рта, интоксикационный синдром. Диагностика основывается на сборе анамнестических сведений и жалоб больного, результатах фарингоскопии, лабораторных и инструментальных методах исследования. В терапевтическую программу входит антибактериальная терапия, промывание ротовой полости антисептическими средствами, хирургическое опорожнение абсцесса, при необходимости – абсцесстонзиллэктомия.
Общие сведения
Термин «паратонзиллярный абсцесс» используется для обозначения финальной стадии воспаления – образования гнойной полости. Синонимические названия – «флегмонозная ангина» и «острый паратонзиллит». Заболевание считается одним из наиболее тяжелых гнойных поражений глотки. Более чем в 80% случаев патология возникает на фоне хронического тонзиллита. Чаще всего встречается у лиц в возрасте от 15 до 35 лет. Представители мужского и женского пола болеют с одинаковой частотой. Для данной патологии характерна сезонность – заболеваемость увеличивается в конце осени и в начале весны. В 10-15% паратонзиллит приобретает рецидивирующее течение, у 85-90% больных обострения наблюдаются чаще одного раза в год.
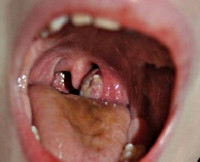
Паратонзиллярный абсцесс
Причины паратонзиллярного абсцесса
Основная причина развития – проникновение патогенной микрофлоры в ткани, окружающие небные миндалины. Паратонзиллярный абсцесс редко диагностируется в качестве самостоятельного заболевания. Пусковыми факторами являются:
- Бактериальные поражения глотки. Большинство абсцессов околоминдаликовых тканей возникает в виде осложнения острого тонзиллита или обострения хронической ангины, реже – острого фарингита.
- Стоматологические патологии. У некоторых пациентов болезнь имеет одонтогенное происхождение – причиной становится кариес верхних моляров, периостит альвеолярных отростков, хронический гингивит и пр.
- Травматические повреждения. В редких случаях формирование абсцесса в прилегающих к миндалине тканях происходит после инфицирования ран слизистой оболочки этой области.
В роли возбудителей обычно выступают Streptococcus pyogenes, Staphylococcus aureus, несколько реже – Escherichia coli, Haemophilus influenzae, различные пневмококки и клебсиеллы, грибы рода Candida. К факторам, увеличивающим риск развития патологии, относятся общее и местное переохлаждение, снижение общих защитных сил организма, аномалии развития миндалин и глотки, табакокурение.
Патогенез
Паратонзиллярный абсцесс в большинстве случаев осложняет течение одной из форм тонзиллита. Образованию гнойника верхней локализации способствует наличие более глубоких крипт в верхней части миндалины и существование желез Вебера, которые активно вовлекаются в процесс при хронической ангине. Частые обострения тонзиллита приводят к формированию рубцов в районе устьев крипт и небных дужек – происходит сращение с капсулой миндалины. В результате нарушается дренирование патологических масс, создаются условия для активного размножения микрофлоры и распространения инфекционного процесса внутрь клетчатки. При одонтогенном происхождении заболевания патогенная микрофлора проникает в околоминдаликовые ткани вместе с током лимфы. При этом поражение небных миндалин может отсутствовать. Травматический паратонзиллит является результатом нарушения целостности слизистой оболочки и проникновения инфекционных агентов из полости рта непосредственно вглубь тканей контактным путем.
Классификация
В зависимости от морфологических изменений в полости ротоглотки выделяют три основные формы паратонзиллярного абсцесса, которые также являются последовательными стадиями его развития:
- Отечная. Характеризуется отечностью околоминдаликовых тканей без выраженных признаков воспаления. Клинические симптомы зачастую отсутствуют. На этом этапе развития заболевание идентифицируется редко.
- Инфильтрационная. Проявляется гиперемией, местным повышением температуры и болевым синдромом. Постановка диагноза при этой форме происходит в 15-25% случаев.
- Абсцедирующая. Формируется на 4-7 день развития инфильтрационных изменений. На этой стадии наблюдается выраженная деформация зева за счет массивного флюктуирующего выпячивания.
С учетом локализации гнойной полости принято выделять следующие формы патологии:
- Передняя или передневерхняя. Характеризуется поражением тканей, расположенных над миндалиной, между ее капсулой и верхней частью небно-язычной (передней) дужки. Наиболее распространенный вариант болезни, встречается в 75% случаев.
- Задняя. При этом варианте абсцесс формируется между небно-глоточной (задней) дужкой и краем миндалины, реже – непосредственно в дужке. Распространенность – 10-15% от общего числа больных.
- Нижняя. В этом случае пораженная область ограничена нижним полюсом миндалины и латеральной стенкой глотки. Наблюдается у 5-7% пациентов.
- Наружная или боковая. Проявляется образованием абсцесса между боковым краем небной миндалины и стенкой глотки. Наиболее редкая (до 5%) и тяжелая форма патологии.
Симптомы паратонзиллярного абсцесса
Первый симптом поражения околоминдаликовой клетчатки – резкая односторонняя боль в горле при глотании. Только в 7-10% случаев отмечается двухстороннее поражение. Болевой синдром довольно быстро становится постоянным, резко усиливается даже при попытке глотнуть слюну, что является патогномоничным симптомом. Постепенно боль приобретает «рвущий» характер, возникает иррадиация в ухо и нижнюю челюсть. Одновременно развивается выраженный интоксикационный синдром – лихорадка до 38,0-38,5° C, общая слабость, ноющая головная боль, нарушение сна. Умеренно увеличиваются нижнечелюстные, передние и задние группы шейных лимфоузлов. Наблюдается стекание слюны с угла рта в результате рефлекторной гиперсаливации. У многих пациентов определяется гнилостный запах изо рта.
Дальнейшее прогрессирование приводит к ухудшению состояния больного и возникновению тонического спазма жевательной мускулатуры – тризму. Этот симптом является характерным для паратонзиллярного абсцесса. Наблюдаются изменения речи, гнусавость. При попытке проглатывания жидкая пища может попадать в полость носоглотки, гортань. Болевой синдром усиливается при повороте головы, вынуждая больного держать ее наклоненной в сторону поражения и поворачиваться всем телом. Большинство пациентов принимают полусидячее положение с наклоном головы вниз или лежа на больном боку.
У многих больных на 3-6 день происходит самопроизвольное вскрытие полости абсцесса. Клинически это проявляется внезапным улучшением общего состояния, снижением температуры тела, незначительным уменьшением выраженности тризма и появлением примеси гнойного содержимого в слюне. При затяжном или осложненном течении прорыв происходит на 14-18 день. При распространении гнойных масс в окологлоточное пространство вскрытие гнойника может не наступить вовсе, состояние больного продолжает прогрессивно ухудшаться.
Осложнения
К наиболее частым осложнениям относятся диффузная флегмона шеи и медиастинит. Они наблюдаются на фоне перфорации боковой стенки глотки и вовлечения в патологический процесс парафаренгиального пространства, откуда гнойные массы распространяются в средостение или к основанию черепа (редко). Реже встречается сепсис и тромбофлебит пещеристого синуса, возникающий при проникновении инфекции в мозговой кровоток через миндаликовые вены и крыловидное венозное сплетение. Аналогичным образом развиваются абсцессы головного мозга, менингит и энцефалит. Крайне опасное осложнение – аррозивное кровотечение вследствие гнойного расплавления кровеносных сосудов окологлоточного пространства.
Диагностика
Из-за наличия ярко выраженной патогномоничной клинической картины постановка предварительного диагноза не вызывает трудностей. Для подтверждения отоларингологу обычно достаточно данных анамнеза и результатов фарингоскопии. Полная диагностическая программа включает в себя:
- Сбор анамнеза и жалоб. Зачастую абсцесс образуется на 3-5 день после излечения острой спонтанной ангины или купирования симптомов хронической формы болезни. Врач также акцентирует внимание на возможных травмах области ротоглотки, наличии очагов инфекции в ротовой полости.
- Общий осмотр. Многие пациенты поступают в медицинское учреждение с вынужденным наклоном головы в больную сторону. Выявляется ограничение подвижности шеи, увеличение регионарных лимфатических узлов, гнилостный запах из ротовой полости и фебрильная температура тела.
- Фарингоскопия. Наиболее информативный метод диагностики. Позволяет визуально определить наличие флюктуирующего шаровидного выпячивания околоминдаликовой клетчатки, покрытого гиперемированной слизистой оболочкой. Часто на его поверхности имеется небольшой участок желтоватого цвета – зона будущего прорыва гнойных масс. Образование может вызывать асимметрию зева – смещение язычка в здоровую сторону, оттеснение небной миндалины. Локализация гнойника зависит от клинической формы патологии.
- Лабораторные тесты. В общем анализе крови отмечаются неспецифические воспалительные изменения – высокий нейтрофильный лейкоцитоз (15,0×109/л и более), увеличение СОЭ. Выполняется бактериальный посев для идентификации возбудителя и определения его чувствительности к антибактериальным средствам.
- Аппаратные методы визуализации. УЗИ области шеи, КТ шеи, рентгенография мягких тканей головы и шеи назначаются с целью дифференциальной диагностики, исключения распространения патологического процесса в парафарингеальное пространство, средостение и т. д.
Патологию дифференцируют с дифтерией, скарлатиной, опухолевыми заболеваниями, аневризмой сонной артерии. В пользу дифтерии свидетельствует наличие грязно-серого налета на слизистых оболочках, отсутствие тризма и обнаружение палочек Леффлера по данным бак. посева. При скарлатине выявляются мелкоточечные кожные высыпания, в анамнезе присутствует контакт с больным человеком. Для онкологических поражений характерно сохранение нормальной температуры тела или незначительный субфебрилитет, отсутствие выраженного болевого синдрома, медленное развитие симптоматики. При наличии сосудистой аневризмы визуально и пальпаторно определяется пульсация, синхронизированная с ритмом сердца.
Лечение паратонзиллярного абсцесса
Основная цель лечения на стадии отека и инфильтрации – уменьшение воспалительных изменений, при образовании абсцесса – дренирование полости и санация очага инфекции. Из-за высокого риска развития осложнений все терапевтические мероприятия осуществляются только в условиях стационара. В план лечения входит:
- Медикаментозная терапия. Всем пациентам назначают антибиотики. Препаратами выбора являются цефалоспорины II-III поколения, аминопенициллины, линкозамиды. После получения ре зультатов бактериального посева схему лечения корректируют с учетом чувствительности возбудителя. В качестве симптоматической терапии применяют жаропонижающие, обезболивающие и противовоспалительные препараты, иногда проводят инфузионную терапию. Для полоскания ротовой полости используют растворы антисептиков.
- Оперативные вмешательства. При наличии сформировавшегося гнойника в обязательном порядке выполняют вскрытие паратонзиллярного абсцесса и дренирование полости под регионарной анестезией. При рецидивирующем течении хронической ангины, повторных паратонзиллитах или неэффективности предыдущей терапии осуществляют абсцесстонзиллэктомию – опорожнение гнойника одновременно с удалением пораженной небной миндалины.
Прогноз и профилактика
Прогноз при паратонзиллярном абсцессе зависит от своевременности начала лечения и эффективности проводимой антибиотикотерапии. При адекватной терапии исход заболевания благоприятный – полное выздоровление наступает спустя 2-3 недели. При возникновении внутригрудных или внутричерепных осложнений прогноз сомнительный. Профилактика заключается в своевременной санации гнойных очагов: рациональном лечении ангины, кариозных зубов, хронического гингивита, воспаления аденоидных вегетаций и других патологий, прохождении полноценного курса антибактериальной терапии.
Источник

Лакунарную ангину относят к гнойным тонзиллитам с острым течением. Для нее характерно поражение лакун миндалин. Основу лечения составляет прием антибиотиков, а также местная и поддерживающая терапия.
Возбудители лакунарной ангины
Данное воспалительное заболевание может быть вызвано различными видами бактерий, вирусов или патогенным микроорганизмов грибковой природы. Самыми распространенными возбудителями являются:
- β-гемолитический стрептококк. Может присутствовать в составе нормальной микрофлоры, но почти вдвое чаще встречается как источник инфекции (острого и хронического тонзиллита).
 Стрептококки вырабатывают большую группу веществ, обладающих нейротоксическими и некротическими свойствами. В этом заключается основная опасность вызываемой ими инфекции.
Стрептококки вырабатывают большую группу веществ, обладающих нейротоксическими и некротическими свойствами. В этом заключается основная опасность вызываемой ими инфекции. - Золотистый стафилококк. Данный микроорганизм относят к возбудителю “больничных” инфекций. Часто его носителями и источником заражения становятся работники медицинских учреждений.
- Смешанная микрофлора.
Встречаются также лакунарные ангины, вызванные:
- Менингококками. Основной источник заражения – здоровые носители, реже больные ангиной, менингококковый назофарингитом.
- Пневмококком. Он относится к роду стрептококков, обладает меньшей устойчивостью к антибиотикам по сравнению с предыдущим видом, однако инфекция также опасна своими осложнениями.
- Аденовирусами. Заражение происходит только от больного острой или хронической формой инфекции. Данные вирусы достаточно устойчивы во внешней среде, поэтому, наряду с воздушно-капельным, возможна передача контактным способом.
Первые два возбудителям встречаются в основном в организованных коллективах, члены которого постоянно общаются друг с другом.

Патогенез заболевания
Развитие ангины происходит при следующих условиях:
- Наличие инфекционного агента.
- Снижение общего иммунитета.
- Снижение местного иммунитета (слизистой носоглотки).
Инфекционный агент может уже присутствовать в дыхательных путях в составе микрофлоры заболевшего или попасть туда от носителя, другого больного. Входными воротами является лимфоидная ткань носоглотки. Самый часто встречающийся путь передачи – воздушно-капельный, а максимальная концентрация микроорганизмов находится в мокроте больного.
Факторами, усиливающими  вероятность возникновения ангины, являются:
вероятность возникновения ангины, являются:
- Перепады температур;
- Загазованность воздуха;
- Преобладание в рационе питания белковой пищи, недостаток витаминов В и С;
- Переохлаждение организма;
- Травмы миндалин;
- Нарушение носового дыхания.
Миндалины состоят из рыхлой ткани, в которой находятся углубления. Это лакуны, в которых могут скапливаться болезнетворные микроорганизмы. В каждой небной миндалине таких углублений от 10 до 20. В результате вышеописанных причин возбудитель преодолевает барьер местного иммунитета и проникает в лимфоаденоидную ткань. Это и становится причиной воспаления. В лакунах скапливается серозное гнойное содержимое, при его выходе на поверхность образуется характерный налет, служащий основным диагностическим признаком данной формы ангины.
Клиническая картина при лакунарной ангине
Для этой формы воспаления миндалин характерны следующие симптомы:
- Короткий продромальный период (время между инкубационным периодом и началом болезни). Он может длиться от нескольких часов до нескольких дней.
-
 Ангина начинается с высокой температуры – до 39-40°, сопровождающейся ознобом.
Ангина начинается с высокой температуры – до 39-40°, сопровождающейся ознобом. - Сильное недомогание, головная боль, боль в суставах, сердце. Это связано с действием токсинов, отделяемых инфекционным агентом.
- На 2-5 день выраженность симптомов спадает.
- На 5-7 день при благоприятном исходе наступает выздоровление.
- До 2 недель могут оставаться увеличенными регионарные лимфоузлы.
- Усиление проявлений аллергии или ее возникновение. Этот симптом иногда наблюдается при стрептококковой ангине в связи с действием некоторых ферментов возбудителя.
По протеканию лакунарная ангина сходна с фолликулярной, однако в первом случае симптомы более выражены. Они быстрее нарастают и быстрее стихают. При фолликулярной ангине температура обычно не поднимается выше 39°, наблюдается уменьшение количества отделяемой мочи (олигурия). Крайне редко данные заболевания протекают без температуры, или она сохраняется субфебрильной (до 37-38°).
У детей все симптомы лакунарной ангины проявляются сильнее, чем у взрослых. Иногда на фоне лихорадки и интоксикации могут развиться судороги. Иной раз встречается явление менингизма – раздражение оболочек головного мозга. В раннем возрасте нередко наблюдается жидкий стул, нарушение аппетита, рвота. Возможно изменение тонов голоса, появление гнусавости.

Диагностика заболевания
При осмотре больного при помощи фарингоскопа обнаруживаются следующие изменения слизистой зева:
- Незначительное увеличение миндалин.
- Расширение лакун.
- Точечный или пленочный беловатый налет на поверхности миндалин, легко отделяемый шпателем.
- Воспаление, как правило, затрагивают обе стороны, однако его интенсивность может быть разной.
При пальпации обнаруживается увеличение регионарных лимфатических узлов, сама процедура болезненна для пациента. Общий анализ крови демонстрирует следующие изменения:
- Количество лейкоцитов возрастает до 12-15*10⁹/л.
- СОЭ достигает значения 40-50 мм/ч.
- Отмечается нейтрофильный сдвиг влево. Это означает, что среди клеток иммунной системы лейкоцитов преобладают нейтрофилы, играющие важную роль в борьбе организма с бактериальными и грибковыми инфекциями.
Без лейкоцитоза протекает ангина вирусной этиологии. В моче могут обнаруживаться белок и/или эритроциты.

Как утверждают специалисты, лакунарная ангина, осложненная паратонзиллитом или паратонзиллярным абсцессом, дифференцируется с токсической дифтерией ротоглотки. При обоих заболеваниях обнаруживается беловатый налет. Но при дифтерии он спаян со слизистой оболочкой. При отделении подлежащая ткань кровоточит. В случае лакунарной ангины такого не происходит, налет быстро возникает на старом месте. При дифтерии – он распространяется на большую площадь. Для уточнения диагноза производят бактериологический посев.
Лечение лакунарной ангины
В первые дни болезни показан постельный режим, при тяжелых состояниях – госпитализация. При острых состояниях в большинстве случаев ограничиваются консервативным лечением. Оно включает назначение препаратов трех следующих групп:
- Этиотропных (направленных против причины заболевания).
- Патогенетических (направленных против механизмов развития заболевания).
- Симптоматических.
При переходе болезни в хроническую форму может быть показано удаление миндалин.
Этиотропные препараты
К ним относятся в первую очередь антибиотики. Из рекомендуемых при лакунарной ангине можно выделить следующие:
- Пенициллины (ампициллин, ампиокс и пр.). При тяжелых состояниях показаны внутримышечные инъекции. Дозировка препарата для взрослых составляет 500 000 – 1 000 000 Ед каждые 6 часов.
- Макролиды. При гнойных ангинах рекомендован к применению антибиотик Ровамицин. Он известен своими хорошими показателями переносимости. Его назначают детям и беременным женщинам. Взрослым препарат назначается дважды в день, суточная дозировка составляет 6 000 000 Ед.
- Сульфаниламиды (сульфадимезин, бисептол). Препараты блокируют рост микроорганизмов за счет нарушения синтеза ростовых факторов. Их назначают при непереносимости антибиотиков из первых двух групп. Дозировка рассчитывается индивидуально. Сульфаниламиды часто вызывают аллергию, что нужно иметь в виду при их назначении пациентам, склонным к данному заболеванию.
Улучшение при приеме антибиотиков обычно наступает на 2-3 день. На 4-5 день проходят основные симптомы заболевания, однако рационально продолжить терапию еще в течение 3-5 дней для полной санации полости ротоглотки. Решение, каким именно медикаментозными средствами лечить ангину, принимает врач исходя из переносимости пациентом тех или иных препаратов и резистентности микроорганизма к определенным антибиотикам.
Патогенетические препараты
К ним относятся десенсибилизирующие лекарственные средства. Они уменьшают проявления аллергической реакции и за счет этого улучшают общее состояние больного.  При ангине прописывают вещества из группы H-1 гистаминных блокаторов:
При ангине прописывают вещества из группы H-1 гистаминных блокаторов:
- Димедрол;
- Супрастин;
- Диазолин.
Важно! Антигистаминные препараты не совместимы с антибиотиками класса макролидов из-за риска кардиотоксического действия. Дозировку препаратов и длительность приема определяет врач.
Все большее доверие врачей завоевывают комплексные препараты, имеющие различные формы выпуска и подходящие для местного применения:
- Тантум Верде. Препарат стабилизирует клеточные мембраны и подавляет синтез простагландинов, ингибирует цитокины – вещества, ответственные за развитие воспаления. При ангине рекомендовано принимать по одной таблетке зараз, 3-4 раза в день. Возможно также использование раствора для полосканий и аэрозоли для орошения горла.
- Ангиноваг. Является комплексом из 4 соединений противовоспалительного, антимикробного и обезболивающего действия. Подходит для применения пациентам старше 13 лет. Перед использованием рекомендуется прополоскать горло. Курс длится до недели, первые дни осуществляют 1-2 впрыска каждые 2-3 часа, последующие – каждые 6 часов.
Положительно сказывается применение следующих мер:
- Обильное питье. При потреблении достаточного количества жидкости смачивается слизистая ротоглотки, смывается гнойное содержимое.
 Ее необходимо пить в теплом виде, отдавая предпочтение чаю и минеральной воде.
Ее необходимо пить в теплом виде, отдавая предпочтение чаю и минеральной воде. - Полоскание горла. Позволяет удалить из лакун миндалин гной и некротическое содержимое. Проводить процедуру рекомендуется 3-4 раза в день. Для полоскания применяют отвары ромашки, шалфея, 2% содовый и/или солевой раствор.
- Ингаляция. Хорошую эффективность показал препарат биопарокс, содержащий антибиотик фузафунжин. Он обладает также и противовоспалительной активностью. Возможно проведение ингаляции паром в домашних условиях с использованием отваров лечебных трав.
- Орошение горла. Для этого используют препарат гескорал, он оказывает противомикробное действие, нарушая обмен веществ в бактериальной клетке. В качестве его заменителя применяют стопалгин, который дополнительно оказывает обволакивающий и противогрибковый эффект. Препараты выпускаются в виде спрея, рекомендуется их прием дважды в день в течение всего курса лечения лакунарной ангины.
- Физиолечение. Применяют ультразвук, УВЧ, СВЧ токи. Особенно рекомендовано при ярко выраженном лимфадените.
- Прием витаминов. Особенно возрастает потребность в витаминах группы C и В. Их принимают в виде поливитаминных комплексов, во время лихорадки трижды в день, в дальнейшем – 1-2.
- Наложение ватно-марлевых компрессов. Их смачивают спиртом и заматывают шарфом поверх. Не рекомендуется использовать раствор концентрации более 40%, поскольку он может вызвать ожоги и раздражение.

Симптоматические препараты
В эти группу включают:
- Обезболивающие. Их назначают при головной, суставной или мышечной боли. К этой группе причисляют анальгин, баралгин, амидопирин. Не рекомендуется их прием при воспалительном процессе в течение более чем 2 дней. Оптимальная доза – 1-2 таблетки в течение суток.
- Жаропонижающие. Прием данных средств назначается при повышении температуры выше 39° или 38° при сопутствующей ломоте в мышцах.
 Высокая температура является ключевым моментом в борьбе организма с инфекцией, поэтому при более низких ее значениях прием взрослыми пациентами антипиретиков (жаропонижающих) нежелателен. К ним относят ибупрофен и его аналоги, парацетамол, ацетилсалициловую кислоту, метамизол натрия.
Высокая температура является ключевым моментом в борьбе организма с инфекцией, поэтому при более низких ее значениях прием взрослыми пациентами антипиретиков (жаропонижающих) нежелателен. К ним относят ибупрофен и его аналоги, парацетамол, ацетилсалициловую кислоту, метамизол натрия.
Хирургическое лечение
Удаление миндалин назначается при неэффективности лечения и переходе тонзиллита в хроническую стадию. Операция производится в срочном порядке при наличии осложнений в анамнезе:
- Сепсиса (заражения крови).
- Флегмоны шеи. Характеризуется скоплением гноя в мягких тканях в результате проникновения туда инфекционных агентов.
- Парафарингита (глубокой флегмоне шеи).
- Острого медиастинита (воспаления средостения).
Удаляют одна или обе миндалины под местным наркозом с применением инфильтрационной анестезии (заморозки). Для этого используют 1% раствор новокаина или тримекаина. Миндалины отделяются от ложа, параллельно вскрывается абсцесс. Больные хорошо переносят операцию.

При отсутствии данных осложнений необходимость операции – вопрос дискуссионный, особенно в детском возрасте. Его решают положительно, когда предполагаемая польза от тонзиллэктомии превосходит вред от отсутствия миндалин. Они являются своеобразным иммунным барьером на пути многих патогенных микроорганизмов, поэтому после их удаления организм становится более уязвимым в отношении простудных заболеваний.
Особенности терапии в детском возрасте
При воспалении миндалин у ребенка рекомендуется придерживаться следующих принципов лечения:
- Исключить из пищи продукты сложные для пережевывания и глотания, отдать предпочтение супам, кашам, пюре.
- Параллельно с лечением производить контроль работы дыхательной, сердечно-сосудистой систем.
- Назначать при необходимости противосудорожные препараты.
- В качестве жаропонижающего средства использовать нурофен детский.
Профилактика лакунарной ангины
Важно! Данное заболевание крайне заразно, поэтому главной мерой профилактики является изоляция больного. При домашнем режиме ему выделяют отдельные столовые приборы, средства гигиены, постельное белье. Прочим членам семьи или заболевшему рекомендуется использовать ватно-марлевые повязки или смазывать носовые ходы оксолиновой мазью. В условиях больницы пациентов помещают в отдельную палату или отгораживают их кровать при помощи ширмы.
Также большую роль в профилактике тонзиллита является поддержание общего иммунного статуса. Для этого применяют следующие меры:
- Закаливание;
- Устранение в помещениях для работы и отдыха загрязнений воздуха;
- Полноценное питание;
- Рациональный режим дня.
Санационные мероприятия позволяют избежать аутоинфекции. К ним причисляют:
- Своевременное лечение кариеса и воспалительных процессов десен;
- Терапию острых синуситов, хронических простудных заболеваний.
Видео: ангина в программе “Школа доктора Комаровского”
Мнения, советы и обсуждение:
Источник


