Дифференциальная диагностика ангины венсана
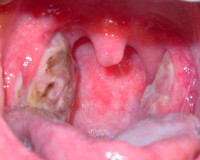
Язвенно-некротическая
ангина (Симановского-ПлаутаВенсана)
характеризуется поверхностными язвами
одной нёбной миндалины, покрытыми
грязно-зеленым налетом, имеющими
гнилостный запах.
Этиология.
Возбудителем заболевания является
симбиоз бактерий — веретенообразной
палочки (B. fusiformis) и спирохеты полости
рта (Spirochaeta buccalis), которые обычно являются
сапрофитами на слизистой оболочке
полости рта у здоровых людей.
Предрасполагающими к развитию ангины
Симановского-Венсана могут явиться
различные факторы, снижающие общую и
местную резистентность организма —
перенесенные острые и хронические
инфекционные заболевания, заболевания
крови, авитаминоз. Из местных
предрасполагающих факторов можно
назвать кариозные зубы, болезни десен,
ротовое дыхание и др.
Патоморфология.
Характеризуется некрозом зевной
поверхности одной миндалины с образованием
язвы и формированием на дне ее рыхлой
фибринозной мембраны богатой
неспецифической микробной флорой,
однако преобладающими являются
веретенообразные бациллы и спирохеты.
Под фибринозной мембраной располагается
зона некроза лимфаденоидной ткани, а
по ее периферии — демаркационная зона
реактивного воспаления.
Клиника.
Часто единственной жалобой является
ощущение неловкости и инородного тела
при глотании. Возможно наличие гнилостного
запаха изо рта, повышенное слюноотделение.
Общее состояние ухудшается немного,
температура тела обычно нормальная,
лишь в редких случаях заболевание
начинается с высокой температуры и
озноба. На стороне поражения могут быть
увеличены регионарные лимфатические
узлы, умеренно болезненные при пальпации.
Продолжительность заболевания от 1 до
3 нед, иногда несколько месяцев. Язвы в
области миндалины обычно заживают без
больших рубцовых деформаций.
Диагностика.
Клинический диагноз подтверждается
характерными фарингоскопическими
признаками — на зевной поверхности одной
из миндалин обнаруживают серовато-желтые
или серовато-зеленые массы, после снятия
которых видна кратерообразная язва с
неровными краями, дно которой покрыто
грязноватым серожелтым налетом. В
запущенных случаях язвенный процесс
может распространяться за пределы
миндалины с вовлечением в процесс
окружающих тканей: десен, корня языка,
нёбных дужек. Данные бактериологического
исследования позволяют обнаружить в
мазке (свежем) большое количество
веретенообразных палочек и спирохет.
Однако следует учесть, что только
лабораторное обнаружение фузоспирохетоза
при отсутствии соответствующей
клинической картины не доказывает
наличие ангины Симановского-ПлаутаВенсана.
Целесообразно гистологическое
исследование биоптата из края язвы.
Дифференциальный
диагноз
необходимо проводить с дифтерией глотки,
сифилисом, туберкулезной язвой, системными
заболеваниями крови, опухолями миндалин.
Данные бактериологического исследования,
специфические пробы и характерный
анамнез позволяют уточнить диагноз.
Лечение.
Проводят общую и местную терапию: уход
за полостью рта, санация кариозных зубов
и околодесневых карманов, нередко
являющихся очагами фузоспириллеза.
Производят очищение язвы миндалин от
некроза и обработку ее антисептиками.
Учитывая
спирохетоцидное действие пенициллина,
эффективна пенициллинотерапия в течение
6-8 дней.
Необходима
общеукрепляющая терапия, борьба с
авитаминозом.
При склонности к
рецидивам и безуспешности средств
профилактики может потребоваться
тонзиллэктомия.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
20.05.201532.69 Mб66Gistologia_Testy_ch2_-_kopia.pdf
- #
- #
- #
- #
- #
- #
Источник
Заболевание
вызывается симбиозом веретенообразной
(фузиформной) палочки (bac. fusiformis) с обычной
спирохетой полости рта (spirocheta buccalis),
почему и называется фузоспирохетозом.
Эти
микроорганизмы-симбионты встречаются
и как непатогенные сапрофиты и как
возбудители воспаления, т. е. являются
условнопатогенными.
Впервые
эта ангина как заболевание с неизвестным
возбудителем была описана М. П. Симановским
в 1890 г. Это же заболевание уже вместе
с возбудителем было позднее (1898) описано
Пло (Plaut) и Венсаном (Vincent), с именами
которых и связывалась эта форма ангин
в иностранной литературе.
Поражение
миндалин может произойти при попадании
этих возбудителей извне или при
перемещении их из очагов ротовой полости
(стоматит, кариес, парадонтоз). Допустимо,
что и ранее существовавший в углублениях
слизистой оболочки фузоспирохетозный
симбиоз активируется, превращаясь в
возбудителя воспаления. Важным условием
для заражения являются дистрофические
изменения и нарушения целости тканей
(некрозы, эрозии или язвы) при общем
ослаблении организма (например, при
алиментарной дистрофии, при кахексии,
вызванной опухолью, лейкозом, лучевой
болезнью и т. д.).
Начальным
признаком фузоспирохетозной ангины
служит появление на поверхности одной
и значительно реже обеих зевных миндалин
сероватого или желтоватого налета.
Часто этот налет располагается у верхнего
полюса миндалины или в надминдаликовой
ямке. Боли и температурной реакции
обычно не бывает. По удалении или
самопроизвольном отторжении этого
налета обнаруживается довольно глубокая
язва, вначале она может быть небольшой,
менее 1 см в поперечнике. Дно ее серого
цвета, неровное. В этой стадии уже
ощущается умеренная боль в горле и
увеличиваются регионарные лимфатические
узлы. Однако температура повышается не
всегда, и то лишь до субфебрильного
уровня. Без лечения изъязвление обычно
прогрессирует и на протяжении 2—3 недель
может охватить большую часть миндалины
и даже выйти за ее пределы на дужки, реже
на другие стенки глотки. В этих случаях
появляется и общая реакция, свойственная
ангинам, вызываемым гноеродными
возбудителями. Появляется и местная
реакция в виде гиперемии вблизи язв,
налетов на слизистой и опухания
регионарных желез. Лейкоцитоз отсутствует,
если фузоспирохетоз развивается на
фоне общего ослабления организма и
лейкопении.
Диагноз
в самом начале заболевания ставится
редко, так как больные обращаются к
врачу лишь при появлении язв, болей и
подъема температуры. Если язва миндалины
прикрыта передней дужкой, она не сразу
обнаруживается врачом, особенно, если
не производится оттягивания пуговчатым
зондом или тупым крючком передней дужки.
Для
диагностики врачу следует использовать
и лабораторные методы исследования,
начиная с бактериоскопии (поиски
возбудителей в мазке из язвы). Взятие
материала ватным тампоном, отсылаемым
в лабораторию, как это делается при
одновременном посеве на дифтерию, не
гарантирует успешного бактериоскопического
выявления фузоспирохетоза из-за
подсыхания материала на вате. Поэтому
следует делать мазок прямо на предметном
стекле. Отрицательный ответ позволяет
отклонить фузоспирохетозное заболевание.
Следует
иметь в виду еще следующее: положительный
ответ, за исключением лишь клинически
типичных форм, не позволяет утверждать,
что заболевание фузоспирохетозной
природы, так как возможно присоединение
фузоспирохетозного симбиоза к другому
язвенному процессу глотки, как это
бывает при некоторых злокачественных
опухолях, лимфогрануломатозе, при
агранулоцитарной, лейкозной и алейкической
ангинах. Наконец, фузоспирохетоз может
присоединяться к фарингитам, вызванным
облучением по поводу злокачественных
опухолей не только глотки, но и гортани,
щитовидной железы, ротовой полости и
других локализаций.
Поэтому
обнаружение фузоспирохетозного симбиоза
должно оцениваться лишь при учете данных
общего состояния больного, его анамнеза,
предшествующих заболеваний и их лечения
и, за исключением лишь клинически
типичных случаев, не должно быть решающим
фактором в постановке диагноза. Врачу
следует не прекращать дальнейших
диагностических мероприятий. Однако
одновременно нужно безотлагательно
применить и пробное местное лечение
фузоспирохетоза, так как заживление
язв убеждает врача в фузоспирохетозном
происхождении их иногда очень быстро,
еще до получения результатов других
исследований.
Лечение
фузоспирохетозной ангины при отсутствии
тяжелых общих симптомов осуществляется
успешно и быстро с применением местных
воздействий. Так, эффективно смазывание
самих язв 10% раствором бертолетовой
соли, неразведенной перекисью водорода
или смесью порошка новарсенола с
глицерином. Применяется и нанесение
порошкообразного пенициллина на язву.
При
наличии стоматита необходимо добавить
к этому полоскание рта через каждые
1—2 ч или, лучше,— промывание ротовой
полости из эсмарховской кружки или
резинового баллона. Для полосканий или
промываний можно применять слабые
растворы перекиси водорода (1—2 столовые
ложки на стакан воды) и марганцовокислого
калия, разведенного до слаборозовой
окраски.
На
каждую процедуру следует расходовать
1—2 стакана теплого раствора.
Весьма
эффективно применение такого простого
средства, как 10% раствор медного купороса.
Осторожное нанесение его маленьким
ватным тампоном на самую язву, смазывание
дна ее быстро приводят к заживлению
фузоспирохетозных изъязвлений миндалин.
Иногда даже после двух таких смазываний
(утром и вечером) на другой день язва
уменьшается, а на 3-й день от нее остается
лишь небольшой след; благодаря этому и
удается установить диагноз раньше, чем
лабораторным путем.
При лечении
фузоспирохетозных ангин, сопровождающихся
припуханием лимфоузлов и температурной
реакцией, широкое применение получили
инъекции пенициллина в обычных дозах —
до 600 000 ЕД в сутки. Применяются и
другие антибиотики. Показаны витамины —
аскорбиновая и никотиновая кислоты
внутрь в обычных дозах, применяемых для
повышения сопротивляемости организма.
В тяжелых и упорных случаях фузоспирохетоза,
когда имеется сочетание язвенной ангины,
стоматита и фарингита с лимфаденитом
и когда другие средства оказываются
неэффективными, есть основания испробовать
старый и в настоящее время почти
оставленный метод — внутривенное
введение новарсенола или других
препаратов этой группы.
Соседние файлы в предмете Оториноларингология
- #
- #
- #
Источник
Дифференциальную
диагностику ангины следует осуществлять
с заболеваниями, протекающими с синдромом
тонзиллита:
а)
локализованные формы дифтерии
(островчатая и пленчатая) — отличаются
от ангины постепенным началом заболевания,
специфическими проявлениями общей
интоксикации в виде бледности кожи
лица, умеренной адинамии и вялости
(озноб, ломота в теле, боли в мышцах и
суставах, характерные только для ангины),
несоответствием объективных и субъективных
проявлений болезни (незначительная
боль в горле при глотании при наличии
выраженных воспалительных изменений
со стороны миндалин), особенностями
воспалительного процесса в ротоглотке,
характеризующегося застойно-синюшным
цветом гиперемии и выраженным отеком
миндалин с наличием на их поверхности
пленчатого трудно снимаемого налета,
оставляющего после себя дефект ткани.
При атипичном течении дифтерии, что
наблюдается у половины взрослых больных,
налет снимается легко, не оставляя
дефекта ткани. Однако и в этих случаях
сохраняются остальные характерные для
дифтерии зева признаки.
б)
ангина Симановского-Венсана (фузоспирохетоз)
—
характеризуется незначительно
выраженными общими проявлениями
(кратковременная субфебрильная
температура тела, отсутствие общей
слабости, головной боли и др.),поражением
лишь одной миндалины в виде язвы размером
5-10 мм, покрытой легко снимающимся
желтовато-белым или беловато-серым
налетом, наличием в препаратах из
отделяемого язвы, окрашенных по
Романовскому-Гимза, веретенообразных
палочек и спирохет. Регионарный лимфаденит
не выражен.
в)
скарлатина
— отличается от ангины появлением в
первые сутки болезни по всему телу,
кроме носогубного треугольника, обильной
точечной сыпи, расположенной на
гиперемированном фоне, сгущающейся на
шее, боковых поверхностях грудной клетки
и в треугольнике Симона и особенно
выраженной в естественных складках
кожи (симптом Пастия), а также характерными
проявлениями тонзиллита в виде
ярко-красного цвета гиперемии миндалин,
небных дужек, язычка и мягкого неба
(«пылающий зев»).
г)
инфекционный мононуклеоз
— характерны, кроме тонзиллита
(гнойно-некротического или фибринозного),
полиаденит, увеличение печени и селезенки,
лимфомоноцитоз с одновременным появлением
атипичных мононуклеаров и плазматических
клеток, а также положительная реакция
ХД/ПБД.
д)
ангинозная форма туляремии
— отличается от ангины сравнительно
поздним появлением (на 3-5-е сутки)
одностороннего катарального или
некротического тонзиллита, выраженным
увеличением регионарных к пораженной
миндалине лимфатических узлов, которые
продолжают увеличиваться и после
исчезновения тонзиллита (туляремийный
бубон).
е)
для лейкозов и агранулоцитоза
типично сравнительно позднее (на 3-6-е
сутки болезни) появление некротического
тонзиллита с распространением
некротических изменений на слизистую
оболочку небных дужек, язычка, щек;
наличие септической лихорадки,
гепатолиенального синдрома и характерных
изменений гемограммы (hiatus leucemicus — при
лейкозах и резкое снижение количества
нейтрофилов при агранулоцитозе).
ж)
герпангина
— наблюдаются, наряду с лихорадкой и
интоксикацией, местные изменения в виде
гиперемии слизистой оболочки ротоглотки
и наличия на небных дужках, язычке,
мягком небе, а иногда — на миндалинах и
языке отдельных папул размером 2-4 мм в
диаметре, быстро превращающихся в
пузырьки бело-серого цвета, а затем
эрозии.
з)
кандидоз ротоглотки
— протекает с нормальной или субфебрильной
температурой тела, хорошим самочувствием
больных, наличием на поверхности
миндалин, язычка, небных дужек, а иногда
и на задней стенке глотки крошкообразного
налета белого цвета в виде легко
снимающихся островков размером 2-3 мм в
диаметре. В анамнезе имеются указания
на более или менее длительное применение
антибиотиков широкого спектра действия
или их комбинаций.
и)
обострение хронического тонзиллита
— отличается от повторной ангины
постепенным началом, вялым и относительно
продолжительным течением заболевания
с непостоянной субфебрильной температурой
тела, отсутствием выраженной интоксикации,
умеренными болями и неприятными
ощущениями в горле при глотании, застойным
характером гиперемии рубцово измененных
и спаянных с небными дужками миндалин,
наличием казеозного содержимого в
лакунах, увеличением углочелюстных
лимфатических узлов, характеризующихся
плотной консистенцией и умеренной
болезненностью, нормальными показателями
количества нейтрофилов в крови или
незначительно выраженным нейтрофильным
лейкоцитозом.
Источник
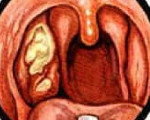
Язвенно-пленчатая ангина (язвенно-некротическая ангина) – это атипичная форма воспаления небных миндалин, сопровождающаяся образованием язв и фибринозных мембран на их поверхности. Клинически проявляется дискомфортом в горле при глотании, который позднее сменяется болью, гнилостным запахом изо рта, повышенным слюноотделением. В процессе диагностики используются жалобы больного, анамнестические сведения, результаты фарингоскопии, общеклинических анализов, бактериологического исследования. Лечение заключается в назначении местных антисептиков, общеукрепляющих и симптоматических средств, антибиотиков.
МКБ-10
A69.1 Другие инфекции Венсана

Общие сведения
Язвенно-пленчатая ангина или ангина Симановского-Плаута-Венсана встречается сравнительно редко, составляет порядка 5-6% от всех тонзиллитов. Впервые эта патология была описана в 1899 году отечественным отоларингологом Н. П. Симановским. В 1898 году французским бактериологом Ж. Венсаном и немецким врачом С. Плаутом были выявлены возбудители этого варианта тонзиллита.
Заболеваемость данной формой ангины преимущественно спорадическая, но возможны и эпидемические вспышки. Для ангины Симановского-Венсана характерна сезонность – наибольшее число случаев регистрируется в холодное время года: со средины октября по конец апреля. Чаще болеют лица в возрасте от 18 до 40 лет.

Язвенно-пленчатая ангина
Причины
В основе этиологии лежит фузоспирохетозная инфекция. Развитие заболевания обусловлено проникновением в ткани миндалин и симбиозом условно патогенной веретенообразной палочки (B. Fuciformis) и представителя нормальной ротовой микрофлоры – спирохеты полости рта (Spirochaeta buccalis). Также в очаге инфекции может определяться патогенная кокковая флора: ß-гемолитический стрептококк группы В, золотистый стафилококк. Провоцирующими факторами являются:
- Иммунодефицит. Активации фузоспирохетозного симбиоза способствует снижение реактивности и резистентности организма на фоне ВИЧ-инфекции, болезней органов кроветворения, злокачественных опухолей, перенесенной лучевой терапии или химиотерапевтического лечения, алиментарной дистрофии и кахексии, гиповитаминозов С и группы В, острых или хронических инфекций, общего переохлаждения.
- Очаги хронической инфекции. Развитие патологии зачастую обуславливают кариозные зубы, хронические стоматиты, пародонтоз, фронтиты, гаймориты, этмоидиты, сфеноидиты, фарингиты и др. Отдельно выделяют аденоидиты на фоне разрастания аденоидных вегетаций, поскольку помимо постоянного раздражения миндалин гнойными массами они являются причиной ротового дыхания – одного из факторов риска возникновения ангины.
Патогенез
Паренхима миндалин становится очагом инфекции, первичные патологические изменения возникают в результате накопления продуктов жизнедеятельности микрофлоры. Формирующаяся воспалительная реакция сопровождается выделением гистамина, провоспалительных цитокинов, нарушением проницаемости сосудов микроциркуляторного русла, выходом лейкоцитов и белков за их пределы.
Гистологические изменения в небных миндалинах представлены гиперплазией лимфатических фолликулов, мелкоклеточной инфильтрацией, тромбозом региональных венул покрывного эпителия, из-за чего последний начинает отшелушиваться. Морфологически патология характеризуется образованием участка некроза на обращенной к зеву поверхности миндалины. На дне очага формируется фибринозная мембрана рыхлой консистенции, прикрывающая собой некротизированную лимфаденоидную ткань.
Симптомы
Заболевание развивается постепенно. Первым признаком становится ощущение дискомфорта или постороннего тела во время глотания, описываемое больными как «комок в горле». Постепенно эти ощущения трансформируются в боль, которая при дальнейшем развитии сохраняется и в состоянии покоя. В подавляющем большинстве случаев наблюдается одностороннее поражение. Возникает неприятный гнилостный запах изо рта и повышенное слюноотделение.
Характерной особенностью этой формы болезни является отсутствие лихорадки или интермиттирующий субфебрилитет. Лишь в некоторых случаях ангина Симановского-Венсана дебютирует резким повышением температуры тела до 38,5° С с ознобом. У пациентов наблюдается увеличение передних и задних шейных, затылочных, поднижнечелюстных заушных лимфатических узлов со стороны пораженной миндалины.
Осложнения
Осложнения при язвенно-некротической форме тонзиллита сопряжены с длительным течением болезни, распространением деструктивных процессов на прилегающие анатомические структуры и подлежащие ткани. Развиваются к концу 2-3 недели заболевания. Отсутствие своевременной терапии ведет к образованию участков некроза на поверхности небно-глоточных дужек, слизистой оболочки щеки, других участков зева. В этот период наблюдается присоединение гноеродной микрофлоры, сопровождающееся формированием синдрома системной интоксикации и трансформацией патологии в гнойный тонзиллит. Далее происходит разрушение твердого неба, образуются соустья с носовой полостью. У некоторых больных деструкция зубных лунок приводит к выпадению зубов.
Диагностика
Диагноз выставляется на основе жалоб, данных анамнеза, физикального исследования, лабораторных тестов и дифференциации с другими возможными заболеваниями. Дифференциальная диагностика проводится с лакунарной и некротической ангиной, дифтерией небных миндалин, сифилитической и туберкулезной язвами, злокачественными опухолями, острым лейкозом. Программа обследования состоит из:
- Сбора анамнеза и жалоб. При опросе пациента отоларинголог детализирует жалобы, выясняет наличие сопутствующих иммунодефицитных состояний, патологий ЛОР-органов и других факторов, которые могли способствовать активации условно-патогенной флоры.
- Осмотра глотки. При фарингоскопии на верхней трети или всей поверхности одной из небных миндалин визуализируется серовато-желтый или зеленый налет по типу пятна от стеариновой свечи. Изредка он выявляется на передней небной дужке. После снятия мембраны пуговчатым зондом обнаруживается кровоточащая поверхность желтоватого цвета с четкими границами, покрытая язвами и участками некроза,
- Общеклинических лабораторных тестов. В общем анализе крови отмечается повышение уровня лейкоцитов, смещение лейкоцитарной формулы в сторону палочкоядерных и юных нейтрофилов, увеличение СОЭ. При необходимости дифференциальной диагностики может проводиться биопсия миндалины, реакция Вассермана.
- Бактериологического исследования. В мазке из пораженного участка определяется большое количество веретенообразных палочек и спирохет. Для подтверждения диагноза и подбора антибактериальных средств выявленные микроорганизмы могут культивироваться на питательных средах с последующим выполнением антибиотикограммы.
Лечение язвенно-пленчатой ангины
Лечение консервативное, при удовлетворительном состоянии пациента и отсутствии риска развития осложнений проводится в амбулаторных условиях. Основными целями медикаментозной терапии являются санация очага инфекции, укрепление неспецифического иммунитета, профилактика развития осложнений. Применяются следующие терапевтические средства:
- Местные препараты. Важнейшее значение имеет уход за полостью рта путем удаления некротических масс и полосканий антисептическими растворами. Для обработки пораженной миндалины используется перекись водорода, растворы марганца, йода, ляписа. Полоскания проводятся с фурацилином, раствором перманганата калия.
- Системные антибактериальные препараты. Антибиотики назначаются только при тяжелом течении патологии. Эффективными считаются медикаменты из группы ß-лактамов, а именно амоксициллин с клавулановой кислотой или ампициллин. При неэффективности лекарственные средства заменяются препаратами, подобранными по результатам антибиотикочувствительности.
- Симптоматические и общеукрепляющие средства. В зависимости от состояния больного дополнительно могут использоваться жаропонижающие средства, проводиться внутривенные инфузии с плазмозаменителями и др. Для укрепления защитных сил организма в программу лечения вводят поливитаминные комплексы, адаптогены, иммуномодуляторы.
Прогноз и профилактика
При отсутствии осложнений прогноз для жизни и здоровья пациента благоприятный. Образовавшиеся язвы на тканях миндалин и прилегающих структурах заживают без формирования больших соединительнотканных дефектов. Длительность заболевания в большинстве случаев составляет от 7 до 21 дня, редко – до нескольких месяцев. Осложнения развиваются не более чем в 3-7% случаев, но характеризуются тяжелым течением.
Специфическая профилактика язвенно-пленчатой ангины не разработана. Неспецифические превентивные мероприятия включают соблюдение принципов личной гигиены при уходе за ротовой полостью, предотвращение иммунодефицитных состояний и их своевременное устранение, раннее лечение патологий соседних ЛОР-органов.
Литература 1. Ангины/ Галченко М.Т., Субботина М.В. – 2009. 2. Ангины: диагностика и лечение/ Кунельская Н.Л., Туровский А.Б., Кудрявцева Ю.С.// Лечебное дело. – 2010 — №3. 3. Дифференциальная диагностика тонзиллитов у детей: учебно-методическое пособие/ Астапов А.А., Кудин А.П., Галькевич Н.В. – 2017. 4. Оториноларингология: руководство для врачей/ Пальчун В.Т., Крюков А.И. – 2001. | Код МКБ-10 A69.1 |
Язвенно-пленчатая ангина — лечение в Москве
Источник
