Диагностика ангины и фарингита

Клинические | Катаральная | Острый |
Температура | Обычно | Нормальная |
Субъективные | Боль | Першение, |
Фарингоскопия | Гиперемия | Гиперемия |
Реакция | Небольшая | Отсутствуют |
Сопутствующие | Отсутствуют | Хрипота |
Дополнительно | ||
Изменения | Умеренный | Без |
5. Инородные тела носовой полости.
Чаще
в детском возрасте. Могут попадать
в нос через хоаны при рвоте и через
наружную поверхность носа при травмах.
Вследствие неправильного развития в
носовой полости может оказаться зуб
(резец или клык).
Клиническая
картина. Постоянное раздражение вызывает
хроническое гнойное воспаление слизистой
оболочки носа; нередко рост грануляций
вокруг инородного тела, выделение гноя,
который временами становится
кровянистым и зловонным.
Диагностика
часто затруднена тем, что забыта причина
заболевания. При риноскопии нередко не
удается рассмотреть инородное тело,
так как оно покрыто грануляциями. Во
всех случаях сужения и закупорки —
анемизировать слизистую и ощупывать
ее пуговчатым зондом. Рентгенография
носа в прямой и профильной проекциях
может выявить контрастное инородное
тело.
Лечение.
Удаление инородного тела ( высмаркиванием
, под местной аппликационной анестезией
10 % раствором лидокаина- округлые
инородные тела следует извлекать
крючком, плоские и матерчатые — удалять
пинцетом). Крупные ринолиты иногда не
удается извлечь целиком. Их нужно
раздробить. У легковозбудимых и маленьких
детей нередко для удаления инородного
тела из носа целесообразно прибегнуть
к кратковременному наркозу.
6. Гематома и абсцесс перегородки носа.
Гематома
носовой перегородки
— это ограниченное скопление жидкой или
свернувшейся крови между надхрящницей
(надкостницей) и хрящом (костью) или
между надхрящницей (надкостницей) и
слизистой оболочкой вследствие закрытых
повреждений носа с нарушением целостности
его сосудов.
Абсцесс
носовой перегородки
— это полость, заполненная гноем и
отграниченная от окружающих тканей и
органов пиогенной мембраной, находящаяся
между надхрящницей (надкостницей) и
хрящом (костью) или между надхрящницей
(надкостницей) и слизистой оболочкой,
возникающая вследствие нагноения
гематомы носовой перегородки или
хондроперихондрита при инфекционных
заболеваниях (рожа, фурункул носа),
кариесе зубов, сахарном диабете и др.
Этиология
гематомы и абсцесса носовой перегородки
Непосредственная
причина гематомы — это травма носовой
перегородки (при ушибах, переломах
наружного носа, хирургических
вмешательствах на перегородке носа),
вызывающая повреждение сосудов
надхрящницы и кровоизлияние.Излившаяся
кровь отслаивает надхрящницу и слизистую
оболочку, как правило, с обеих сторон
перегородки. Предрасполагающие факторы
— нарушения свертывающей системы крови,
острые инфекционные заболевания верхних
дыхательных путей. В этих случаях
гематома носовой перегородки может
возникать даже при незначительной
травме носа.
При
инфицировании своевременно не опорожненной
гематомы формируется абсцесс перегородки
носа. Характерная микрофлора в таких
случаях — стафилококки (Staphylococcus aureus,
epidermidis, saprophytics), а также В-гемолитический
стрептококк группы А.
Клиника
гематомы и абсцесса носовой перегородки
Самый
распространенный симптом гематомы
носовой перегородки — затруднение
носового дыхания, развивающееся вскоре
после травмы носа. Присоединение жалоб
на головную боль, недомогание, повышение
температуры тела свидетельствует о
формировании абсцесса.
Анализируя
клинические проявления абсцесса носовой
перегородки, следует иметь в виду
значительную вероятность вовлечения
в процесс четырехугольного хряща,
быстрого развития хондроперихондрита
с формированием перфорации носовой
перегородки, деформации (западения)
спинки носа. Кроме того, необходимо
учитывать риск развития тяжелых
септических осложнений. В значительной
степени он связан с особенностями оттока
венозной крови из этой анатомической
зоны, который осуществляется через
переднюю лицевую и глазничную вены в
кавернозый синус.
Диагностика
гематомы и абсцесса носовой перегородки
Физикальное
обследование
При
передней риноскопии определяют утолщение
перегородки носа с одной или обеих
сторон красновато-синюшного цвета.
Носовая полость в этих случаях плохо
доступна или вообще недоступна для
осмотра. В некоторых случаях подушкообразные
выпячивания можно увидеть, уже приподняв
кончик носа. В случае двусторонней
локализации гематомы перегородка
приобретает Ф-образную форму.
Лабораторные
исследования
При
исследовании периферической крови у
больных с абсцессом носовой перегородки
обнаруживают нейтрофильный лейкоцитоз
и увеличение СОЭ.
Инструментальные
исследования
В
отдельных ситуациях для того, чтобы
распознать гематому (абсцесс), необходимо
удалить из носовой полости с помощью
электроотсасывателя экссудат, кровь,
прибегнуть к пальпации выпячивания
пуговчатым зондом или ватничком. При
гематоме носовой перегородки определяют
флюктуацию. Достоверным признаком
считают обнаружение крови при пункции
припухлости и аспирации ее содержимого;
при нагноении гематомы получают гнойный
экссудат.
Лечение
гематомы и абсцесса носовой перегородки
Медикаментозное
лечение
При
абсцессе носовой перегородки вскрытие
и дренирование гнойной полости дополняют
системной антибиотикотерапией. Препараты
выбора в этих случаях — цефалексин,
оксациллин; альтернативные — цефазолин,
амоксициллин + клавулановая кислота,
ванкомицин, линезолид.
Хирургическое
лечение
Ранне
пунктирование, лучше широкое вскрытие
области гематомы. Необходимо плотно
тампонировать обе половины носа, чтобы
прижать отслоенные части слиз.оболочки
и надхрящницы к хрящу. Гематому носовой
перегородки опорожняют под местной или
общей анестезией, надсекая скальпелем
слизистую оболочку. После эвакуации
жидкой крови и сгустков в образовавшуюся
полость вводят дренаж (полоску перчаточной
резины), а в обе половины носовой полости
— тампоны, которые оставляют на 24-48 ч в
зависимости от конкретной клинической
ситуации.
При
небольшой односторонней гематоме
производят пункцию и затем тампонируют
соответствующую половину носа. При
двустороннем абсцессе вскрытие проводят
с обеих сторон, но не в симметричных
участках.
Если
гематома (абсцесс) сочетается с
посттравматической деформацией
четырехугольного хряща и(или) костных
отделов перегородки носа, показано
вскрытие и дренирование гематомы
(абсцесса) с одновременной реконструкцией
носовой перегородки в остром периоде.
Дальнейшее
ведение
При
неосложненном течении заболевания при
гематоме носовой перегородки примерные
сроки нетрудоспособности составляют
5-7, при абсцессе — 7-10 дней. При развитии
септических осложнений сроки госпитализации
могут достигать 20 дней и более.
Прогноз
гематомы и абсцесса носовой перегородки
Прогноз
при своевременном вскрытии гематомы
носовой перегородки и эвакуации
содержимого благоприятен; при присоединении
вторичной инфекции и формировании
абсцесса возможно расплавление
четырехугольного хряща с формированием
стойкой деформации наружного носа
(западение спинки носа).
При
распространении гнойно-воспалительного
процесса, возникновении септических
осложнений, наличии сопутствующих
заболеваний прогноз зависит от тяжести
состояния, своевременности и адекватности
лечебных мероприятий, от степени
компенсации сопутствующей патологии.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
06.02.201535.26 Mб15Obektno-orientirovannoe_programmirovanie_v_C.pdf
- #
- #
- #
- #
Источник
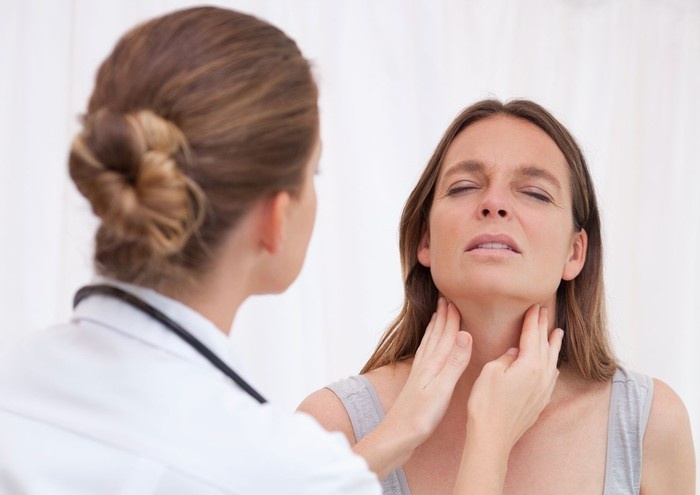
[Тонзиллит] и [фарингит] считаются одними из самых распространенных заболеваний верхних дыхательных путей, сопровождающихся воспалением и болью в горле.
Оба этих недуга чаще всего развиваются на фоне [вирусных] или [бактериальных] инфекций и имеют схожие симптомы, которые без комплексной диагностики иногда очень легко спутать с другими болезнями.
В некоторых случаях фарингит может быть сопутствующей тонзиллиту патологией.
Причины тонзиллита и фарингита
Несмотря на схожесть в симптоматике, тонзиллит имеет некоторые отличия от фарингита, прежде всего, в локализации поражения. В первом случае охватываются небные и глоточные миндалины, а во втором – полость глотки.
Основными причинами развития фарингита и тонзиллита являются вирусные и бактериальные возбудители.
Они попадают из окружающей среды или из инфекционных очагов, находящихся в соседних отделах дыхательной системы.
Отчего появляется тонзиллит
При остром течении тонзиллита воспалительный процесс охватывает лимфоидную ткань миндалин, в основном небных, вызывается чаще всего стрептококковыми и стафилококковыми инфекциями, реже – хламидиями, микоплазмой, вирусами и грибком Кандида.
Хронический тонзиллит сопровождается продолжительным воспалением миндалин и возникает как следствие перенесенной ангины, скарлатины, кори, дифтерии и т.д.
К факторам, способствующим развитию тонзиллита, относятся:
- общее переохлаждение организма или местное охлаждение слизистой в результате приема холодной пищи или вдыхания морозного воздуха;
- ослабление локального и общего иммунитета;
- механическое воздействие на миндалины (травма, хирургическое вмешательство);
- нарушения деятельности нервной системы;
- нарушение носового дыхания;
- перенесенные простудные болезни;
- аллергия (может выступать причиной и следствием хронического тонзиллита).
Хронический тонзиллит может перетекать из острого типа недуга, поэтому самым важным методом предупреждения хронизации считается своевременное и корректное лечение обострений.
Что способствует возникновению фарингита
В отличие от тонзиллита, фарингит, как правило, провоцируется вирусными возбудителями, среди которых выделяются:
- риновирус;
- аденовирус;
- коронавирус;
- вирус гриппа;
- парагрипп.
Острый фарингит считается сезонной болезнью, возникающей преимущественно в осеннее-зимний период, когда отмечаются обострения ОРВИ.
Если на раннем этапе острого течения недуга не осуществлять адекватное лечение, к вирусному воспалению добавляется и бактериальная инфекция.
Провоцировать прогрессирование фарингита могут следующие факторы:
- индивидуальные особенности структуры слизистой оболочки глотки и пищеварительной системы;
- систематическое вдыхание пыльного, горячего, сухого или задымленного воздуха;
- постоянная работа с вредными химическими компонентами;
- зависимость от назальных сосудосуживающих препаратов;
- курение и алкоголь;
- аллергические реакции;
- эндокринные и обменные нарушения;
- патологии почек и сердечно-сосудистой системы.
Хроническая форма фарингита может возникать на фоне патологий пищеварительной системы, когда во время сна содержимое желудка попадает в пищевод и проникает в глотку.
Такие процессы могут происходить при гастрорефлюксной болезни или грыже пищевода.
В данном случае лечение фарингита должно сопровождаться устранением главной причины, иначе все методы терапии будут приносить временный и недостаточный результат.
Очень часто хронический фарингит развивается на почве патологий носоглотки, когда слизистые выделения стекают по задней стенке глотки и инфицируют ее.
Симптоматика фарингита и тонзиллита
Тонзиллит и фарингит имеют схожие внешние проявления и симптомы, чтобы дифференцировать эти болезни и назначить корректное лечение, врач осуществляет комплексную диагностику.
Как проявляется тонзиллит
Начальная стадия острого тонзиллита характеризуется повышением температуры от 38 °C, в течение болезни симптомы усиливаются:
- першение, сухость и сдавленность горла;
- болезненные глотания, неприятные ощущения во время употребления жидкости и пищи, в тяжелых случаях больной даже не может проглотить слюну;
- при фарингоскопии отмечается выраженный отек слизистой, гиперемия небных миндалин, сужение просвета глотки;
- язык покрывается серозным налетом;
- в зависимости от формы болезни миндалины могут покрываться слизистой белой пленкой, пузырьками желтоватого оттенка и серо-желтым налетом;
- отмечаются болезненные ощущения, ломота в мышцах всего тела и общее недомогание;
- увеличиваются подчелюстные лимфоузлы.
Отличительная черта острого тонзиллита заключатся в том, что с понижением температуры поражение слизистой поверхности горла становится более выраженным.

Несвоевременное лечение тонзиллита острой формы приводит к возникновению хронического воспаления миндалин, которое сопровождается следующими симптомами:
- уплотнение поверхности неба;
- болезненность и увеличение лимфоузлов;
- рыхлая структура миндалин с образованием нитевидных спаек на их поверхности;
- выделение гнойных образований на слизистой миндалин;
- нормальные показатели температуры.
Клиническая картина фарингита
Острый фарингит начинается с першения, сухости и дискомфорта в глотке при глотании, с течением болезни неприятные болезненные ощущения в горле сопровождают пациента постоянно.
В зависимости от этиологии воспаления могут возникать следующие симптомы:
- иррадиация боли в уши;
- увеличенные и болезненные шейные лимфоузлы;
- покраснение задней поверхности глотки, небных валиков, воспаление лимфоидных гранул. Но в отличие от тонзиллита воспаление в небных миндалинах не отмечается.
Зачастую причиной появления хронического фарингита становится несвоевременное лечение острой формы болезни, а также частые простудные недуги.
При развитии хронического фарингита пациента постоянно мучает сухость и ощущение кома в горле, он испытывает потребность откашляться, вынужден часто сглатывать слизь, которая выделяется на задней стенке глотки.
Из-за этих факторов у больного нарушается сон, и он становится раздражительным.
Хронический фарингит редко развивается, как самостоятельное заболевание, поэтому лечение его должно быть направлено не только на облегчение симптомов, но и на устранение основной причины.
Диагностика заболеваний
Прежде чем назначить лечение тонзиллита или фарингита, врач-отоларинголог проводит комплексное диагностическое исследование, которое позволяет оценить степень тяжести болезни выявить сопутствующие патологии.
Диагностическое обследование при тонзиллите
Чтобы диагностировать хронический тонзиллит назначается клинический анализ крови, который выявляет характерное увеличение или уменьшение лейкоцитов.
При токсико-аллергической форме тонзиллита назначается анализ крови на О-антистрептолизин, С-реактивный белок, ревматоидный фактор.
Также берется мазок на микрофлору со слизистой поверхности миндалин, в результате которого можно выявить наличие дифтерийной палочки, вызывающей формирование толстых пленок на миндалинах.

В некоторых случаях проводится ЭКГ и рентген околоносовых пазух. При фарингоскопии отмечаются следующие явления:
- воспаление небных валиков;
- при надавливании на миндалину выделяются пробки или гнойная слизь;
- миндалины у детей увеличены, имеют малиновый или красноватый оттенок и рыхлую структуру, у взрослых миндалины имеют средний размер и бледную поверхность.
Диагностирование фарингита
Осмотр больного при фарингите может выявлять следующие признаки:
- гиперемия и отечность слизистой;
- зернистая структура глотки, выделение слизистого экссудата;
- гипертрофированность лимфоидных фолликулов.
Клинический анализ крови может показывать увеличение лимфоцитов, что указывает на вирусную природу воспаления, увеличенное содержание лейкоцитов и ускорение СОЭ говорят о бактериальной этиологии.
Фарингоскопия может выявить распространение воспаления на небные дужки и миндалины, при этом наблюдается отечность небного язычка.
При боковом фарингите на боковых стенках глотки отмечаются лимфоденоидные валики и гранулы, увеличенные в размерах, что больше характерно для обострений хронического воспаления.
Иногда диагностируются осложнения фарингита, распространяющиеся на органы слуха, гортань, полость носа или околоносовые пазухи.
Какое назначается лечение
Чтобы назначить правильное лечение тонзиллита или фарингита, важно четко дифференцировать их с другими заболеваниями верхних дыхательных путей, а также выявить истинную причину развития воспаления.
В обоих случаях предусматривается комплексная терапия, включающая в себя симптоматические и этиотропные методы лечения.
Терапия острого тонзиллита
Терапевтическое воздействие при остром тонзиллите направлено, в первую очередь, на облегчение симптомов и основано на средствах местного характера:
- прием системных антибиотиков (Амоксициллин, Амоксикар);
- полоскание горла препаратами с антибактериальным и противовоспалительным эффектом (Фурацилин, Мирамистин, Элюдрил, Риваноль);
- использование локальных антисептических и обезболивающих средств (Фалиминт, Стрепсилс, Септолете);
- орошение миндалин антисептиками (Ингалипт, Каметон);
- жаропонижающие препараты для борьбы с температурой выше 38,5°С (Парацетамол, Терафлю, Ринза, Панадол);
- обработка миндалин средствами с содержтемпературой выше ащими йод (Люголь, Йодинол);
- иммуномодулирующие препараты (Анаферон, детям назначаются ректальные свечи Виферон, Генферон).
В качестве вспомогательного лечения острого тонзиллита высокую эффективность имеют народные средства.
Одним из самых распространенных продуктов, используемых в данном случае, является лимон, на начальной стадии недуга рекомендуется постепенно разжевывать половину фрукта вместе с цедрой, после чего не употреблять пищу в течение часа.
Также свою действенность при тонзиллите доказали полоскания отварами из ромашки, листьев шалфея, мяты, календулы и мать-и-мачехи.
Лечение хронического тонзиллита
Лечение хронического тонзиллита заключается в следующем:
- промывание небных миндалин растворами антисептиков (Октенисепт, Хлоргексидин);
- регулярное полоскание полости рта медно-серебряным водным раствором;
- применение иммуномодуляторов местного действия (Рибомунил);
- добавление эфирных масел в растворы для ингаляций и полосканий;
- физиотерапевтические процедуры на область горла и лимфоузлов (ультразвук, лазеротерапия, магнитная терапия, ФЭФ);
- Ежедневная санация полости рта, носа и околоносовых пазух.
Как лечится острый фарингит
Терапия при остром фарингите не предусматривает использование антибиотиков, если не произошло наслоение бактериальной инфекции.
Стандартная схема лечения фарингита включает в себя следующие средства и методы:
- полоскание горла не менее 6 раз в день (Фурацилин, растворы соды и морской соли, отвары ромашки и календулы, минеральная вода);
- ингаляции и орошение горла антисептическими растворами (Хлорофиллипт, Ангилекс);
- таблетки и пастилки с содержанием сульфаниламидов (Фарингосепт, Септифрил);
- иммуностимулирующие противовирусные препараты (Виферон, Кагоцел, Арбидол);
- обильное теплое питье;
- сухие компрессы на область шеи;
- соблюдение диеты, исключающей жесткую, острую и жирную пищу;
- регулярная влажная уборка в комнате больного.
Лечебные меры против хронического фарингита
Лечение при хроническом фарингите предусматривает в первую очередь устранение факторов, послуживших причиной развития болезни, для этого необходимо произвести санацию инфекционных очагов в полости рта и носоглотки, исправить искривленную перегородку носа, заняться лечением пищеварительной системы.

Прием антибиотиков имеет показания только в случаях гипертермии и выраженного увеличения лимфоузлов. Самыми распространенными и эффективными препаратами широкого действия считаются Суммамед и Амоксиклав.
Лечение хронического фарингита предусматривает прием антигистаминных средств для уменьшения отечности глотки (Супрастин). Для облегчения интенсивного кашля применяются средства, снижающие кашлевой рефлекс (Коделак).
Обязательным методом при фарингите являются полоскания через каждые полчаса, для этого можно использовать аптечные антисептики (Люголь, Гексорал), щелочные растворы или травяные отвары.
Источник