Ангина при заболеваниях крови симптомы
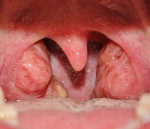
Острые тонзиллиты (ангины) бывают первичные и вторичные. Первичные тонзиллиты – это острые воспалительные заболевания, где в проявлениях болезни симптомы со стороны миндалин будут ярко выраженными. В зависимости от характера поражения миндалин выделяют такие формы острых первичных тонзиллитов (ангин): катаральная ангина, лакунарная ангина, фолликулярная ангина и язвенно-пленчатая ангина. Вторичные тонзиллиты – это поражения миндалин при острых инфекционных заболеваниях и заболеваниях системы крови.
Первичные ангины |
|
Вторичные ангины
|
|
Воспаление небных миндалин вне зависимости от причины, вызвавшей это воспаление, сходно по своим основным клиническим проявлениям:
- Боль в горле, усиливающаяся при глотании, приеме пищи и воды;
- Затруднение глотания (из-за боли в горле, или выраженного воспалительного отека мягких тканей вокруг миндалин);
- Увеличение размеров воспаленных миндалин с одной или двух сторон;
- Наличие на поверхности миндалин налетов, пленок, язв, эрозий, гнойных пузырьков;
- Воспаление миндалин часто сопровождается увеличением лимфатических узлов в области угла нижней челюсти;
- При тонзиллитах, возникших на фоне инфекционных заболеваний характерно повышение температуры тела.
Но, несмотря на похожесть симптомов, каждая из ангин имеет свои отличительные особенности, знать которые может только врач.
Очень часто ангина является одним из первых характерных признаков инфекционного заболевания. По изменениям в глотке ЛОР-врач может определить характер инфекционного заболевания, либо заболевания системы крови.
Особенности ангин при некоторых инфекционных заболеваниях.
Дифтерийная ангина. Дифтерия – тяжелое инфекционное заболевание, характеризующееся местным воспалительным процессом, преимущественно слизистых оболочек, явлениями общей интоксикации и токсическим поражением сердечно-сосудистой и нервной систем. Дифтерийная ангина проявляется тем, что на покрасневшей и припухшей поверхности небных миндалин появляются толстые грязно-серые налеты (иногда они бывают с примесью желтого или зеленоватого оттенка). Налеты распространяются за пределы миндалин: на небные дужки, мягкое небо, язычок, заднюю стенку глотки. Пленки с трудом снимаются, при попытке их удалить образуется кровоточащая поверхность. Подчелюстные лимфатические узлы припухшие. Дифтерия всегда сопровождается сильной интоксикацией (нарушение общего состояния, вялость, малоподвижность) и сравнительно низкой температурой тела. В некоторых случаях дифтерийная ангина может проявляться как обыкновенная катаральная ангина (катаральная форма дифтерии).
Скарлатинозная ангина. Скарлатина – острое инфекционное заболевание, вызываемое В-гемолитическим стрептококком группы А. Заболевание проявляется лихорадкой, общей интоксикацией, ангиной и мелкоточечной сыпью.
Ангина является характерным симптомом скарлатины. В первые часы заболевания появляется яркое покраснение слизистой оболочки глотки, небные миндалины резко увеличены и полнокровны, покраснение распространяется на небные дужки, язычок и мягкое небо с резкой границей по краю твердого неба. Ангина может быть катаральная (покрасневшие миндалины без налетов) и фолликулярная (на фоне покрасневших миндалин видны множественные желтовато-беловатые точки). Язык обложен густым белым налетом, по краю гиперемирован (красный). Катаральная ангина к 3-4 дню болезни может перейти в фолликулярную, лакунарную или некротическую (с явлениями распада ткани миндалин). Начиная с 3-4 дня болезни язык очищается от налета и приобретает ярко-красный цвет, зернистый, как спелая малина (“малиновый язык”).
Ангина при туляремии. Туляремия — острая инфекционная болезнь, проявляется лихорадкой, общей интоксикацией, поражением лимфатических узлов, кожи и слизистых оболочек, иногда легких. Передается от больных животных человеку, источником инфекции служат грызуны (крысы, мыши, зайцы, ондатры).
Начало болезни острое: резко повышается температура тела до 38-39 градусов, появляется общее недомогание, нарушение сна, боль в мышцах и в пояснице. В глотке наблюдаются явления тонзиллита. В первые два дня ангина катаральная, а с третьего дня – пленчатая или некротическая. Миндалины увеличиваются в размерах, налет имеет вид серовато-белых островков, быстро сливающихся и покрывающих всю поверхность миндалин. При некротическом поражении налет имеет грязно-серый цвет и четко отграничен от остальных тканей. После отторжения некротических масс обнажается глубокая медленно заживающая язва. Для данного заболевания характерно поражение лимфатических узлов – подчелюстных и шейных. Лимфатические узлы увеличиваются в течение 1-3 дней, сливаются и образуют туляремийный бубон, размер которого может быть величиной от грецкого ореха до куриного яйца. Конгломерат лимфатических узлов подвижен (не спаян с окружающими тканями), при ощупывании мало болезнен. Бубоны склонны к гнойному расплавлению с последующим вскрытием абсцесса и выделением густого сливкообразного гноя.
Ангина при брюшном тифе. Брюшной тиф – острое инфекционное заболевание, специфическое для человека. Вызывается тифозной палочкой из рода сальмонелл, заболевание проявляется лихорадкой, общей интоксикацией, бактериемией, увеличением печени и селезенки, энтеритом (воспаление тонкого кишечника) и своеобразным поражением лимфатического аппарата кишечника.
Ангина как начальный симптом заболевания встречается при брюшном тифе у 4,7-40% больных. За несколько дней до начала заболевания у больных брюшным тифом и паратифами А и В отмечаются кратковременное повышение температуры тела, умеренная боль в горле, явления катаральной ангины. На второй неделе заболевания может появиться одностороннее безболезненное язвенно-некротическое поражение миндалин с образованием на них мелких округлых язвочек с гладкими красными краями и серовато-белым дном, которые распространяются на небные дужки.
Особенности ангин при заболеваниях крови
Ангина при инфекционном мононуклеозе. Инфекционный мононуклеоз –острое вирусное заболевание, которое вызывается вирусом Эпштейна-Барра (вирус герпеса человека 4 типа). При этом заболевании увеличиваются все лимфатические узлы (чаще всего шейные), увеличиваются также печень и селезёнка.
Заболевание начинается с недомогания, нарушения сна, потери аппетита, затем резко поднимается температура тела до 39-40 градусов. Подчелюстные, шейные и затылочные лимфатические узлы припухшие и болезненные при ощупывании, затем в процесс вовлекаются остальные лимфатические узлы (подмышечные, паховые). Одновременно появляется увеличение печени и селезёнки.
Ангина при инфекционном мононуклеозе начинается с резкого отека слизистой оболочки глотки небных и глоточной миндалин, это приводит к затруднению носового дыхания, гнусавости, заложенности ушей. В остальном ангина напоминает банальную (катаральную, лакунарную, фолликулярную), дифтерийную или язвенно-пленчатую ангину. Налеты в глотке держатся долго – в течение нескольких недель и даже месяцев.
Ангина при алиментарно-токсической алейкии. Алиментарно-токсическая алейкия возникает при употреблении в пищу продуктов из перезимовавших в поле злаков (пшеницы, ржи, проса, гречихи), зараженных грибами рода фузариум. Поражается главным образом аппарат кроветворения (угнетение кроветворения). Часто присоединяется вторичная инфекция.
Ангина, как правило, наблюдается в период разгара болезни. Состояние больного тяжелое, температура тела достигает 39-40 градусов, отмечается слабость. На коже туловища и конечностей появляются ярко-красные высыпания, а на коже лица, верхних конечностей и груди – кровоизлияния. Одновременно с высыпаниями появляется боль в горле. Ангина может быть катаральной, но чаще возникает некротическая или гангренозная форма. Грязно-бурые налеты с миндалин распространяются на небные дужки, язычок, заднюю стенку глотки, могут спускаться в гортань. Определяется резкий зловонный запах изо рта. Одновременно возникают кровотечения из носа, глотки, ушей, кишечника. Лимфатические узлы не увеличены.
Ангина при лейкозах. Лейкоз — быстро прогрессирующее заболевание кроветворной системы, при котором происходит рост молодых (“несозревших”) клеток крови, потерявших способность к созреванию. Различают острые и хронические лейкозы, ангина чаще наблюдается при острых лейкозах.
Начало болезни внезапное, резко повышается температура тела, отмечается сильная слабость и головокружение. Для острого лейкоза характерны множественные кровоизлияния, кровотечения. Даже незначительная травма слизистой оболочки дыхательных путей или десен может повлечь за собой длительное кровотечение, которое может стать причиной смерти. Для острого лейкоза характерно также увеличение лимфатических узлов, печени и селезенки.
Ангина возникает на 3-4 день заболевания, вначале ангина катаральная, в дальнейшем переходит в язвенно-некротическую и гангренозную. Язвенно-некротический процесс распространяется на слизистую оболочку десен, полости рта, стенки глотки. Образующийся на поверхности некротизированных участков налет имеет грязно-серый или бурый цвет, после отторжения налетов открываются кровоточащие язвы.
Ангина при агранулоцитозах. Агранулоцитоз – заболевание крови, при котором резко уменьшается содержание, либо полностью отсутствуют в ней гранулоциты (клетки “белой” крови, которые выполняют защитную функцию, захватывая и уничтожая чужеродные клетки). Агранулоцитоз может возникнуть при действии радиации, препаратов подавляющих деление клеток, а также при быстрой гибели гранулоцитов во время лечения некоторыми препаратами (бутадион, амидопирин, фенацетин, анальгин).
Первые проявления агранулоцитоза – лихорадка, ангина, стоматит (воспаление слизистой оболочки рта). Температура тела повышается до 39-40 градусов, отмечается сильный озноб, общее состояние тяжелое. Больных беспокоит сильная боль в глотке и слюнотечение, отмечается неприятный гнилостный запах изо рта. Ангина при этом заболевании язвенно-некротическая, процесс может распространиться на слизистую оболочку десен, мягкого неба, задней стенки глотки, входа в гортань. Из-за отека слизистой оболочки голос приобретает гнусавый оттенок.
Для того чтобы установить окончательный диагноз дополнительно проводится:
- Исследование крови (общий анализ, бактериологическое и серологическое исследование);
- Бактериологическое исследование мазков из зева;
- Исследование костного мозга.
После установления диагноза проводится соответствующее лечение.
Copyright©2002-2012. Горбачева А.Д. Все права защищены. All rights reserved.
При использовании материалов сайта ссылка на сайт zdorovayasimya.com и указание автора А.Д.Горбачёва обязательны.
Источник
Ангина при
агранулоцитозе.
Агранулоцитоз –
заболевание, характеризующееся резким
уменьшением содержания или отсутствием
нейтрофильных гранулоцитов в крови.
По механизму
возникновения различают миелотоксический
и иммунный агранулоцитоз. Первый вариант
развивается в результате действия
ионизирующей радиации, цитостатических
химических препаратов, грибов рода
Candida. Иммунный возникает
при быстрой гибели гранулоцитов под
действием антилейкоцитарных антител,
образующихся при лечении нестероидными
противовоспалительными препаратами,
фуросемидом, левомицетином, каптоприлом
и др. Подавление генерации гранулоцитов
приводит к массивной микробной инвазии.
Миелотоксический
вариант начинается исподволь, иммунный
– остро. Повышается температура до
39-400С. Общее состояние тяжелое,
выражена интоксикация, озноб. Жалобы
на сильную боль в горле, слюнотечение,
гнилостный запах изо рта. Развивается
язвенно-некротическая ангина: на небных
миндалинах появляются некротические
очаги, покрытые грязно-серым налетом,
которые могут распространяться на
слизистую полости рта, задней стенки
глотки, входа в гортань. В тяжелых случаях
может развиваться некроз костной ткани
с образованием секвестров и грубых
деформаций.
Большое значение при
установлении диагноза имеет исследование
крови и пунктата костного мозга. В крови
резко уменьшено количество всех форм
лейкоцитов, тромбоцитов, ретикулоцитов;
анемия. Гранулоциты отсутствуют. В
сыворотке определяются антилейкоцитарные
антитела.
Прогноз серьезный,
так как нередко развивается сепсис,
некротическое поражение кишечника и
другие грозные осложнения.
При лечении необходимо
устранить причину, провести стероидную
и заместительную терапию лейкоцитарной
массой.
Ангина при
алиментарно-токсической алейкии.
Алиментарно-токсическая
алейкия возникает при употреблении в
пищу продуктов из перезимовавших в поле
злаков (пшеницы, ржи, проса, гречихи),
зараженных грибами Fusariumsporotrichiela. Возникает
угнетение миелоидного кроветворения
и гемопоэза, приводящее к алейкии с
агранулоцитозом, анемии, тромбоцитопении,
сопровождающееся геморрагическим
диатезом.
Течение заболевания
может быть молниеносным, при котором
летальный исход наступает в течение
одних суток. Чаще заболевание длится
3-4 недели. Выделяют 3 стадии.
начальная стадия.
Возникает в течение нескольких часов
после употребления злаков. Характеризуется
недомоганием, слабостью, потливостью,
диспептическими явлениями, рвотой.
Длительность 2-3 дня.лейкопеническая
стадия. Появляются изменения в крови:
лейкопения, гранулоцитопения,
относительный лимфоцитоз анемия,
тромбоцитопения. Длится 2-3 недели.ангинозно-геморрагическая
стадия. Повышается температура тела
до 39-400С. общее состояние тяжелое.
Выраженная интоксикация. На коже
туловища, конечностей петехиальные
высыпания, геморрагии. Кровотечения
из носа, глотки, ушей, кишечника, матки.
Выраженная боль в горле. Развивается
некротическая ангина. На миндалинах
налеты грязно-бурого цвета, распространяются
на дужки, язычок, заднюю стенку глотки,
вход в гортань. Зловонный запах изо
рта.
Прогноз серьезный.
Летальность при 3 стадии 50-80%.
Лечение: дезинтоксикационная,
заместительная, антибактериальная
терапия.
Ангина при лейкозах.
Поражение миндалин
чаще наблюдается при острых лейкозах,
реже – при хронических.
Бурное начало
заболевания. Гектическая лихорадка.
Выраженная интоксикация. Общее состояние
тяжелое и крайне тяжелое. Озноб, сильная
слабость, головокружение, бледность
кожных покровов. Наблюдаются
геморрагические, некротические и
гангренозные поражения небных миндалин.
Некротический процесс распространяется
на слизистую полости рта, ротоглотки.
Налеты грязно-серого, бурого цвета. При
их отторжении открывается кровоточащая
поверхность. Регионарные лимфоузлы
увеличены, болезненные при пальпации.
Развивается
геморрагический синдром: носовое,
желудочно-кишечное, маточное кровотечения,
геморрагии на коже и слизистых. Характерно
увеличение всех групп лимфоузлов,
печени, селезенки.
Лабораторная
диагностика: цитологическое исследование
крови и костного мозга.
Прогноз серьезный.
Лечение проводится
совместно с онкогематологами. Применяются
цитостатики, заместительная терапия,
антибактериальные и противогрибковые
препараты, дезинтоксикационная терапия.
Соседние файлы в папке лор(1)
- #
- #
- #
- #
- #
- #
- #
- #
Источник

Ангина при лейкозе – вариант острого тонзиллита, развивающийся на фоне злокачественного перерождения клеток костного мозга. Основные проявления – пиретическая лихорадка, последовательное развитие катаральных, гнойных, язвенно-некротических изменений небных миндалин, лимфаденопатия в сочетании с общим иммунодефицитом, анемией и геморрагическим синдромом. Для постановки диагноза используются анамнестические сведения, жалобы пациента, результаты фарингоскопии, общего анализа крови и пункции костного мозга. В программу лечения входят массивная антибактериальная терапия, химиотерапия, гемотрансфузии и трансплантация костного мозга.
Общие сведения
Ангина – одно из патогномоничных проявлений как острого, так и хронического лейкоза. При острых формах лейкоза поражение небных миндалин возникает у 35-95% больных; примерно у трети пациентов выступает одним из первых и ранних признаков лейкемии. Хронические формы сопровождаются развитием ангины несколько реже – в 20-25% случаев. Острые лейкозы характерны для детей и лиц в возрасте до 30 лет, в то время как хронический вариант чаще наблюдается у людей старшего возраста. Согласно статистическим данным, заболевание более распространено среди мужчин. Сезонных и географических особенностей эпидемиологии не прослеживается.
Ангина при лейкозе
Причины ангины при лейкозе
Основным этиологическим фактором является группа онкогематологических заболеваний – острые и хронические лейкозы (лейкемии). Это злокачественные опухоли костного мозга, для которых характерно образование очагов патологического гемопоэза и неспособность продуцировать полноценные зрелые форменные элементы крови. Зачастую пусковым фактором развития ангины при лейкозе является минимальное нарушение целостности слизистой оболочки ротовой полости или миндалин. В норме лимфатическое глоточное кольцо постоянно контактирует с большим количеством патогенной микрофлоры и успешно противостоит ей. Но при лейкозе резко снижается общий и местный иммунитет, что проявляется выраженной склонностью к воспалительным и некротическим процессам. Поэтому посещение стоматолога, профилактический осмотр отоларинголога или любое случайное повреждение может привести к проникновению бактерий внутрь тканей и быстрому развитию ангины.
Патогенез
При лейкозе этиологический агент вызывает мутацию гемопоэтических клеток I-III класса. Образовавшиеся злокачественные клетки-предшественники лимфопоэза активно взаимодействуют с ростовыми факторами, чем угнетают нормальные процессы дифференциации. Таким образом, костный мозг теряет способность продуцировать эритроциты, лейкоциты и тромбоциты. Вместо них в периферическую кровь попадает большое количество низкодифференцированных клеток–бластов. Это проявляется выраженным иммунодефицитом, анемическим и геморрагическим синдромами, лейкемической инфильтрацией лимфоидной и других тканей организма. Отсутствие общего иммунного ответа, местное снижение реактивности и резистентности небных миндалин и повреждение слизистых оболочек дает возможность патогенной микрофлоре бесконтрольно размножаться в тканях ротовой полости. Активная жизнедеятельность бактерий на фоне инфильтрации лейкоцитами быстро приводит к выраженным воспалительным и некротическим изменениям, которые обуславливают последовательное развитие различных форм ангины.
Симптомы ангины при лейкозе
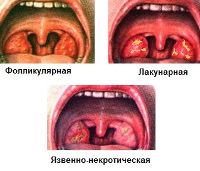
Более чем в половине случаев поражению небных миндалин предшествуют другие симптомы лейкемии. Они включают в себя общую слабость, боль в костях, субфебрилитет, мелкоточечную геморрагическую сыпь на конечностях. Даже при минимальных повреждениях кожи или слизистых оболочек возникают длительные кровотечения. Поражение миндалин чаще всего возникает на 3-5 сутки после первичного проявления лейкоза или его рецидива и характеризуется последовательным развитием катаральной, лакунарной или фибринозной и язвенно-некротической ангины.
Катаральная ангина при лейкозе проявляется выраженным отеком слизистой оболочки рта, увеличением небных миндалин, повышением температуры тела до 39-40ОС. Клинически это сопровождается болью и дискомфортом при глотании, чувством инородного тела в горле, ознобом, потливостью. Параллельно возникает гиперплазия подбородочных, нижнечелюстных и шейных групп лимфатических узлов. Реже наблюдается их болезненность и изменение консистенции. Для хронического лимфолейкоза характерна выраженная генерализованная лимфаденопатия, для миелолейкоза – значительное увеличение печени и селезенки.
Спустя 1-3 дня после возникновения первых симптомов катаральной ангины происходит ее трансформация в лакунарную или фибринозную форму. Это сопровождается развитием выраженного интоксикационного синдрома, болями в суставах и пояснице. Боль в горле значительно усиливается, может возникать иррадиация в ухо. Спустя 24-48 часов изменения небных миндалин приобретают характер язвенно-некротических и распространяются на слизистые оболочки десен, зева, глотки. Общее состояние больного прогрессивно ухудшается, а ранее имеющиеся симптомы дополняются гнилостным запахом изо рта и повышенным слюноотделением. Развитие язвенно-некротической ангины свидетельствует о злокачественном течении лейкоза.
Осложнения
Осложнения, которые возникают при ангине на фоне лейкоза, обусловлены иммунодефицитом, лейкемической инфильтрацией и тромбоцитопенией. Отсутствие функционально активных лейкоцитов способствует быстрому распространению инфекции. Не начатая своевременно антибактериальная терапия приводит к развитию сепсиса и инфекционно-токсического шока – одних из наиболее частых причин смерти при лейкозах. Дефицит тромбоцитов способствует ухудшению свертываемости крови, спонтанным внешним и внутренним кровотечениям. Также характерно поражения легких и оболочек мозга в виде лейкемических пневмоний и нейролейкоза.
Диагностика
Диагностика основывается на выявлении местных симптомов острого тонзиллита в комбинации с клинико-гематологическими проявлениями лейкоза. Постановка диагноза осуществляется совместно отоларингологом и гематологом. Как правило, в диагностическую программу входят:
- Сбор анамнеза и жалоб. Наличие анемического и геморрагического синдрома, помимо классических проявлений ангины, указывает на сопутствующее нарушение гемопоэза. Часть пациентов с ранее установленной лейкемией сами сообщают об этом в момент обращения к врачу.
- Фарингоскопия. Определяемые изменения зависят от формы ангины, которая имеется у пациента на момент осмотра. Катальный тонзиллит проявляется отеком, гиперплазией и гиперемией небных миндалин. Лакунарная форма характеризуется белыми или желтыми налетами, которые легко отделяются от подлежащих тканей. При фибринозном варианте эти налеты полностью покрывают миндалины и переходят на окружающие ткани. Язвенно-некротическая ангина при лейкозе проявляется образованием участков бурого и грязно-серого цвета по всей ротовой полости и глотке. На месте отторжения отмерших тканей формируется глубокий, обильно кровоточащий дефект.
- Общий анализ крови. При исследовании крови выявляется снижение уровня эритроцитов до 1,0-2,0×1012/л, гемоглобина ниже 50 г/л, тромбоцитов ниже 100×109/л, повышение СОЭ. Уровень лейкоцитов зависит от формы заболевания и может колебаться в пределах от 0,5×109/л до 50×109/л и выше. Характерный признак лейкоза – наличие в крови бластных клеток (гемогистиобластов, миелобластов, лимфобластов), которые составляют до 95% всех выявленных форменных элементов.
- Стернальная пункция. В миелограмме определяется большое количество бластов (более 30% всех клеток) на фоне выраженной редукции клеток эритроидного, гранулоцитарного и мегакариоцитарного ростков.
Дифференциальная диагностика проводится с дифтерией, классическим острым тонзиллитом и агранулоцитарной ангиной. Основное отличие всех вышеупомянутых заболеваний от ангины при лейкозе – отсутствие большого количества бластных клеток в периферической крови и пунктате костного мозга.
Лечение ангины при лейкозе
Терапевтическая тактика сводится к борьбе с язвенно-некротическим поражением небных миндалин, слизистых оболочек и лечению лейкоза. Для местного воздействия на поврежденные ткани показаны полоскания ротовой полости антисептическими растворами и орошения масляными растворами витаминов. Также в терапевтическую программу входят:
- Антибиотикотерапия. Антибиотики подавляют патогенную микрофлору, предотвращают развитие других септических осложнений. Используются антибактериальные средства широкого спектра действия, комбинации препаратов различных классов: пенициллинов, аминогликозидов, цефалоспоринов.
- Схемы полихимиотерапии (ALL-BFM-2000, ALL IC-BFM-2002 и другие). В их состав входят фармакологические препараты с различным механизмом действия. Такие комбинации позволяют одновременно воздействовать на разные фазы митоза раковых клеток, тем самым добиваться их угнетения и эрадикации.
- Лучевая терапия. Использование радиационного излучения дает возможность противодействовать опухоли без нанесения существенного вреда костному мозгу. Это обусловлено высокой митотической активностью злокачественных клеток, что повышает их чувствительностью к излучению.
- Гемотрансфузии. Переливание эритроцитарной, тромбоцитарной и лейкоцитарной массы позволяет временно компенсировать недостаток форменных элементов крови больного и корректировать связанные с этим нарушения.
- Дезинтоксикационная терапия. Внутривенное введение дезинтоксикационных препаратов снижает концентрацию токсических веществ и ускоряет их выведение из организма. При необходимости могут использоваться экстракорпоральные методы детоксикации: плазмаферез, гемосорбция и плазмосорбция.
- Трансплантация костного мозга. Пересадка донорской костномозговой ткани позволяет обогатить костный мозг больного человека здоровыми гемопоэтическими клетками и восстановить синтез полноценных форменных элементов.
Прогноз и профилактика
Прогноз для больных с ангиной при лейкозе неблагоприятный. В первые 1-2 месяца смертность составляет 75%. Однако этот показатель напрямую зависит от своевременности и правильности терапевтических мероприятий. Основные причины смерти – системные септические осложнения и внутренние кровоизлияния. Специфической профилактики развития ангины при лейкозе не разработано. К неспецифическим превентивным мерам относятся полоскание ротовой полости растворами антисептиков, лекарственная обработка миндалин и задней стенки глотки, соблюдение масочного режима при контакте больного с окружающими, профилактическое употребление антибиотиков и рациональное лечение лейкоза.
Источник


