Ангина при агранулоцитозе фото
Агранулоцитарная ангина – атипичная форма тонзиллита, обусловленная нарушением гранулоцитопоэза. Основные клинические проявления представлены пиретической лихорадкой, болью при глотании, язвенно-некротическими изменениями слизистой оболочки ротовой полости, повышенным слюноотделением, региональной лимфаденопатией. Диагностика включает в себя сбор анамнестических данных, визуальный осмотр, лабораторные исследования крови и пункцию костного мозга. Специфическое лечение требует переливания лейкоцитарной массы, проведения системной антибактериальной терапии, промывания ротовой полости растворами антисептиков.
Общие сведения
Эпидемиологическая характеристика агранулоцитарной ангины тесно связана с основной причиной ее развития – агранулоцитозом. Поражение небных миндалин, спровоцированное врожденным дефицитом гранулоцитов, встречается редко, что обусловлено низкой распространенностью этой формы нарушения гранулоцитопоэза – 1:200000. Только 10% от всех случаев агранулоцитарной ангины наблюдаются у детей и молодых людей. Ангина на фоне приобретенного агранулоцитоза чаще возникает у лиц старше 40 лет. Женщины болеют в 1,5-2 раза чаще мужчин. Большая часть случаев заболевания связана с неправильным использованием антибактериальных и цитостатических препаратов.

Агранулоцитарная ангина
Причины агранулоцитарной ангины
Данный вариант поражения небных миндалин не является самостоятельным заболеванием. Он представляет собой одно из проявлений клинико-гематологического синдрома, обусловленного угнетением кроветворной функции костного мозга. Приобретенный дефицит зернистых лейкоцитов вызывают две основные группы патогенных факторов:
- Миелотоксические. Оказывать прямое токсическое воздействие на миелоциты (клетки-предшественники гранулоцитов) костного мозга могут ионизирующее излучение, в том числе при лучевой терапии, определенные фармакологические средства (цитостатики, β-лактамые антибиотики) и химические вещества (бензол, мышьяк, ртуть, инсектициды).
- Аутоимунные. Сюда относятся инфекционные (малярия, инфекционный мононуклеоз, брюшной тиф, вирусный гепатит, ЦМВ-инфекция), аутоиммунные (аутоиммунный тиреоидит, системная красная волчанка, ревматоидный артрит) заболевания и медикаменты, которые действуют как гаптены (противомикробные препараты из группы сульфаниламидов, НПВС из группы пиразолона). В таких ситуациях угнетение гранулоцитопоэза обусловлено выработкой аутоантител.
Патогенез
Гранулоциты отвечают за иммунную реакцию в ответ на проникновение инфекционных агентов в организм человека. Агранулоцитоз проявляется снижением уровня зернистых лейкоцитов в периферической крови ниже 0,5×109/л. На фоне иммунодефицита патогенная и условно-патогенная микрофлора, проникая в паренхиму небных миндалин, получает возможность бесконтрольного размножения и распространения в окружающие ткани. Патологоанатомически агранулоцитарная ангина проявляется эритематозно-эрозивными изменениями ротовой полости, которые быстро приобретают характер язвенно-некротических. При этом отсутствуют признаки лейкоцитарной инфильтрации и нагноения.
Симптомы агранулоцитарной ангины
Продромальный период составляет 1-2 дня. Ангина дебютирует резким ухудшением общего состояния, ознобом, повышением температуры тела до 40° С и выше. Следом возникает боль в горле, усиливающаяся при глотании. Небные миндалины становятся резко гиперемироваными и увеличиваются в размерах. На слизистой оболочке полости рта формируются множественные язвы и участки некроза. Их наибольшее количество локализируется в области небных миндалин, несколько меньше – на деснах и задней стенке глотки. Некротизированные ткани быстро отторгаются, оставляя глубокие дефекты. Также повышается слюноотделение и появляется гнилостный запах изо рта.
С дальнейшим развитием агранулоцитарной ангины состояние пациента остается стабильно тяжелым или ухудшается. Увеличиваются нижнечелюстные, подбородочные, переднешейные и заднешейные группы лимфатических узлов. Возникает умеренная гепатоспленомегалия. Температура тела может превышать 41° С. Присоединяется боль в суставах различной локализации. Также возникает желтушность склер и десен, которая быстро распространяется на кожные покровы. У некоторых пациентов высокая температура и выраженная интоксикация вызывают спутанность сознания или бред. При отсутствии своевременного лечения быстро развиваются осложнения, которые приводят к летальному исходу.
Осложнения
Развитие осложнений при агранулоцитарной ангине обусловлено общим иммунодефицитом и генерализацией инфекции. Наиболее часто наблюдается распространение некротических процессов вглубь мягких тканей, на верхнюю и нижнюю челюсть, перфорация неба. Высока вероятность сепсиса с последующими инфекционно-токсическим шоком, перитонитом, медиастинитом и деструктивными изменениями в кишечнике, мочевом пузыре, печени, легких. При поражении всех трех ростков костного мозга (лейкоцитарного, эритроцитарного и тромбоцитарного) нарушение иммунитета сопровождается анемическим и геморрагическим синдромами.
Диагностика
Время на диагностику при агранулоцитарной ангине ограничено. Это связано с прогрессирующим ухудшением состояния больного и быстрым развитием опасных осложнений. Наибольшей диагностической ценностью для гематолога и ЛОР-врача при этом заболевании обладают:
- Анамнез. Правильно собранные анамнестические данные позволяют установить вероятную этиологию ангины (прием медикаментов, сопутствующие инфекционные заболевания, прохождение лучевой терапии и т. д.), поставить предварительный диагноз.
- Фарингоскопия. Непосредственный осмотр глотки и зева на начальных стадиях дает возможность обнаружить выраженную гиперемию слизистых оболочек и увеличение небных миндалин. Спустя некоторое время при повторном осмотре выявляется большое количество язв и участков некроза с распространением на заднюю стенку глотки, гортань и десны.
- Общий анализ крови. При агранулоцитарной ангине в крови определяются характерные патологические изменения: суммарное количество лейкоцитов меньше 1,0×109/л, нейтропения ниже 0,5×109/л, относительные лимфоцитоз и моноцитоз. При различных типах поражения костного мозга концентрация эритроцитов и тромбоцитов может варьировать.
- Исследование пунктата костного мозга. При агранулоцитозе наблюдается угнетение лейкоцитарного ростка костного мозга, что проявляется резким снижением или полным отсутствием миелоцитов. При аутоиммунном варианте агранулоцитоза определяются антинейтрофильные антитела. Активность тромбоцитарного и эритроцитарного ростков зависят от этиологических факторов.
Дифференциальная диагностика агранулоцитарной ангины проводится с ангиной Симановского-Плаута-Венсана, алейкемической формой острого лейкоза, дифтерией. При язвенно-пленочной ангине общее состояние больного остается удовлетворительным, температурная реакция часто отсутствует, а язвенно-некротические изменения возникают только на одной из небных миндалин. Для дифтерии характерен выраженный отек шеи, отсутствие лимфаденопатии, наличие серой или бледно-белой пленки на миндалинах, которая плотно спаяна с подлежащими тканями. При микробиологическом исследовании мазка выявляется палочка Леффера. В общем анализе крови при двух вышеупомянутых патологиях определяется лейкоцитоз. Отличительной чертой алейкемической формы острого лейкоза является наличие большого количество бластных клеток в пунктате костного мозга.
Лечение агранулоцитарной ангины
Выявление патологии требует интенсивных терапевтических мер с целью нормализации лейкопоэза, устранения вторичной инфекции и влияния этиологических факторов. Терапия осуществляется специалистами в сфере гематологии и отоларингологии. Местное лечение заключается в регулярном полоскании ротовой полости антисептическими растворами и хирургическом удалении некротизированных участков слизистой оболочки под местной анестезией. Для системного воздействия прибегают к внутривенной инфузии следующих групп фармакологических средств:
- Стимуляторы лейкопоэза. Основный препарат, который используется в таких случаях – нуклеиновокислый натрий. Он стимулирует пролиферацию миелоцитов, увеличивая уровень нейтрофильных лейкоцитов в крови. При неэффективности подобной терапии показана трансплантация костного мозга.
- Препараты крови. Они позволяют восполнить дефицит форменных элементов крови. В большинстве случаев проводится инфузия лейкоцитарной массы. Дополнительно используют эритроцитарную и тромбоцитарную массу или свежезамороженную плазму.
- Антибиотики и противогрибковые препараты. Используются для борьбы с бактериальной и грибковой инфекцией, профилактики развития септических осложнений. Предпочтение отдается антибиотикам широкого спектра действия, не влияющим на гранулоцитопоэз.
- Донорские иммуноглобулины и антистафилококковая плазма. Эти препараты обеспечивают необходимый иммунный ответ при проникновении инфекционных возбудителей. Применяются при распространении инфекции и развитии сепсиса.
- Глюкокортикостероиды. Используются при аутоиммунном происхождении агранулоцитоза, так как способны угнетать выработку аутоантител. При выявлении большого количества циркулирующих иммунных комплексов показан плазмаферез.
Прогноз и профилактика
Прогноз при агранулоцитарной ангине тяжелый и напрямую зависит от современности и полноценности терапевтических мероприятий. Показатель смертности в зависимости от формы агранулоцитоза составляет от 5 до 25%. Большая часть летальных исходов связана с генерализацией инфекции и развитием тяжелых септических осложнений. Специфических профилактических мер не существует. Неспецифическая профилактика заключается в предотвращении развития агранулоцитоза. Сюда относятся контроль доз и кратности приема назначенных медикаментов, ограничение контакта с токсическими веществами, своевременное лечение инфекционных заболеваний. При уже развившемся агранулоцитозе с целью предотвращения ангины показано регулярные полоскание ротовой полости антисептиками.
Источник
Агранулоцитарная ангина является одним из проявлений агранулоцитоза, или злокачественной лейкопении. Последняя представляет собой системный патологический процесс, при котором в организме резко снижается общее количество лейкоцитов и из крови практически исчезают клетки гранулоцитарного ряда (а именно нейтрофилы, базофилы, эозинофилы). Распространенность данной патологии в популяции не велика. Однако тяжесть состояния больных с поражением миндалин при агранулоцитозе и необходимость срочного лечения определяет актуальность этой проблемы в современном обществе.
Причины и механизмы развития
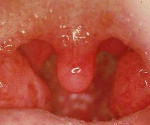
 Агранулоцитарная ангина — проявление грозного заболевания крови под названием «агранулоцитоз».
Агранулоцитарная ангина — проявление грозного заболевания крови под названием «агранулоцитоз».
Агранулоцитарную ангину нельзя считать самостоятельным заболеванием. Она всегда возникает вторично на фоне нарушения гемопоэза. Поэтому и причины ее соответствуют таковым при агранулоцитозе:
- воздействие ионизирующей радиации на организм;
- токсическое влияние на процесс кроветворения некоторых лекарственных препаратов или развитие реакции гиперчувствительности к ним;
- интоксикации (при тяжелых инфекционных заболеваниях, проникновении в организм различных химических соединений);
- опухолевые процессы, угнетающие нормальное кроветворение;
- системные заболевания крови;
- посттрансфузионные реакции и др.
В условиях угнетения кроветворной функции в организме отсутствует лейкоцитарная защита. На фоне этого происходит активизация условно-патогенной флоры дыхательных путей, что вызывает поражение миндалин и глотки. Причем бактерии размножаются бесконтрольно и процесс быстро распространяется на окружающие ткани. Вначале поражение носит эритематозно-эрозивный характер, но быстро становится язвенно-некротическим. В патологическом очаге наблюдается омертвение и отторжение тканей, на месте которых образуются глубокие язвенные дефекты, иногда доходящие до кости.
Характерной особенностью поражения миндалин при тяжелом агранулоцитозе является отсутствие в очаге поражения воспалительной реакции и нагноения, несмотря на наличие разнообразной бактериальной флоры и некротических изменений.
Кроме миндалин при агранулоцитозе страдают и другие органы – легкие, почки, печень, кишечник.
Особенности течения и клиники
Клинические проявления при данном виде ангины обусловлены агранулоцитозом и зависят от степени его выраженности. Различают острые, молниеносные и подострые формы болезни:
- при остром агранулоцитозе заболевание развивается в течение суток;
- при подостром – этот процесс может затягиваться на несколько дней;
- в связи с развитием медицинской науки и возможностями лечения молниеносные формы в настоящее время встречаются редко. Раньше они приводили к смерти больного в течение первых трех суток от начала болезни.
В классических случаях при агранулоцитарной ангине на первый план выступают общие расстройства в виде лихорадки, озноба, резкой слабости. По мере прогрессирования процесса у больного продолжает ухудшаться самочувствие и появляются местные симптомы:
- сильная боль в горле;
- затруднение глотания;
- повышенное слюноотделение;
- неприятный запах изо рта (гнилостный).
При осмотре глотки обнаруживаются язвенные дефекты и очаги некроза на небных миндалинах, нередко в сочетании с поражением слизистой оболочки полости рта, глотки, гортани.
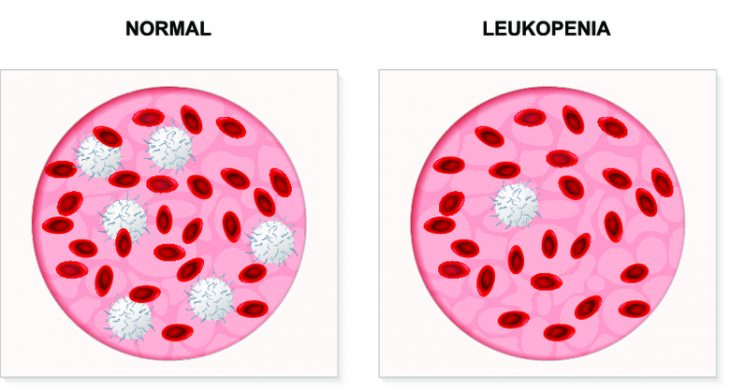
В периферической крови выявляется выраженная лейкопения (менее 1,0×10⁹/л) и нейтропения (менее 0,75×10⁹/л). При этом формула красной крови практически не изменяется, остается нормальным и уровень тромбоцитов. Белая кровь представлена клетками лимфоцитарного и моноцитарного ряда.
Средняя длительность заболевания составляет от 3-4 дней до нескольких недель. На всем его протяжении состояние больных остается тяжелым, сохраняется септическая лихорадка, нередко наблюдается желтушность склер, нарушение функционирования нервной системы. При поражении других органов и систем к проявлениям ангины присоединяются другие характерные симптомы. При запоздалом лечении (или вовсе без него) у больного развиваются осложнения (сепсис, инфекционно-токсический шок), существует высокий риск летального исхода.
Диагностика
 Дифференциальную диагностику при подозрении на агранулоцитарную ангину проводят с другими заболеваниями миндалин и глотки — дифтерией, ангиной Симановского-Венсана и прочими.
Дифференциальную диагностику при подозрении на агранулоцитарную ангину проводят с другими заболеваниями миндалин и глотки — дифтерией, ангиной Симановского-Венсана и прочими.
Диагноз «агранулоцитарная ангина» базируется:
- на жалобах больного;
- анамнестических и объективных данных;
- результатах дополнительных методов исследования.
Он может быть заподозрен врачом при выявлении некротических изменений обеих миндалин с распространением процесса на слизистую оболочку глотки, полости рта. При этом проводится дифференциальная диагностика с другими патологическими состояниями, имеющими сходную симптоматику:
- язвенно-пленчатой ангиной (Симановского-Плаута-Венсана);
- дифтерией глотки;
- алейкемической формой лейкоза и др.
В первом случае процесс чаще односторонний. Несмотря на выраженные местные изменения общее состояние у таких больных может оставаться удовлетворительным. При дифтерии глотки обычно присутствует отек шеи, на миндалинах выявляются сероватые пленки, плотно спаянные с подлежащими тканями. Однако решающую роль в диагностике все же играют дополнительные методы исследования:
- общий анализ крови;
- исследование функции костного мозга (стернальная пункция).
При агранулоцитозе выявляют характерные изменения в составе периферической крови (описанные выше) и угнетение лейкопоэза.
Лечение
При подозрении на агранулоцитарную ангину больные должны госпитализироваться в отдельную палату специализированного стационара, где им назначается необходимое обследование и оказывается медицинская помощь.
Лечение начинается с устранения этиологического фактора, вызвавшего агранулоцитоз, если это возможно. В дальнейшем весь лечебный процесс можно разделить:
- на местные процедуры;
- общую терапию.
Последняя направлена на нормализацию состава крови и борьбу с инфекционным процессом. Таким больным назначаются:
- антибактериальная терапия (используются средства, обладающие широким спектром противомикробной активности) в больших дозах;
- противогрибковые средства (флуконазол);
- лекарственные препараты, стимулирующие лейкопоэз (натрия нуклеинат, пентоксил, лейкоген и др.);
- гемотрансфузии (лейкоцитарная масса или свежезамороженная плазма).
При неэффективности указанных мероприятий у некоторых больных проводят трансплантацию костного мозга.
Местное лечение имеет симптоматический характер и заключается в следующем:
- уход за полостью рта и глоткой;
- удаление некротических тканей хирургическим путем под местной анестезией;
- обработка области поражения растворами антисептиков (перманганат калия, хлоргексидин, фурацилин, мирамистин).
Эффективность лечения оценивают по динамике клинических проявлений и нормализации состава крови. Появление в ней молодых клеток гранулоцитарного ряда – миелоцитов или промиелоцитов – свидетельствует о начале восстановительных процессов.
К какому врачу обратиться
Агранулоцитоз в целом и агранулоцитарную ангину в частности лечат в отделении гематологии. Также больного осматривает ЛОР-врач, инфекционист, стоматолог.
Заключение
Прогноз при агранулоцитарной ангине всегда серьезный. Он зависит как от ее причины, возможности ее устранения и тяжести патологического процесса, так и от своевременности диагностики и сроков начала лечения. В большинстве случаев при раннем выявлении и адекватной терапии удается добиться хороших результатов и устранить угрозу для жизни больного.
Специалист клиники «Московский доктор» рассказывает об агранулоцитозе:
Загрузка…
Посмотрите популярные статьи
Источник
Существует множество причин, вызывающих ангину. Чаще всего первичная инфекция развивается под воздействием внешних факторов на фоне ослабления защитных реакций организма. Бактерии, всевозможные вирусы и грибки, скапливаясь на гландах и в ротовой полости, образуют очаговые воспалительные реакции, что без соответствующего лечения впоследствии может вызвать поражения многих органов.
Значительно реже ангина является следствием уже существующих болезней, и выявить истинную причину патологических процессов в горле достаточно сложно.
Чтобы лечение было успешным, диагностику и последующую терапию должны проводить опытные специалисты. Самостоятельная постановка диагноза часто бывает ошибочной и приводит к нежелательным последствиям.
Агранулоцитарная ангина
Язвенно-некротические образования в ротоглотке и на миндалинах могут быть либо осложнением бактериальной ангины, либо патологией, вызванной изменением состава крови.
Если при обследовании в крови обнаруживается снижение или полное отсутствие гранулоцитов, диагностируется агранулоцитарная ангина.
Организм в данном случае не способен контролировать количество условно-патогенной микробной флоры в верхних дыхательных путях, что приводит к размножению болезнетворных микробов и вызывает воспалительные реакции.
Болезнь не классифицируют, как отдельную форму ангины, считая её синдромом нескольких заболеваний. Отличить проявления этого недуга от других форм ангин без лабораторных исследований нельзя. В зависимости от вида возбудителя поражение может быть бактериальным, грибковым или вирусным.
Признаки ангины

Причины заболевания
Точные причины возникновения агранулоцитоза пока не определены, существует лишь несколько версий его происхождения:
- Деформация костного мозга под воздействием токсинов.
- Аллергические реакции.
- Гормональное воздействие.
- Приём некоторых препаратов.
Виды
- Миелотоксический (патологии костного мозга).
- Иммунный (разрушение клеток антителами).
- Идиопатический (неопределённый).
Провоцирующие факторы, группа риска
 Вместе с возможными причинами возникновения принято рассматривать ряд факторов, способных увеличить вероятность проявления этого недуга:
Вместе с возможными причинами возникновения принято рассматривать ряд факторов, способных увеличить вероятность проявления этого недуга:
- Ионизирующее излучение.
- Пищевые отравления.
- Лучевая болезнь.
- Хронический лейкоз.
- Воздействие токсинов.
- Корь.
- Заражение крови.
- Брюшной тиф.
Подвержены заболеванию преимущественно женщины в зрелом возрасте.
Симптомы и признаки
У взрослых
Болезнь может проявиться в острой, подострой и молниеносной форме.
- Острое начало сопровождается сильной лихорадкой.
- По мере распространения инфекции боль в горле возрастает.
- Функции слюнных желез усиливаются.
- Появляется гнилостный запах изо рта.
- В очаговых зонах формируются язвенные дефекты.
- Язвенно-некротические образования с миндалин постепенно распространяются на ротовую полость.
- Развивается общий токсикоз.
- Далее возникают симптомы стоматита, гингивита. Возможно воспаление языка.
- Если не принять меры, впоследствии начинается разрушение костных тканей.
- В запущенном состоянии инфекция способна распространиться на нижние дыхательные пути и систему пищеварения.
У детей
Агранулоцитоз у детей может быть врождённым или приобретённым. Симптомы схожи с развитием болезни у взрослых. Клиническая картина острее выражена, и последствия болезни более опасны. К вышеперечисленным признакам добавляются:
- Сильные желудочно-кишечные расстройства (понос с кровью, вздутие кишечника, рвота).
- Воспаления слизистой носа.
- Конъюнктивит.
- Обмороки, бред.
Что такое ангина и как ее распознать, рассказывает доктор Комаровский:
Диагностика
При подозрении на агранулоцитарную ангину больного доставляют либо в инфекционное, либо в гематологическое отделение. Врач при первичном осмотре может попросить уточнить давность симптомов, наличие хронических болезней и названия применяемых лекарств.
После тщательного осмотра глотки потребуются следующие процедуры:
- Анализ крови (при агранулоцитозе в крови наблюдается снижение или отсутствие гранулоцитов).
- Анализ мочи (белок, лейкоциты и эритроциты в моче).
- Мазок из зёва (выявление возбудителя).
- Серологические методы (оценка иммунных реакций).
- Антибиотикограмма (выявление эффективных для лечения антибиотиков).
- Костно — мозговая пункция.
- Рентгенография грудной клетки.
- УЗИ брюшной полости.
Дифференцируют ангину со следующими болезнями:
- Острый лейкоз.
- Брюшной тиф.
- Малярия.
- Язвенно-плёнчатый тонзиллит.
- Цинга.
На фото горло при агранулоцитарной ангине

Лечение
Общие правила лечения предусматривают постельный режим, отказ от тяжёлой пищи, обильное питьё и соблюдение всех рекомендаций медиков.
Медикаментозно
Терапия прежде всего направлена на улучшение работы костного мозга. Также важно ликвидировать инфекционную угрозу. Примерно около месяца больного лечат по следующей схеме:
- Нуклеиново — кислый натрий внутривенно (стимулирует выработку лейкоцитов).
- Глюкокортикостероиды (для угнетения функций антител).
- Активаторы выработки гранулоцитов.
- Инъекции кортизола.
- Переливание крови.
- Иногда для борьбы с кровотечениями требуется Викасол или хлористый кальций.
- Выбор витаминных комплексов акцентирован на витамины В и С.
- Противомикробные лекарства (пенициллин, ампициллин).
- Местное лечение язвенных образований состоит из полосканий и обработки очаговых зон специальными мазями, включающими в себя глюкокортикостероиды. Для полосканий используют фурацилин, соду, раствор марганцовки.
- Некротизированные ткани удаляются под местной или общей анестезией.
- В самых тяжёлых случаях делают пересадку костного мозга.
Народными средствами
Вылечить агранулоцитарную ангину народными рецептами нельзя. Но в качестве дополнительного лечения после прохождения острого периода можно использовать следующие натуральные продукты:
- С листка алоэ снимается верхняя плёнка, и маленький кусочек его держат 20 минут за щекой. Листья дезинфицируют ротовую полость, способствуя вытягиванию гноя.
- Полоскания картофельным и свекольным соком уменьшают воспаление в горле.
- Можно применять горячие ингаляции с лекарственными травами (шалфей, тимьян, календула, ромашка, зверобой).
- Чеснок и лук препятствуют размножению микробов.
- Использование разных рецептов на основе меда повышает иммунитет.
Ингаляции и полоскания оказывают должное действие только при регулярном и частом их применении. Чем короче перерывы между процедурами, тем быстрее и лучше эффект.
Как лечить ангину, смотрите в нашем видео:
Физиотерапия
Физиотерапия назначается на усмотрение врача, исходя из каждого конкретного случая. Лечение лазером при агранулоцитарной ангине противопоказано.
Особенности лечения во время беременности
При первых подозрениях на ангину беременная женщина должна вызвать бригаду скорой помощи, которая доставит ее в больницу. При назначении индивидуальной терапии врач отталкивается от нескольких факторов:
- Форма и стадия заражения.
- Срок беременности.
- Состояние иммунной системы.
- Наличие внутриутробных патологий.
- Вторичный или первичный характер болезни.
Изменения в составе крове и наличие гнойных процессов могут привести к преждевременным родам или к внутриутробным патологиям. Крайне важно начать лечение на самой ранней стадии.
Упор резонно сделать на местные препараты для регулярных полосканий. Ингаляции и другие тепловые процедуры будущим мамам противопоказаны.
В том случае, если специалист назначил антибиотики, переживать по этому поводу не стоит. Современные лекарства менее опасны для развития ребенка, чем отсутствие лечения. Важно не превышать дозировку и не прерывать прописанную терапию.
При нахождении в больнице важно тщательно поддерживать личную гигиену. Это снизит до минимума риск параллельного инфицирования другими микробами.
Возможные осложнения, чем опасно заболевание
- Нарушение умственного развития (у детей).
- Перитонит.
- Сепсис.
- Токсический шок.
- Поражения мочеполовой системы.
- Гепатит.
- Пневмония.
- Медиастинит.
Осложнения после ангины:
Профилактика и меры предосторожности при общении с больным
Так как причины агранулоцитарной ангины до конца не выяснены, специальных профилактических мероприятий не существует. Медики советуют:
- Ограничить контакт с токсинами.
- Следить за качеством потребляемой пищи.
- Не превышать рекомендованные дозы сильнодействующих лекарств.
- Соблюдать гигиену ротовой полости.
От контактов с больным человеком по возможности следует воздержаться, так как заболевание заразно. В стационаре пациента изолируют от окружающих, производят регулярную дезинфекцию помещения и предметов быта, с которыми контактирует пострадавший.
Профилактика заболевания

Прогноз
Агранулоцитарная ангина обычно протекает в очень тяжёлой форме. Смертельный исход в случае этой болезни фиксируется достаточно часто, поэтому прогноз нельзя назвать благоприятным. Те или иные осложнения в запущенных стадиях неотвратимы, но при своевременном и адекватном лечении заболевший вполне способен вернуться к нормальной жизни. Сроки лечения — от одного месяца и больше.
Источник


