Ангина инфекционные болезни учебник
ГЛАВА 25 АНГИНЫ
Ангина (от лат. angere —
сжимать, сдавливать) — общее инфекционное заболевание с местными
проявлениями в виде острого воспаления одного или нескольких
компонентов лимфаденоидного глоточного кольца, чаще всего нёбных
миндалин. Термин «ангина» известен со времён античной медицины, до
настоящего времени с ним связывают многие патологические изменения
ротоглотки, имеющие общие симптомы, но различающиеся по этиологии и
течению.
Классификация
Общепринято деление ангин на три типа.
•
Первичные ангины (обычные, простые, банальные) — острые
воспалительные заболевания с клиническими признаками поражения только
лимфаденоидного кольца глотки.
• Вторичные (симптоматические) ангины.
— Поражение миндалин при острых инфекционных заболеваниях (скарлатине, дифтерии, инфекционном мононуклеозе и т.д.).
— Поражение миндалин при заболеваниях системы крови (агранулоцитозе, алиментарно-токсической алейкии, лейкозе).
•
Специфические ангины — этиологическим фактором выступает
специфическая инфекция (например, ангина СимановскогоПлаута-Венсана,
грибковая ангина).
ПЕРВИЧНЫЕ АНГИНЫ Этиология
Чаще
всего (в 85% случаев) первичные ангины вызывает β-гемолитический
стрептококк группы A, реже — золотистый стафилококк, пневмококк или
смешанная микрофлора.
Эпидемиология
Первичная
ангина — одно из наиболее распространённых заболеваний верхних
дыхательных путей, по частоте уступает только ОРВИ. Заболеваемость
имеет выраженный сезонный характер (весна, осень).
Болеют
преимущественно дети и лица молодого возраста (до 35 лет). Источник
инфекции — больные ангиной, а также носители стрептококков, выделяющие
во внешнюю среду большое количество возбудителей при разговоре и кашле.
Основной путь инфицирования — воздушно-капельный, также возможно
заражение контактно-бытовым и алиментарным путями. Восприимчивость к
стрептококкам высокая, особенно у детей. Меньшее значение имеет
эндогенное инфицирование (при наличии в полости рта и глотки очагов
хронической инфекции, например, кариеса зубов, заболеваний дёсен и
т.д.).
Патогенез
Входные
ворота инфекции — лимфоидная ткань ротоглотки, где формируется
первичный очаг воспаления. Предрасполагают к разви- тию ангины общее и
местное переохлаждение, запылённая или загазованная атмосфера,
повышенная сухость воздуха, нарушение носового дыхания, гиповитаминозы,
снижение иммунитета и т.д. Чаще всего ангина развивается после
перенесённого ОРВИ. Возбудители ОРВИ снижают защитные функции
эпителиального покрова и способствуют инвазии стрептококков. Фиксация β-гемолитического
стрептококка на поверхности миндалин и других скоплений лимфоидной
ткани обусловлена сродством ряда антигенных структур микроба, в
частности липотейхоевой кислоты, к эпителию лимфоидного аппарата
ротоглотки. М-протеин стрептококков снижает фагоцитарную активность
лейкоцитов на месте входных ворот и тем самым способствует повышению
восприимчивости ребёнка к этому заболеванию. Патогенное действие
стрептококков не ограничивается лишь местным повреждением, приводящим к
развитию ангины. Продукты жизнедеятельности стрептококков (в первую
очередь токсины), попадая в кровь, вызывают нарушения терморегуляции,
токсическое поражение нервной и сердечно-сосудистой систем, а также
могут запускать иммунопатологические процессы, приводящие к развитию
метатонзиллярных заболеваний (ревматизма, гломерулонефрита). Особенно
велик риск развития метатонзиллярных заболеваний при часто
рецидивирующей стрептококковой ангине.
Классификация
В
зависимости от характера и глубины поражения миндалин выделяют
катаральную, фолликулярную, лакунарную и некротическую ангины. По
степени тяжести выделяют лёгкую, среднетяжёлую и тяжёлую формы
заболевания. Тяжесть ангины определяют с учётом выраженности общих и
местных изменений, причём решающее значение имеют общие проявления.
Как правило,
клиническая картина соответствует данным фарингоскопии, однако
абсолютного соответствия между морфологическими формами заболевания и
формами по степени тяжести нет. Наиболее легко протекает катаральная
ангина, наиболее тяжело — некротическая.
Клиническая картина
Продолжительность
инкубационного периода составляет от 10-12 ч до 2-3 сут. Заболевание
начинается остро. Повышается температура тела, возникает озноб,
появляются боли при глотании. Увеличиваются и становятся болезненными
регионарные лимфатические узлы. Выраженность лихорадки, интоксикации и
фарингоскопическая картина зависят от формы заболевания.
• Катаральная ангина. Характерно
преимущественно поверхностное поражение миндалин. Признаки интоксикации
выражены умеренно. Температура тела субфебрильная. Изменения крови
отсутствуют или незначительны. При фарингоскопии обнаруживают яркую
разлитую гиперемию, захватывающую мягкое и твёрдое нёбо, заднюю стенку
глотки. Реже гиперемия ограничивается миндалинами и нёбными дужками.
Миндалины увеличиваются преимущественно за счёт инфильтрации и
отёчности. Заболевание продолжается 1-2 дня, после чего воспалительные
явления в глотке стихают, или развивается другая форма ангины
(лакунарная или фолликулярная).
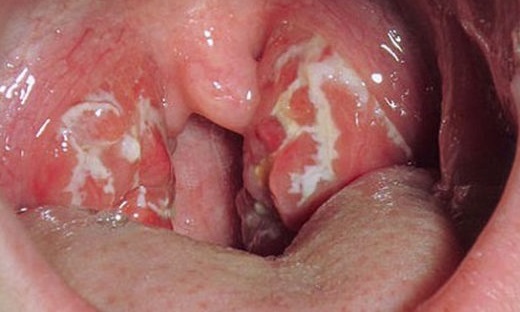
• Лакунарная
и фолликулярная ангины протекают с более выраженной симптоматикой.
Температура тела повышается до 39-40 ?C. Выражены явления интоксикации
(общая слабость, головная боль, боли в сердце, суставах и мышцах). В
общем анализе крови выявляют лейкоцитоз с нейтрофильным сдвигом влево,
увеличение СОЭ до 40-50 мм/ч. В моче иногда обнаруживают следы белка,
эритроциты.
— Лакунарная ангина характеризуется
поражением миндалин в области лакун с распространением гнойного налёта
на свободную поверхность нёбных миндалин. При фарингоскопии
обнаруживают выраженную гиперемию, отёк и инфильтрацию миндалин,
расширение лакун. Желтовато-белое фибринозно-гнойное содержимое лакун
образует на поверхности миндалин рыхлый налёт в виде мелких очагов или
плёнки. Налёт не выходит за пределы миндалин, легко удаляется, не
оставляя кровоточащего дефекта.
— Фолликулярная ангина характеризуется
преимущественным поражением фолликулярного аппарата миндалин. Фаринго-
скопическая картина: миндалины гипертрофированы, резко отёчны, сквозь
эпителиальный покров просвечивают нагноившиеся фолликулы в виде
беловато-желтоватых образований величиной с булавочную головку (картина
«звёздного неба»).
Нагноившиеся фолликулы вскрываются, образуя гнойный налёт, не распространяющийся за пределы миндалин.
• Некротическая ангина. Характерны
более выраженные общие и местные проявления, чем при вышеперечисленных
формах (выраженная стойкая лихорадка, повторная рвота, спутанность
сознания и т.д.). При исследовании крови обнаруживают выраженный
лейкоцитоз, нейтрофилёз, резкий сдвиг лейкоцитарной формулы влево,
значительное увеличение СОЭ. Фарингоскопическая картина: поражённые
участки ткани миндалин покрыты уходящим вглубь слизистой оболочки
налётом с неровной, изрытой, тусклой поверхностью зеленовато-жёлтого или
серого цвета. Часто поражённые участки пропитываются фибрином и
становятся плотными; при их удалении остаётся кровоточащая поверхность.
После отторжения некротизированных участков образуется глубокий дефект
ткани размером 1-2 см в поперечнике, часто неправильной формы, с
неровным бугристым дном. Некрозы могут распространяться за пределы
миндалин на дужки, язычок, заднюю стенку глотки. Осложнения. Выделяют ранние и поздние осложнения ангины.
•
Ранние осложнения возникают во время болезни и обычно обусловлены
распространением воспаления на близлежащие органы и ткани
(перитонзиллит, паратонзиллярный абсцесс, гнойный лимфаденит регионарных
лимфатических узлов, синуситы, отиты, тонзиллогенный медиастинит).
•
Поздние осложнения развиваются через 3-4 нед и обычно имеют
инфекционно-аллергическую этиологию (суставной ревматизм и ревмокардит,
постстрептококковый гломерулонефрит).
Диагностика и дифференциальная диагностика
Диагноз
стрептококковой ангины основывается преимущественно на данных
клинической картины и фарингоскопии. Из лабораторных исследований
применяют бактериологические (обнаружение в посевах слизи из ротоглотки
β-гемолитического стрептококка группы А) и серологические (нарастание
титров АТ к Аг стрептококка) исследования. Дифференциальная диагностика
заболеваний ротоглотки изложена в главе «Скарлатина».
Лечение
Лечение
обычно проводят амбулаторно. При тяжёлом течении показана
госпитализация в инфекционное отделение. Необходимы щадящая диета,
богатая витаминами С и группы В, обильное питьё. Основу лечения
составляет антибактериальная терапия. Применяют феноксиметилпенициллин,
амоксициллин+клавулановую кислоту, цефалоспорины (цефаклор,
цефуроксим), макролиды (эритромицин, азитроми-
цин),
сульфаниламиды (ко-тримаксозол). Продолжительность курса лечения — 5-7
дней. Для местного лечения используют фузафунгин (противопоказан детям
до 2,5 лет), амбазон, грамицидин С, орошение миндалин
(ментол+камфора+хлорбутанол+эвкалиптовое масло, эвкалиптовое масло и
др.), полоскания отварами лечебных растений (ромашки, календулы и др.) и
растворами антисептиков, например нитрофуралом (фурацилин).
При
выраженном регионарном лимфадените рекомендуют тепло на область шеи
(ватно-марлевая повязка и согревающие компрессы), проводят
микроволновую или УВЧ-терапию.
Профилактика
Специфическая
профилактика не разработана. Для предупреждения распространения
инфекции большое значение имеет своевременная изоляция больных ангиной.
Индивидуальная профилактика заключается в повышении общей
резистентности организма (закаливании), устранении раздражающих
факторов (пыли, дыма, чрезмерной сухости воздуха), своевременной
санации очагов хронической инфекции (при синусите, кариесе зубов),
ликвидации причин, затрудняющих свободное дыхание через нос
(искривление перегородки носа, аденоиды).
Прогноз
При
катаральной ангине прогноз благоприятный. При лакунарной и
фолликулярной ангинах прогноз также благоприятный, но после них,
независимо от тяжести течения, часто развивается хронический тонзиллит.
После ангин, обусловленных β-гемолитическим стрептококком группы А,
независимо от формы заболевания, возможно развитие ревматизма и
гломерулонефрита.
АНГИНЫ ВТОРИЧНЫЕ
Вторичная
ангина — острое воспаление компонентов лимфатического глоточного
кольца (чаще нёбных миндалин), обусловленное системным заболеванием.
Вторичные ангины могут развиться при многих инфекционных заболеваниях:
кори, скарлатине, дифтерии, инфекционном мононуклеозе, аденовирусной и
герпетической инфекциях, сифилисе и др. Отдельную группу составляют
ангины, развивающиеся при агранулоцитозе и лейкозах.
АНГИНЫ СПЕЦИФИЧЕСКИЕ
Грибковая ангина
Заболевание вызывают дрожжеподобные грибы рода Candida albicans в симбиозе с патологическими кокками.
Эпидемиология. Заболеваемость
грибковой (кандидозной) ангиной значительно возросла в последние
десятилетия, что связано с широким применением антибиотиков и
глюкокортикоидов. Заболевание чаще развивается у детей раннего
возраста. Грибковая ангина обычно возникает на фоне других заболеваний
(в том числе ОРВИ) после продолжительного лечения антибиотиками. Более
чем у 50% больных грибковая ангина развивается на фоне хронического
тонзиллита.
Клиническая картина. Общее
состояние практически не страдает. Симптомы интоксикации выражены
слабо. Температура тела нормальная, реже субфебрильная, гиперемия зева
незначительная, боль в горле умеренная или вообще отсутствует. Иногда
больной предъявляет жалобы на недомогание и разбитость, умеренную
головную боль. Регионарные лимфатические узлы увеличиваются
незначительно, при пальпации мало болезненны. При фарингоскопии
выявляют наложения на миндалинах белого или бело-жёлтого цвета,
точечные или в виде островков. Иногда аналогичные налёты обнаруживают
на слизистой оболочке щёк и языка, что облегчает диагностику. Налёты
легко снимаются, при этом обнажается гладкая, несколько более
гиперемированная слизистая оболочка («лакированная слизистая обо-
лочка»).
Диагностика. Диагностика основывается на клинической картине и результатах микологического исследования налётов с миндалин.
Лечение. Прежде
всего следует отменить антибиотики. Назначают общеукрепляющую терапию и
витамины (C, K и группы B) либо применяют флуконазол, амфотерицин B.
Повторные курсы нистатина, леворина сочетают с промыванием миндалин
растворами указанных препаратов. Если, несмотря на проводимую терапию,
грибковая ангина принимает затяжное и рецидивирующее течение, показано
оперативное лечение (двусторонняя тонзиллэктомия).
Прогноз. При адекватном лечении прогноз благоприятный.
Язвенно-плёнчатая ангина
Язвенно-плёнчатая
ангина (ангина Симановского-Плаута-Венсана) — острое воспалительное
заболевание нёбных миндалин, вызываемое находящимися в симбиозе
веретенообразной палочкой Плаута-Венсана и спирохетой Венсана,
характеризующееся образованием поверхностных язв, покрытых
грязно-зелёным налётом, имеющим гнилостный запах.
Этиология и патогенез. Возникновение заболевания связывают с активацией сапрофитной флоры (веретенообразная палочка Fusobacterium fusiformis и лептоспира полости рта Leptospira buccalis могут
находиться в полости рта в авирулентном состоянии) вследствие снижения
естественной резистентности организма. Как правило, язвенно-плёнчатая
ангина развивается у ослабленных и истощённых больных с иммунодефицитами, гиповитаминозами, хроническими интоксикациями.
Клиническая картина. Характерно
одностороннее поражение миндалин с образованием язвенно-некротического
дефекта. В течение первых суток заболевания на поражённой миндалине
(на фоне её гиперемии и отёка) появляется серовато-белый, иногда
зеленовато-грязный, творожистый, крошковидный (редко плёнчатый) налёт.
При удалении налёта образуется кровоточащая язвенная поверхность,
которая снова покрывается налётом. На 4-5-й день на поражённом участке
образуется глубокая кратерообразная язва с неровными краями и гряз-
но-серым дном. Язвы заживают без образования дефектов. Возможно
появление некротических очагов на нёбных дужках, мягком нёбе.
Некротический процесс может охватывать подлежащие ткани вплоть до
надкостницы.
Общее
состояние больных обычно не страдает. Симптомы интоксикации и
лихорадка, как правило, отсутствуют, несмотря на наличие выраженных
местных изменений и реакцию регионарных лимфатических узлов.
Заболевание обычно продолжается около 2 нед, возможны рецидивы. В общем
анализе крови в разгар заболевания выявляют незначительный
нейтрофильный лейкоцитоз, умеренное повышение
СОЭ.
Диагностика. Диагноз устанавливают на основании клинической картины и результатов бактериологического исследования.
Лечение. Смазывают
изъязвлённые слизистые оболочки 2% раство- ром метиленового синего, 1%
раствором борной кислоты. Рекомендуют полоскать горло 0,1% раствором
этакридина лактата, 0,1% раствором калия перманганата, раствором
перекиси водорода (2 столовые ложки 3% раствора на стакан воды)
несколько раз в день. При затяжном течении и глубоких некрозах
необходима антибиотикотерапия (пенициллины).
Прогноз. При адекватном и своевременном лечении прогноз забо- левания благоприятный.
Источник
ÀÍÃÈÍÀ (ÎÑÒÐÛÉ ÒÎÍÇÈËËÈÒ)
Àíãèíà îáùåå îñòðîå èíôåêöèîííî-àëëåðãè÷åñêîå âîñïàëåíèå ìèíäàëèí, ÷àùå íåáíûõ, äðóãèå ìèíäàëèíû âîâëåêàþòñÿ â âîñïàëèòåëüíûé ïðîöåññ çíà÷èòåëüíî ðåæå.
Ôîðìû àíãèí ðàçëè÷àþòñÿ ïî ýòèîëîãèè, ìåõàíèçìàì ðàçâèòèÿ çàáîëåâàíèÿ è êëèíè÷åñêîìó òå÷åíèþ.
Ñðåäè ðàçíîîáðàçíûõ ìèêðîáíûõ âîçáóäèòåëåé àíãèí, ê êîòîðûì îòíîñÿòñÿ êîêêè, ïàëî÷êè, âèðóñû, ñïèðîõåòû, ãðèáû, êëåáñèåëëû, íà ïåðâîì ìåñòå íàõîäèòñÿ ?-ãåìîëèòè÷åñêèé ñòðåïòîêîêê ãðóïïû À. ×àñòûì âîçáóäèòåëåì ìîæåò áûòü ñòàôèëîêîêê.
Ïðîíèêíîâåíèå âîçáóäèòåëÿ â ñëèçèñòóþ îáîëî÷êó ìèíäàëèí ïðîèñõîäèò âîçäóøíî-êàïåëüíûì èëè àëèìåíòàðíûì ïóòåì, íî ÷àùå èíôåêöèÿ âîçíèêàåò âñëåäñòâèå âîçäåéñòâèÿ ìèêðîáîâ è âèðóñîâ, êîòîðûå íàõîäÿòñÿ íà ñëèçèñòîé îáîëî÷êå ãëîòêè.
Àíãèíû ìîãóò âîçíèêàòü â ðåçóëüòàòå:
1) ýïèçîäè÷åñêîé èíôåêöèè, ïðè óõóäøåíèè óñëîâèé âíåøíåé ñðåäû, ÷àñòî â ðåçóëüòàòå îáùåãî îõëàæäåíèÿ;
2) çàðàæåíèÿ îò áîëüíîãî ÷åëîâåêà;
3) êàê îáîñòðåíèå õðîíè÷åñêîãî òîíçèëëèòà.
Íàèáîëåå ðàñïðîñòðàíåííàÿ êëàññèôèêàöèÿ âêëþ÷àåò ñëåäóþùèå ôîðìû àíãèíû:
1) êàòàðàëüíàÿ;
2) ôîëëèêóëÿðíàÿ;
3) ëàêóíàðíàÿ;
4) ãåðïåòè÷åñêàÿ;
5) ôëåãìîíîçíàÿ;
6) íåêðîòè÷åñêàÿ;
7) ãðèáêîâàÿ;
8) ñìåøàííûå ôîðìû.
Àíãèíû ìîãóò áûòü ïåðâè÷íûìè è âòîðè÷íûìè ïðè îñòðûõ èíôåêöèîííûõ çàáîëåâàíèÿõ: ñêàðëàòèíå, äèôòåðèè, ñèôèëèñå, èíôåêöèîííîì ìîíîíóêëåîçå, à òàêæå ïðè çàáîëåâàíèÿõ êðîâè.
Êëèíèêà
Êàòàðàëüíàÿ àíãèíà. Çàáîëåâàíèå íà÷èíàåòñÿ îñòðî. Îñíîâíûå ñèìïòîìû: îùóùåíèå ææåíèÿ, ñóõîñòè, ïåðøåíèÿ, íåáîëüøàÿ áîëåçíåííîñòü ïðè ãëîòàíèè. Òåìïåðàòóðà òåëà ñóáôåáðèëüíàÿ. Ïðè îñìîòðå îòìå÷àåòñÿ ãèïåðåìèÿ ìèíäàëèí è êðàåâ íåáíûõ äóæåê, óâåëè÷åíèå ìèíäàëèí, îíè ïîêðûâàþòñÿ òîíêèì ñëîåì ñëèçèñòî-ãíîéíîãî ýêññóäàòà. ßçûê îáû÷íî ñóõîé, îáëîæåí, îòìå÷àåòñÿ óâåëè÷åíèå ëèìôàòè÷åñêèõ óçëîâ. Ïðîäîëæèòåëüíîñòü áîëåçíè ñîñòàâëÿåò 35 äíåé.
Ôîëëèêóëÿðíàÿ àíãèíà. Çàáîëåâàíèå íà÷èíàåòñÿ ñ ïîâûøåíèÿ òåìïåðàòóðû äî 38 °C, íî èíîãäà îíà ìîæåò áûòü ñóáôåáðèëüíîé. Âîçìîæíà ñèëüíàÿ áîëü â ãîðëå ïðè ãëîòàíèè, êîòîðàÿ èððàäèèðóåò â óõî. Èíîãäà ïîâûøåíî ñëþíîîòäåëåíèå. Ñî ñòîðîíû êðîâè âîçíèêàåò íåéòðîôèëüíûé ëåéêîöèòîç, ïàëî÷êîÿäåðíûé ñäâèã âëåâî, ïîâûøåíèå ÑÎÝ, ìîãóò ïîÿâèòüñÿ ñëåäû áåëêà â ìî÷å.
Îòìå÷àåòñÿ óâåëè÷åíèå ëèìôîóçëîâ, îíè áîëåçíåííû ïðè ïàëüïàöèè. Ïðè îñìîòðå çåâà îòìå÷àþòñÿ ðàçëèòàÿ ãèïåðåìèÿ è èíôèëüòðàöèÿ ìÿãêîãî íåáà è äóæåê, ãèïåðåìèÿ ìèíäàëèí è èõ óâåëè÷åíèå. Íà ïîâåðõíîñòè ìèíäàëèí âèäíû âîçâûøàþùèåñÿ íàä ïîâåðõíîñòüþ æåëòîâàòûå èëè áåëîâàòûå òî÷êè âåëè÷èíîé äî 3 ìì, ïðåäñòàâëÿþùèå ñîáîé íàãíîèâøèåñÿ ôîëëèêóëû ìèíäàëèí.
Çàáîëåâàíèå äëèòñÿ îêîëî íåäåëè.
Ëàêóíàðíàÿ àíãèíà. Îñíîâíûå ñèìïòîìû: íà÷àëî áîëåçíè òàêîå æå, êàê è ïðè ôîëëèêóëÿðíîé àíãèíå. Íî ôîðìà èìååò áîëåå òÿæåëîå òå÷åíèå. Ïðè ëàêóíàðíîé àíãèíå ïðè ôàðèíãîñêîïèè íà ôîíå óâåëè÷åííûõ ãèïåðåìèðîâàííûõ ìèíäàëèí ñíà÷àëà â óñòüÿõ ëàêóí, à çàòåì íà ïîâåðõíîñòÿõ ìèíäàëèí ïîÿâëÿþòñÿ æåëòîâàòî-áåëûå íàëåòû. Çàáîëåâàíèå äëèòñÿ îêîëî íåäåëè.
Ôèáðèíîçíàÿ àíãèíà. Äðóãèå åå íàçâàíèÿ ïñåâäîäèôòåðèéíàÿ, ëîæíîïëåí÷àòàÿ, äèôòåðèéíàÿ àíãèíà. Íàçâàíèå ñâèäåòåëüñòâóåò î òîì, ÷òî, íåñìîòðÿ íà âíåøíþþ ñõîæåñòü, ýòî íå äèôòåðèéíûé ïðîöåññ.  ðÿäå ñëó÷àåâ ôèáðèíîçíàÿ àíãèíà îáðàçóåòñÿ èç ëîïíóâøèõ ôîëëèêóëîâ. Ôèáðèíîçíàÿ ïëåíêà ðàñïðîñòðàíÿåòñÿ ïî îáëàñòè íåêðîòèçàöèè ýïèòåëèÿ â óñòüÿõ ëàêóí, ñîåäèíÿåòñÿ ñ ñîñåäíèìè ó÷àñòêàìè, îáðàçóÿ ñëèâíîé íàëåò, êîòîðûé ìîæåò âûõîäèòü çà ïðåäåëû ìèíäàëèí. Èíîãäà ôèáðèíîçíàÿ ïëåíêà ðàçâèâàåòñÿ ñ ïåðâûõ ÷àñîâ çàáîëåâàíèÿ. Ïðè îáðàçîâàíèè ïëåíêè â ïåðâûå ÷àñû çàáîëåâàíèÿ îíî ñîïðîâîæäàåòñÿ âûñîêîé òåìïåðàòóðîé, îçíîáîì, âûðàæåííîé èíòîêñèêàöèåé.
Ôëåãìîíîçíàÿ àíãèíà âñòðå÷àåòñÿ ðåäêî. Çàáîëåâàíèå ñâÿçàíî ñ ãíîéíûì ðàñïëàâëåíèåì ó÷àñòêà ìèíäàëèíû, îáû÷íî áûâàåò îäíîñòîðîííåå ïîðàæåíèå. Îòìå÷àþòñÿ ðåçêèå áîëè ïðè ãëîòàíèè, ãíóñàâîñòü ãîëîñà, ñïàçì æåâàòåëüíûõ ìûøö.
Ïðè ôëåãìîíîçíîé àíãèíå ìèíäàëèíà ãèïåðåìèðîâàíà, óâåëè÷åíà, áîëåçíåííà ïðè ïàëüïàöèè. Ïåðèôåðè÷åñêèå ëèìôîóçëû îáû÷íî óâåëè÷åíû. Ñîçðåâøèé àáñöåññ ìîæåò ïðîðâàòüñÿ â ïîëîñòü ðòà èëè êëåò÷àòêó âîçëå ìèíäàëèíû.
Ïàðàòîíçèëëÿðíûé àáñöåññ îáû÷íî ëîêàëèçóåòñÿ êïåðåäè è êâåðõó îò ìèíäàëèíû. Ïîñëå åãî âñêðûòèÿ ñàìîïðîèçâîëüíî èëè â ðåçóëüòàòå îïåðàòèâíîãî âìåøàòåëüñòâà ñîñòîÿíèå áîëüíîãî óëó÷øàåòñÿ.
Ãåðïåòè÷åñêàÿ àíãèíà. Íàèáîëåå ÷àñòî ðåãèñòðèðóåòñÿ ó äåòåé ìëàäøåãî âîçðàñòà. Èíêóáàöèîííûé ïåðèîä äëèòñÿ îò äâóõ äíåé äî äâóõ íåäåëü. Îòìå÷àåòñÿ îñòðîå íà÷àëî çàáîëåâàíèÿ: ïîâûøåíèå òåìïåðàòóðû òåëà äî 40 °C, ïîÿâëÿþòñÿ áîëè ïðè ãëîòàíèè, ãîëîâíûå, ìûøå÷íûå áîëè â îáëàñòè æèâîòà, ðâîòà è æèäêèé ñòóë.
Ñî ñòîðîíû êðîâè îòìå÷àåòñÿ ëåéêîïåíèÿ.
Îñëîæíåíèåì ìîæåò áûòü ñåðîçíûé ìåíèíãèò. Ïðè îñìîòðå çåâà â ïåðâûå ÷àñû çàáîëåâàíèÿ îòìå÷àåòñÿ äèôôóçíàÿ ãèïåðåìèÿ ñëèçèñòîé îáîëî÷êè. Íà ìÿãêîì íåáå, ÿçûêå, íåáíûõ äóæêàõ, ðåæå íà ìèíäàëèíàõ è çàäíåé ñòåíêå ãëîòêè âèäíû íåáîëüøèå êðàñíîâàòûå ïóçûð÷àòûå ó÷àñòêè. ×åðåç 34 äíÿ îíè ðàññàñûâàþòñÿ, ñëèçèñòàÿ îáîëî÷êà ïðèõîäèò â íîðìó.
Íåêðîòè÷åñêàÿ àíãèíà. Ýòà àíãèíà âñòðå÷àåòñÿ êðàéíå ðåäêî. Ïîÿâëÿþòñÿ æàëîáû íà îùóùåíèå íåëîâêîñòè è èíîðîäíîãî òåëà ïðè ãëîòàíèè, ãíèëîñòíûé çàïàõ èçî ðòà, îáèëüíîå ñëþíîîòäåëåíèå ïðè íîðìàëüíîé òåìïåðàòóðå òåëà, ãëîòàíèå áåçáîëåçíåííîå. Ïðîäîëæèòåëüíîñòü çàáîëåâàíèÿ îò îäíîé äî òðåõ íåäåëü.
Ãðèáêîâàÿ àíãèíà. ×àñòî âñòðå÷àåòñÿ ó äåòåé ðàííåãî âîçðàñòà. ×àùå ðåãèñòðèðóåòñÿ îñåíüþ è çèìîé. Íà÷èíàåòñÿ îñòðî, òåìïåðàòóðà ïîäíèìàåòñÿ äî 37,5-38 °C, íî ÷àùå áûâàåò ñóáôåáðèëüíîé. Ïðè îñìîòðå âûÿâëÿþòñÿ óâåëè÷åíèå è íåáîëüøàÿ ãèïåðåìèÿ ìèíäàëèí, ÿðêî-áåëûå, ðûõëûå, òâîðîæíîãî âèäà íàëåòû, êîòîðûå ëåãêî ñíèìàþòñÿ. Íàëåòû èñ÷åçàþò íà 5-7-é äåíü.  ìàçêàõ îáíàðóæèâàþòñÿ ñêîïëåíèÿ äðîææåâûõ êëåòîê, ìèöåëèè ãðèáîâ ìîëî÷íèöû è áàêòåðèàëüíîé ôëîðû.
Ìîíîöèòàðíàÿ àíãèíà. Àíãèíà ïðè èíôåêöèîííîì ìîíîíóêëåîçå âîçíèêàåò ïîñëå óâåëè÷åíèÿ íåñêîëüêèõ ãðóïï ëèìôàòè÷åñêèõ óçëîâ, ñåëåçåíêè. Èçìåíåíèÿ â çåâå õàðàêòåðèçóþòñÿ êàðòèíîé, íàïîìèíàþùåé ëþáóþ èç àíãèí. Ê õàðàêòåðíûì ïðèçíàêàì îòíîñèòñÿ ïîÿâëåíèå â êðîâè áîëüíîãî áîëüøîãî êîëè÷åñòâà èçìåíåííûõ ìîíîöèòîâ.
Äèàãíîñòèêà
Äèàãíîñòèêà àíãèí ïðîâîäèòñÿ íà îñíîâàíèè êëèíè÷åñêèõ ñèìïòîìîâ, ôàðèíãîñêîïè÷åñêîãî îáñëåäîâàíèÿ, à òàêæå áàêòåðèîëîãè÷åñêîãî, áàêòåðèîñêîïè÷åñêîãî è ñåðîëîãè÷åñêîãî îáñëåäîâàíèé, îñîáåííî ïðè âòîðè÷íûõ èíôåêöèîííûõ àíãèíàõ. Èìåþò çíà÷åíèå èçìåíåíèÿ ñî ñòîðîíû îáùåãî àíàëèçà êðîâè.
Ëå÷åíèå
Ïðè àíãèíàõ ïðèìåíÿþòñÿ ùàäÿùèé ðåæèì ïèòàíèÿ, ìåñòíàÿ è îáùàÿ òåðàïèÿ, îáÿçàòåëüíûì ÿâëÿåòñÿ ñòðîãèé ïîñòåëüíûé ðåæèì â ïåðâûå äíè çàáîëåâàíèÿ, à çàòåì äîìàøíèé áåç ôèçè÷åñêèõ íàãðóçîê. Áîëüíîìó âûäåëÿþò îòäåëüíûå ïîñóäó è ïðåäìåòû óõîäà. Ïðè òÿæåëîì òå÷åíèè çàáîëåâàíèÿ ïîêàçàíà ãîñïèòàëèçàöèÿ. Íàçíà÷àåòñÿ ìîëî÷íî-ðàñòèòåëüíûé ñòîë, ïèùà äîëæíà áûòü íåðàçäðàæàþùåé, ìÿãêîé. Ìåñòíî íàçíà÷àþòñÿ òåïëûå ïîëîñêàíèÿ ðàñòâîðîì 3 %-íîé ïåðåêèñè âîäîðîäà, 0,1 %-íûì ðàñòâîðîì ïåðìàíãàíàòà êàëèÿ, ôóðàöèëëèíîì, íàñòîéêîé êàëåíäóëû, îòâàðîì ðîìàøêè, êàëåíäóëû, íàñòîåì øàëôåÿ.
Âûáîð àíòèáàêòåðèàëüíûõ ïðåïàðàòîâ çàâèñèò îò òÿæåñòè çàáîëåâàíèÿ è óãðîçû îñëîæíåíèé. Äëÿ ëå÷åíèÿ ïðèìåíÿþòñÿ ñóëüôàíèëàìèäíûå ïðåïàðàòû òèïà òðèìåòîïðèíà â âîçðàñòíûõ äîçàõ.
Ïðè ðàçëè÷íûõ ôîðìàõ áàêòåðèàëüíûõ àíãèí èñïîëüçóþòñÿ àíòèáèîòèêè ñ ó÷åòîì ÷óâñòâèòåëüíîñòè âîçáóäèòåëÿ ê àíòèáèîòèêàì.  ýêñòðåííûõ ñëó÷àÿõ íàçíà÷àþòñÿ àíòèáèîòèêè øèðîêîãî ñïåêòðà äåéñòâèÿ.
Óëó÷øåíèå îáû÷íî íàñòóïàåò ïðè ñíèæåíèè èíòîêñèêàöèè, óëó÷øåíèè îáùåãî ñîñòîÿíèÿ. Îäíàêî ëå÷åíèå àíòèáèîòèêàìè ïðîäîëæàåòñÿ åùå îò òðåõ äî ïÿòè ñóòîê. Íå ðåêîìåíäóåòñÿ íàçíà÷àòü ïðåïàðàòû òèïà íåîìèöèíà, ìîíîìèöèíà è äð. èç-çà îòîòîêñè÷åñêîãî äåéñòâèÿ.
Ó äåòåé âî âðåìÿ ãèïåðòåðìèè ìîæåò âîçíèêíóòü ñóäîðîæíûé ñèíäðîì. Íàçíà÷àþòñÿ æàðîïîíèæàþùèå ñðåäñòâà.
Ëå÷åíèå ïàðàòîíçèëëÿðíîãî àáñöåññà õèðóðãè÷åñêîå, ïðè ýòîì àíòèáàêòåðèàëüíàÿ òåðàïèÿ ïðîâîäèòñÿ ïî îáùåïðèíÿòîé ñõåìå.
Ïðè âèðóñíûõ àíãèíàõ íàçíà÷àåòñÿ èíòåðôåðîí, ñïðåé UPC-19, ïðîòèâîãðèïïîçíûé èììóíîãëîáóëèí.
Ïðè ñìåøàííûõ ôîðìàõ àíòèáàêòåðèàëüíûå ñðåäñòâà ñî÷åòàþòñÿ ñ ïðîòèâîâèðóñíûìè.
Источник