Злокачественная ангина при алейкии
Алиментарно-токсическая алейкия – это тяжелая пищевая интоксикация, вызываемая микотоксинами грибов рода Fusarium. Специфическим действием токсина является поражение лимфоидной ткани и костного мозга. Основными проявлениями заболевания служат некротическая ангина и геморрагический синдром. Диагностика заключается в обнаружении возбудителя при бактериологическом исследовании крови и тканей больного, не меньшая роль отводится тщательному сбору анамнеза, наличию характерных изменений миндалин и лейкопении в общеклиническом анализе крови. Лечение состоит из дезинтоксикационной, системной и местной антибактериальной терапии, может включать в себя переливание компонентов крови.
Общие сведения
Алиментарно-токсическая алейкия, известная также как септическая, алиментарно-геморрагическая ангина и острый алиментарный микотоксикоз, представляет собой тяжелое отравление, вызванное токсином грибков фузариум. Путь заражения – пищевой, чаще всего связан с употреблением в пищу продуктов из перезимовавшего зерна, содержащего споры грибка. Впервые патология была описана в 1932 году во время эпидемии в Казахстане; встречается по всему земному шару. Установлено, что наиболее подвержены заражению жители сельскохозяйственных районов, обычно рост числа заболевших наблюдается в период с апреля по июнь. Больной человек не заразен для окружающих.

Алиментарно-токсическая алейкия
Причины
Возбудители заболевания – грибки рода Fusarium, вырабатывающие токсин поин, который вызывает местные проявления в виде некроза и обладает тропностью к кроветворной и лимфоидной тканям. Источником инфекции являются зерновые культуры, служившие питательной средой для размножения и накопления поина при зимовке. К таким сельскохозяйственным растениям относятся просо, гречиха, пшеница, рожь, овёс и ячмень. Благоприятными условиями для произрастания грибка являются высокая влажность, наличие кислорода и тепло. В холодное время года грибки превращаются в споры и переживают зиму, а после наступления весны вновь начинают продуцировать поин.
Факторами риска возникновения вспышки болезни считаются тёплая зима и ранняя весна, а также высокая влажность и другие нарушения правил хранения злаков. Токсин не разрушается при термической обработке, брожении, способен сохранять свои свойства до пяти лет, особенно при диапазоне температуры хранения от ‒1°С до +5°С. Группами риска по заболеваемости считаются пациенты с иммуносупрессией (ВИЧ-инфекция, длительная терапия кортикостероидами, иммунодепрессантами), лица после спленэктомии, дети, сельскохозяйственные труженики, работники пищевой промышленности, сферы общественного питания.
Патогенез
После попадания поина на слизистые оболочки возникает местная реакция, связанная с некротическими изменениями тканей вследствие обширного воспаления. Через раневую поверхность токсин интенсивно всасывается в кровь, разносится по всему организму, проявляя тропность к миелоидной (красный косный мозг) и позднее – к лимфоидной ткани. Под воздействием поина возникают угнетение кроветворения, воспалительные изменения в тимусе, селезёнке, лимфоузлах, пейеровых бляшках и аппендиксе. Постепенно происходит снижение числа эритроцитов, моноцитов, гранулоцитов, тромбоцитов, предшественников Т-лимфоцитов, В-лимфоцитов и NK-клеток, а также макрофагов, дендритных клеток. Возникают геморрагические изменения в паренхиматозных органах, коже, развивается септическое состояние. Иммунитет после перенесенного заболевания стойкий, но его продолжительность не изучена.
Классификация
В клинике алиментарного микотоксикоза различают два варианта течения, находящиеся в прямой зависимости от количества съеденного зернового продукта, токсигенности штамма, концентрации токсина в пищевом продукте и иммунной компетентности организма заболевшего:
- Молниеносный. Характерно быстрое нарастание клинических проявлений и летальный исход в течение первых суток болезни вследствие развёрнутого ДВС-синдрома или сепсиса.
- Типичный. Продолжается около 3-4 недель, характеризуется постепенным нарастанием тяжести состояния и выраженной стадийностью. Включает токсическую, лейкопеническую и ангинозно-геморрагическую стадии.
Симптомы
Инкубационной период составляет от 2 до 6 недель, при употреблении большого количества продуктов из зараженного зерна (более 500 г) симптомы появляются уже через несколько дней. Первыми признаками отравления служат тошнота, рвота, жидкий водянистый стул, слабость, снижение работоспособности и усталость. Описанные проявления продолжаются около 3-х дней, сменяясь периодом лейкопении. Клинически это состояние обнаруживает себя нарастанием слабости, недомогания, сонливости (эта стадия обычно длится 2-3, реже 6-8 недель).
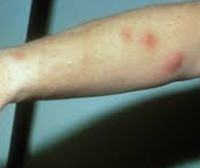
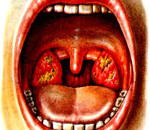
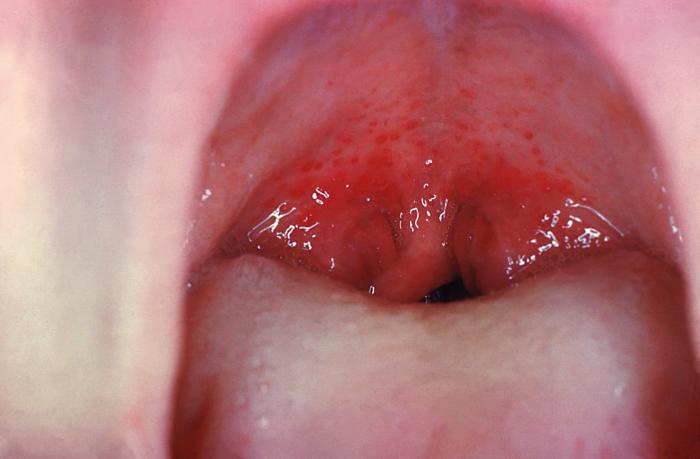
В дальнейшем с усугублением токсического влияния наступает ангинозно-геморрагическая стадия. Пациенты предъявляют жалобы на высокие подъемы температуры тела (более 39°С), потрясающие ознобы, отмечают появление точечных кровоизлияний (петехий) на теле, реже – экхимозов; десневых и носовых кровотечений. Одновременно возникают сильные боли при глотании, неприятный гнилостный запах изо рта, грязно-серые налеты на миндалинах, в ротовой полости, гортани и глотке. При прогрессировании заболевания образуются флегмоны и абсцессы кожи, клетчатки и внутренних органов.
Осложнения
Осложнения обычно манифестируют при молниеносном течении пищевого микотоксикоза или в ангинозно-геморрагическом периоде типичного варианта заболевания. Наиболее распространенными из них являются пневмония, бронхиты, абсцессы лёгкого, флегмоны мягких тканей и остеомиелит. В условиях нарастающей иммунодепрессии данные состоянии могут приводить к сепсису. В некоторых случаях наблюдается появление некротических изменений дистальных отделов конечностей. Дефицит свертывающей системы крови, поражение паренхиматозных органов (почки, печень, селезёнка) приводят к развертыванию ДВС-синдрома с характерной клиникой массивных некупируемых кровотечений.
Диагностика
При подозрении на алейкию алиментарно-токсического генеза обязательна консультация инфекциониста, оториноларинголога, пульмонолога; после появления гнойников кожи и внутренних органов – хирурга. С целью идентификации возбудителя, оценки характера и выраженности изменений выполняются лабораторные и инструментальные обследования:
- Клинико-биохимические исследования крови. В общем анализе крови наблюдается выраженные лейкопения, тромбоцитопения, анемия, ускорение СОЭ. Биохимические показатели отражают повышение активности АСТ, АЛТ, креатинина, мочевины.
- Выявление инфекционных агентов. Выделить грибка из тканей и крови человека — трудоемкий и дорогостоящий процесс. Баканализ производится путём посева материала на питательные среды. Обнаружение токсина в зерне осуществляется с помощью биологической пробы (кормление лабораторных голубей подозрительным зерном, кожная проба на кроликах), хроматографии зёрен.
- Эндоскопия ЛОР-органов. При осмотре глотки ‒ фарингоскопии ‒ обнаруживаются признаки катаральной, некротической либо гангренозной ангины. Типичны налеты грязно-серого или бурого цвета, переходящие с миндалин на слизистую гортани, глотки, ротовой полости; кровоточивость слизистой носа и горла, образование некрозов.
При появлении признаков пневмонии выполняется рентгенография грудной клетки; с целью дифференциального диагноза используется УЗИ органов брюшной полости, малого таза, забрюшинного пространства, лимфатических узлов. Дифференциальную диагностику проводят с дифтерией, сепсисом, системными микозами, агранулоцитозом, ангиной Симановского-Плаута-Венсана, отравлениями тяжёлыми металлами, радиоактивными веществами.
Лечение алиментарно-токсической алейкии
Терапевтические мероприятия начинаются с изъятия из пищи отравленных продуктов, промывания желудка и сифонной клизмы (либо приёма слабительного). Рекомендуется исключить из рациона алкоголь, приправы, жирное, жареное, злаковые продукты, придерживаться частого дробного питания, подавать пищу комнатной температуры (во избежание дополнительной травматизации слизистых оболочек). Необходимо следить за питьевым режимом, при этом предпочтительнее употреблять воду либо некислые соки. После каждого приема еды рекомендуется полоскание полости рта антисептическими растворами (хлоргексидин, фурацилин, календула, шалфей, ромашка).
Лечение алиментарно-токсической алейкии обычно стационарное, включает в себя дезинтоксикационную терапию (глюкозо-солевые растворы) и прием антибиотиков широкого спектра действия (пенициллины, цефалоспорины). При длительном течении патологии может возникать необходимость замещения потерь компонентов крови: проводится переливание эритроцитарной, тромбоцитарной массы, лейкоцитного концентрата. Имеются данные о позитивном влиянии колониестимулирующего фактора на течение, тяжесть и исход заболевания. На время лечения рекомендуется снижать дозы иммуносупрессивных препаратов или отменять их при наличии такой возможности. При появлении локализованных или разлитых гнойных процессов проводится их вскрытие и дренирование, применение местных антибактериальных средств (мази, суспензии).
Прогноз и профилактика
При неосложненном течении заболевание длится приблизительно 3-4 недели. При своевременном обращении за медицинской помощью, изъятии из употребления зараженных продуктов проявления микотоксикоза склонны к самостоятельному исчезновению. При появлении геморрагического синдрома и некротических изменений миндалин доля летальных исходов составляет 50-80%. Однако для возникновения угрожающих жизни состояний необходимо около двух-трех месяцев постоянного употребления в пищу зараженного злакового продукта, даже на фоне явного недомогания. Своевременная госпитализация и тщательное эпидемиологическое расследование снижает риск смерти и осложнений.
Специфической профилактики (вакцины) на данном этапе развития медицины не разработано. Для предотвращения заражения органами санитарного надзора проводятся периодические проверки зерна, разъяснительная работа с населением. Запрещена продажа и покупка перезимовавшего зерна для пищевых нужд людей и животных (разрешена сдача на спиртзаводы). На территории, где были зафиксированы спорадические случаи токсической алейкии, зерновые продукты, сырье из них подлежат утилизации; население должно быть обследовано на предмет лейкопении.
Источник
Причины возникновения и течение болезни. Возникновение алиментарно-токсической алейкии обусловлено употреблением в пищу злаков, которые перезимовали в поле.
Клиническая картина. Заболевание может быть острым, практически молниеносным, и приводит к летальному исходу всего за сутки. Но в основном длительность заболевания составляет 3-4 недели. Все зависит от дозы токсина, который попал в человеческий организм.
Клиническое течение имеет три стадии. Первая стадия может наступить практически сразу после того как зараженные продукты были съедены, или спустя несколько часов. Основными её характеристиками являются: слабость, общее недомогание, потливость, рвота и диспептические (пищеварительные) расстройства. Слизистая оболочка глотки и ротовой полости раздражены. Все эти явления могут прекратиться в течение 2-3 дней.
Если продолжается употребление в пищу недоброкачественных злаков, то заболевание перейдет во 2-ю – лейкопеническую стадию. Ее продолжительность составляет 2-3 недели. В это время появляются такие изменения в крови, как прогрессирующая лейкопения (уменьшение числа лейкоцитов в периферической крови), гранулоцитопения (снижение числа гранулоцитов – разновидности лейкоцитов), снижение количества тромбоцитов, нарастание проявлений анемии.
В случае если лечение не проводится, а потребление зараженных злаков продолжается, то заболевание переходит в разряд тяжелых и наступает третья – ангинозно-геморрогическая стадия. При этом отмечается прогрессирующая слабость и высокая температура тела. Петихальные (точечные кровоизлияния) высыпания, имеющие ярко-красный цвет, появляются на кожных покровах нижних конечностей и туловища, а на лице, груди и верхних конечностях — геморрагии (кровоизлияния). В одно время с появлением высыпаний появляется боль в глотке.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Возможно, что происходящие в глотке изменения будут катаральными, но в большинстве случаев ангина носит гангренозный или некротический характер. С миндалин налеты, имеющие грязно-бурый цвет, могут перейти на язычок, дужки, заднюю стенку глотки и даже спуститься в гортань. В некротический процесс оказываются, вовлечены и подлежащие ткани. У пациентов изо рта исходит неприятный запах. Отмечаются кровотечения из ушей и носа, а так же глотки, матки и кишечника. При заболевании увеличение лимфатических узлов не наблюдается, нарастают нарушения гемопоэза (процесс кроветворения).
Диагностика. Постановка диагноза, учитывая характерную для данного заболевания клиническую картину и анамнез, трудностей не вызывает.
Лечение. При лечении проводится активная детоксикация организма и заместительная терапия. Для борьбы с инородной флорой назначаются специальные препараты.
Прогноз. Если заболевание находится в 1-ой или 2-ой стадии, то прогноз вполне благоприятный. При наступлении 3-ей стадии состояние больного характеризуется как крайне тяжелое, а летальный исход достигает 50-80% случаев.
Источник
Воспалительные
заболевания глотки при поражениях
кроветворной системы возникают чаще
не изолированно, а вместе со стоматитом
и поражениями тех органов, в которых
имеется тесный контакт слизистой
оболочки с возбудителями инфекции.
Основным отличием таких поражений
глотки от обычных ангин и фарингитов
является лейкопения и связанная с этим
наклонность к развитию некрозов и
изъязвлений вначале в зонах скопления
лимфоидной ткани (миндалины), а затем и
в окружающей слизистой оболочке с
распространением на подслизистую ткань
и даже на мышцы. Этому всегда сопутствует
тяжелая септическая инфекция, возникающая
вследствие недостаточности лейкоцитов
и связанной с этим пониженной
сопротивляемости организма. Если
изменения крови выражаются в резком
уменьшении и даже в исчезновении из
периферической крови только гранулоцитов
(нейтрофилов, эозинофилов и др.),— такое
состояние называется агранулоцитозом,
а сопутствующая ангина — агранулоцитарной.
Если же резкое уменьшение и даже
исчезновение из периферической крови
касается всех форм лейкоцитов, то такое
состояние именуется алейкией, а
сопутствующая ангина — алейкической.
К
таким состояниям обычно присоединяется
уменьшение в крови эритроцитов и
тромбоцитов, что проявляется прогрессирующей
анемией; вследствие понижения
свертываемости крови и изменений
проницаемости капилляров возникает
наклонность к геморрагиям. Присоединение
некротической и язвенной ангины,
фарингита, стоматита, некротических
поражений кишечника и др. в свою очередь
ослабляет организм в борьбе с инфекцией,
чему способствуют как внутритканевые
кровотечения (петехии, кровоподтеки),
так и наружные (из носа, десен и язв
глотки).
Другой
причиной поражений, очень сходных с
описанными (угнетение кроветворения,
ангины, фарингиты, стоматиты, поражения
кишечника), является ионизирующая
радиация, вызывающая лучевую болезнь.
Эта болезнь за последнее время приобретает
не только теоретический, но и большой
практический интерес, в частности для
врача-оториноларинголога, в связи с
возрастающим применением в технике и
медицине радиоактивных изотопов.
Воспалительные процессы лимфоидного
аппарата глотки — частое явление
уже во II (латентном) периоде острой
и в I периоде хронической лучевой
болезни, когда уже проявляется лейкопения.
В начале, при умеренных расстройствах
кроветворения, ангины могут не отличаться
от обычных и провоцироваться такими
воздействиями, как охлаждение, утомление,
травма и проч. Прогрессирование же
расстройства кроветворения, снижение
реактивности и иммунитета в последующих
стадиях лучевой болезни ведут не только
к учащению, но и отягчению ангин,
перерастающих в некрозы и изъязвления
глотки.
Диагностическое
значение имеет бурное начало ангин,
возникающих на фоне лейкопении и
агранулоцитоза. Характерна высокая
температура (38—40°), сильные боли в горле,
препятствующие глотанию. Налеты на
миндалинах грязно-сероватого цвета,
сходные с дифтерическими или
фузоспирохетозными. Однако, в отличие
от поражений при дифтерии и фузоспирохетозе,
они проявляются в форме нескольких
очагов одновременно. Тяжелое состояние,
сухость и серовато-желтоватый оттенок
кожи, особенно на лице, септическая
температура, ломота в конечностях —
все это делает общую картину болезни
сходной с тяжелым оральным и тонзиллярным
сепсисом. К этому следует добавить
заметную наклонность к геморрагиям в
виде внутрикожных кровоизлияний и
кровоподтеков, возникающих даже при
незначительном сдавливании кожи. Так,
наложение резинового жгута на плечо
при внутривенных вливаниях оставляет
точечные внутрикожные кровоизлияния
(симптом Румпель — Лееде —
Кончаловского). На месте уколов возникают
кровоподтеки.
С
запущенной дифтерией картина
агранулоцитарной и алейкической ангины
сходна лишь в начальной стадии, когда
имеются серовато-грязные налеты на
миндалинах. В дальнейшем по отпадении
этих налетов картина изъязвлений уже
выходит за рамки самых тяжелых форм
дифтерии зева. Заслуживает упоминания
и то, что при язвенных поражениях глотки
на почве агранулоцитоза и алейкии не
бывает резкого припухания регионарных
лимфатических узлов, что наблюдается
при дифтерии, при вульгарных и
фузоспирохетозных ангинах. Инфильтраты
вокруг язв, свойственные инфекционным
гранулемам (туберкулез, сифилис,
склерома), при агранулоцитарных и
алейкических процессах также не
наблюдаются.
Для
выяснения причин заболевания ценные
данные может дать анамнез, в котором
должны быть уяснены сведения об условиях
быта, труда, питания, интоксикациях
(медикаментозных, производственных,
алиментарных), о возможном контакте с
источниками ионизирующего излучения
(рентгеновского или связанного с
радиоактивными изотопами). Лишь при
отсутствии каких-либо указаний на
причины агранулоцитоза и алейкии, после
тщательного обследования всех относящихся
сюда обстоятельств, заболевание
агранулоцитарной или алейкической
ангиной может считаться спонтанным,
что представляет относительную редкость.
Диагноз
устанавливают на основании лейкопении,
сочетающейся в начальных стадиях с
агранулоцитозом, а в далеко зашедших
стадиях на основании алейкии. Эти данные
имеют и дифференциально-диагностическое
значение, поскольку ни при дифтерии, ни
при фузоспирохетозной язвенно-пленчатой
ангине не наблюдается резко выраженной
лейкопении и агранулоцитоза. Следует
иметь в виду, что длительные приемы
сульфаниламидных препаратов ведут к
лейкопении, которая может доходить до
3000 лейкоцитов в 1 мм крови, а иногда
даже и менее. Однако, если агранулоцитоза
при этом нет, то такая картина должна
рассматриваться лишь как временное
реактивное снижение лейкопоэза, а не
как стойкое заболевание кроветворной
системы. Если на этом фоне и возникает
ангина, то она должна расцениваться как
обычная, а не как агранулоцитарная или
алейкическая, что подтверждается ее
благоприятным течением. В этом случае
необходимо отменить препараты
сульфаниламидной группы с заменой их
в случае необходимости антибиотиками.
При
оценке результатов исследования крови
у больного следует исходить из результатов
повторных анализов; снижение числа
лейкоцитов в 1 мм до 3000 (и ниже) при
относительном повышении содержания
лимфоцитов (агранулоцитов) вдвое и втрое
против нормы (т. е. до 70—90%) позволяет
говорить об агранулоцитозе и связывать
с этим поражения глотки.
При
дифференциальной диагностике важно
иметь в виду, что фузоспирохетозный
симбиоз, как и дифтерийная палочка,
может присоединяться и к агранулоцитарной
и к алейкической ангине. Поэтому
бактериоскопию на фузоспирохетоз и
посев на дифтерию следует производить
и при лейкопении с агранулоцитозом,
когда вид поражений глотки и клиническое
течение побуждают предполагать наличие
фузоспирохетозной или дифтерийной
инфекции. Положительный результат этих
исследований служит основанием для
дополнительных лечебных мер, проводимых
при этих заболеваниях.
Лечение
агранулоцитарных и алейкических ангин,
фарингитов и стоматитов включает в себя
все общие мероприятия, показанные при
заболеваниях кроветворной системы, с
добавлением ряда местных мероприятий,
направленных на борьбу с инфекцией и
дисфагией.
Из
общих мероприятий в соответствии с
современным опытом лечения лучевой
болезни в ее алейкической стадии
проводится в первую очередь замещение
и пополнение крови больного. Для этого
применяют многократные повторные
трансфузии ее, а также раздельные
вливания эритроцитарной и лейкоцитарной
массы. Вводят витамины: препараты
аскорбиновой и никотиновой кислот,
витамина B12,
фолиевой кислоты. Из синтетических
препаратов для стимуляции кроветворения
с успехом применяют пентоксил (по
0,2—0,3 г 2—3 раза в день) и тезан. Из
антибиотиков для подавления инфекции
назначают пенициллин в значительных
дозах (600 000 ЕД в сутки), стрептомицин
(по 500 000 ЕД в сутки) и другие, в
зависимости от чувствительности к ним,
микрофлоры, высеваемой из очагов в
глотке. Целесообразно сочетание
пентоксила с пенициллином.
Назначаются
стероидные гормоны, полноценная щадящая
диета.
Из
местных мероприятий целесообразны
ирригации и полоскания полости рта
слабо дезинфицирующими и нераздражающими
растворами, о чем говорилось в разделе
о лечении фузоспирохетозных ангин. Язвы
обрабатывают перекисью водорода,
припудривают порошком синтомицина в
смеси с сульфаниламидами. Боли при
глотании служат основанием для применения
анальгетиков, а местно применяют
пульверизацию глотки 2% раствором
дикаина.
Исход
заболевания при далеко зашедших
процессах, когда в 1 мм крови
обнаруживается 500 лейкоцитов, даже при
использовании всех методов лечения
неблагоприятен. Прогноз серьезен и при
содержании в крови 1000—2000 лейкоцитов
в 1 мм из-за склонности агранулоцитоза
и алейкии прогрессировать после
кажущегося улучшения. Наиболее
благоприятный прогноз дает
алиментарно-токсическая алейкия, ранее
называвшаяся септической ангиной.
Причина этого кроется, по-видимому, в
том, что она одна из различных по этиологии
форм агранулоцитоза и алейкических
состояний имеет возбудителя, токсин
которого обладает избирательностью
действия.
Соседние файлы в предмете Оториноларингология
- #
- #
- #
Источник