Увеличение селезенки при ангине
Селезенка при ангине, как правило, не увеличена. Однако при тщательном обследовании у некоторой части больных можно выявить кратковременное ее увеличение. В этих случаях селезенка выявляется на высоте вдоха у края реберной дуги при положении больного на правом боку. Следует отметить, что эти изменения отмечаются в основном при тяжелой ангине и выявляются лишь в период наиболее высокой температуры тела и интоксикации — на 2 — 3-й дни болезни. Они сохраняются в течение 1 — 2 сут.
Если же увеличение размеров селезенки является значительным и стойким (более 2—3 сут), больного надо обследовать в плане исключения тех заболеваний, для которых, наряду с другими симптомами, характерны тонзиллит и увеличение селезенки (инфекционный мононуклеоз, тифо-паратифозные заболевания, болезни крови и др.).
Поражение почек при ангине бывает довольно часто. Хотя у больных данным заболеванием практически не встречаются дизурические явления, боли в пояснице, а также экстраренальные симптомы, в 70 % случаев выявляются те или иные изменения в моче — олигурия, никтурия, умеренная протеинурия, лейкоцитурия, микрогематурия, цилиндрурия. Все эти изменения в определенной мере характерны для гломерулонефрита.
Однако зависимость мочевого синдрома (частота, выраженность его, продолжительность) от тяжести заболевания, а также довольно быстрое его исчезновение в периоде реконвалесценции позволяют считать, что он развивается вследствие воздействия на почки инфекционно-токсических факторов. Следовательно, наблюдаемый в острой стадии ангины мочевой синдром является не осложнением, а одним из проявлений данного инфекционного заболевания.

Выраженных изменений в кишечнике при ангине не бывает. Вместе с тем в острой стадии заболевания у большинства больных наблюдается кратковременная (в течение 1 — 3 дней) задержка стула, что, вероятно, связано с нарушением моторной функции толстой кишки, обусловленным воздействием микробных токсинов.
Особо следует отметить, что у больных ангиной может развиться острый аппендицит (по нашим данным, он встречается в 1. % случаев). Весьма вероятна его стрептококковая этиология за счет гематогенных заносов возбудителей ангины из ротоглотки. В связи с этим больные ангиной, у которых возникают боли в животе, нуждаются в срочном осмотре врача для своевременного выяснения причины появившихся беспокойств, и в первую очередь — для исключения или подтверждения диагноза острого аппендицита.
При исследовании крови в острый период ангины наблюдаются нейтрофильный лейкоцитоз (до 9—15 • 109/л), относительная лимфопения, моноцитоз и повышенная СОЭ. Тенденция к нормализации гемограммы и СОЭ появляется в периоде выздоровления только на 5 — 7-е сутки нормальной температуры тела. Однако у большинства реконвалесцентов СОЭ остается повышенной и в более поздний период. При возникновении осложнений она повышается еще больше.
В острой стадии ангины, как правило, в крови появляются С-реактивный белок (С-РБ), высокие показатели сиаловых кислот (СК) и понижение III фракции свертывания крови.
С-реактивный белок является своеобразным белком, появляющимся в сыворотке крови и воспалительных экссудатах при возникновении в организме воспалительных и некротических процессов.
Сиаловые кислоты представляют собой продукты нейраминовой кислоты — составного компонента клеток и тканей, в том числе соединительной ткани, человеческого организма. Содержание сиаловых кислот в крови здоровых людей не превышает 180 ед. При ангине оно превосходит 230 (236±6,1) ед. [Бочоришвили В. Г., 1971; Бондаренко И. И., 1975].
III фракция свертывания крови состоит из форменных элементов — лейкоцитов, эритроцитов, которые высвобождаются из сгустка в процессе свертывания крови. После свертывания цельной крови происходят ретракция сгустка и расплавление нитей фибрина ферментами фибринолиза. Высвобождающиеся в результате этих процессов форменные элементы крови выпадают в осадок. Таким образом, при свертывании крови образуется 3 ее компонента — сгусток, сыворотка и осадок форменных элементов (III фракция).
Если свертывание крови проводить в градуированной центрифужной пробирке и после образования сгустка поднять его вверх с помощью проволочной спирали, заранее помещенной в пробирку, то можно определить объем III фракции свертывания крови в мм. У здоровых людей из 5 мл венозной крови образуется от 0,5 до 1,1 (0,71 ±0,02) мм3 осадка форменных элементов. При ангине количество III фракции свертывания крови, как правило, уменьшено [Богоришвили В. Г., Ляшенко Ю. И., 1966; Старшов П. Д., Скляр Г. И., 1966; Бондаренко И. И., 1976].
Изменение показателей С-РБ, СК и III ФСК обусловлено воспалительными и деструктивными процессами в организме и в известной степени отражает их тяжесть. Важно отметить, что они дают отклонения от средней нормы при таких метатонзиллярных заболеваниях, как миокардит и особенно ревматизм. Как показывает практика, определение их имеет значение не столько для диагностики ангины и оценки тяжести болезни, сколько для контроля за ходом полного выздоровления и раннего распознавания названных метатонзиллярных заболеваний.
У некоторых людей (преимущественно у подвергнутых тонзиллэктомии) при ангине поражаются не небные миндалины, а лимфоидная ткань глотки, надгортанника, гортани или язычной миндалины.
— Читать далее «Ангина боковых валиков. Ангина ротоглотки.»
Оглавление темы «Классификация ангины. Течение ангины.»:
1. Классификация ангин. Виды ангин.
2. Легкая форма ангины. Среднетяжелая и тяжелая формы ангины.
3. Первичная ангина. Повторная ангина.
4. Клиника ангины. Симптоматика ангины.
5. Лимфаденит при ангине. Поражение сердца и печени при ангине.
6. Селезенка при ангине. Поражение почек и кишечника при ангине.
7. Ангина боковых валиков. Ангина ротоглотки.
8. Течение ангины. Стадии ангины.
9. Клиника этапа разгара ангины. Период реконвалесценции при ангине.
10. Период поздней реконвалесценции при ангине. Клинический пример ангины.
Источник
Проявления инфекционного мононуклеоза могут быть похожи на обычное ОРЗ. Поэтому мононуклеоз часто остается нераспознанным, и родители начинают бить тревогу лишь тогда, когда сталкиваются с последствиями болезни. Что нужно сделать для своевременной диагностики заболевания?
Самая высокая заболеваемость мононуклеозом отмечается среди детей 3-9 лет, но чаще всего болезнь у них протекает в легких формах, которые наиболее сложны для диагностики и часто остаются нераспознанными. Основная опасность этой инфекции в том, что после перенесенного заболевания у ребенка длительно сохраняются нарушения в иммунной системе, и он становится восприимчивым к самым разнообразным микроорганизмам — бактериям, вирусам, грибам, которые могут стать причиной многочисленных инфекционных осложнений.
Инфекционный мононуклеоз — это вирусная инфекция, для которой характерны поражение лимфатических узлов, печени и селезенки, ангина и повышение температуры.
Дети первого года жизни, как правило, не болеют: они защищены антителами, полученными от матери во время внутриутробного периода развития (при условии, что мать в свое время перенесла эту инфекцию).
Возбудитель заболевания
Вызывает заболевание вирус Эпштейна-Барр, являющийся близким «родственником» вируса герпеса. Свое название этот вирус получил в честь двух канадских исследователей, которые открыли его в 1964 г. Вирус распространен во всем мире, и его можно обнаружить у большей части взрослого населения планеты. Подобно вирусу простого герпеса, однажды проникнув в организм, вирус Эпштейна-Барр навсегда остается в нем. Заболеваемость отмечается круглый год, подъемы ее случаются весной и осенью.
Вирус мало устойчив к внешним воздействиям и быстро погибает вне организма человека. Заразность его не очень велика, поэтому инфекционный мононуклеоз никогда не протекает в виде эпидемий — отмечаются только отдельные (спорадические) случаи или небольшие локальные вспышки. Передается вирус воздушно-капельным путем, но для заражения требуется длительный контакт с больным. Еще вирусные частицы можно обнаружить в слюне больного или вирусоносителя, и вторым путем передачи возбудителя может быть контактный: болезнь передается через игрушки или другие предметы, на которые попала инфицированная слюна.
После заражения вирус проникает в слизистую оболочку верхних дыхательных путей, размножается там, проникает в миндалины и лимфатические узлы. Он поражает практически все лимфоузлы, печень, селезенку. Взамен В-лимфоцитов, зараженных и поврежденных вирусом, организм начинает вырабатывать новые клетки, получившие название «атипичные мононуклеары». Они отсутствуют у здоровых людей, а их название определило современное название болезни — «мононуклеоз».
Симптомы
Первые признаки заболевания можно обнаружить через неделю-две после заражения. Иногда инкубационный период более длительный (может увеличиваться до 1-1,5 месяцев).
Заболевание начинается остро, с быстрым подъемом температуры до высоких цифр (38-39°С). У больного увеличиваются все лимфатические узлы, особенно заднешейные, затылочные и подчелюстные. Их увеличение заметно на глаз, при надавливании они безболезненны.
Практически всегда при инфекционном мононуклеозе поражается носоглотка и миндалины. У больных отмечается заложенность носа и затруднение носового дыхания, осиплость голоса. Дети часто храпят во сне. Небные миндалины (гланды) увеличены и воспалены, часто на них появляются налеты (сплошные или в виде отдельных островков), которые могут быть похожими на налеты при дифтерии. Их появление обычно сопровождается еще большим (до 39-39,5°С) повышением температуры и ухудшением самочувствия. Несмотря на воспалительные изменения, боли в горле у больных, как правило, нет (или она незначительна), выделения из носа тоже отсутствуют.
У всех больных обнаруживается увеличение печени и селезенки. Иногда появляется желтуха. Но тяжелых гепатитов при инфекционном мононуклеозе не бывает. Увеличение печени может сохраняться длительно, ее размеры обычно нормализуются только через 1-2 месяца от начала заболевания.
В разгар заболевания только у некоторых больных появляются высыпания на коже. Но сыпь возникает практически всегда в том случае, если больного лечили ампициллином — широко распространенным антибиотиком. Эта сыпь пятнистая, ярко-красная, очень похожая на аллергическую, держится 6-14 дней и проходит самостоятельно без какого-либо лечения. Ее появление не означает, что у больного аллергия на ампициллин и другие пенициллиновые антибиотики. Просто вирус Эпштейна-Барр непонятным образом «извращает» реакцию организма на их введение.
Течение инфекционного мононуклеоза обычно заканчивается за 2-4 недели, но иногда может затянуться до полутора месяцев.
В-лимфоциты, которые поражает вирус Эпштейна-Барр, — это одни из главных клеток иммунной системы. Поэтому заболевание сопровождается ослаблением иммунитета и повышенной восприимчивостью ребенка к другим инфекциям. Эти инфекции вызываются уже не вирусами, а, как правило, бактериями и расцениваются как осложнения инфекционного мононуклеоза. Например, каждый десятый ребенок после ангины, вызванной самим вирусом, переносит еще одну ангину, вызванную стрептококком. Также возможны гнойные отиты (воспаления среднего уха), бронхиты и воспаление легких.
Диагностика
Симптомы инфекционного мононуклеоза достаточно характерны — увеличение лимфоузлов, ангина, увеличение печени и селезенки, повышение температуры. Но не всегда каждый из этих признаков достаточно выражен, поэтому правильно поставить диагноз может только врач. В обязательном порядке назначается лабораторное исследование: диагноз выставляют в случае обнаружения в общем анализе крови характерных для инфекционного мононуклеоза клеток — атипичных мононуклеаров. Чем больше их количество, тем тяжелее протекает заболевание. Кроме того, современные лабораторные методы позволяют обнаружить в крови и сам вирус (точнее, его генетический материал), с этой целью широко используется ПЦР — полимеразная цепная реакция.
Всех больных инфекционным мононуклеозом обследуют на ВИЧ-инфекцию (дело в том, что ее ранние стадии тоже могут сопровождаться мононуклеозо-подобными симптомами). Консультация врача нужна и для того, чтобы исключить другие грозные болезни — злокачественные заболевания крови и дифтерию. Отличить инфекционный мононуклеоз от дифтерии или обычной ангины помогает бактериологическое исследование (больным делают мазок с небных миндалин, а затем посев на дифтерийную палочку и стрептококки, если эти бактерии не обнаружены — вероятность диагноза «инфекционный мононуклеоз» значительно возрастает).
Опасный вирус
Помимо инфекционного мононуклеоза, вирус Эпштейна-Барр считают виновником еще ряда более серьезных недугов: рассеянного склероза — хронического заболевания, при котором вследствие нарушений работы иммунной системы повреждаются нервные волокна, что ведет к постепенной утрате различных функций нервной системы (нарушениям зрения, потере координации, двигательным расстройствам и т.д.); онкологических заболеваний системы кроветворения; синдрома хронической усталости, который имеет разные причины и характеризуется повышенной утомляемостью, постоянным чувством сильной усталости, болями в мышцах, сонливостью и депрессией, которые длятся месяцами, а иногда и годами.
Лечение
До настоящего времени нет доступного и эффективного лекарства, которое могло бы быстро уничтожить вирус в организме. Поэтому лечение направлено в первую очередь на облегчение симптомов заболевания и предупреждение развития осложнений. Больных с легкими формами лечат на дому. Детей госпитализируют в инфекционный стационар только при тяжелых формах инфекции, выраженном увеличении печени и селезенки, появлении желтухи, а также в случае необходимости подтверждения диагноза и исключения других заболеваний.
Очень важен постельный режим в остром периоде заболевания (в среднем от 1 до 3 недель): есть вероятность травмирования увеличенной селезенки и даже ее разрывов. По этой же причине детям ограничивают физическую нагрузку в течение полугода после перенесенного заболевания.
Для снижения температуры при инфекционном мононуклеозе используют парацетамол или препараты на его основе. Аспирин категорически не рекомендуется, поскольку его применение, особенно при этом заболевании, может спровоцировать развитие синдрома Рея (тяжелого поражения печени и головного мозга). Для облегчения носового дыхания назначают сосудосуживающие капли в нос, для профилактики бактериальной ангины и фарингита — полоскание зева и глотки растворами антисептиков (раствором фурациллина, настойками календулы, ромашки или шалфея). Для уменьшения интоксикации необходимо обильное теплое питье.
В некоторых случаях (тяжелое течение заболевания, значительное увеличение селезенки и лимфатических узлов) приходится назначать кортикостероидные гормоны (преднизолон), которые оказывают противовоспалительное действие.
Как бы тяжело ни протекало заболевание, оно заканчивается выздоровлением. Но нарушения в иммунной системе могут сохраняться достаточно продолжительное время (до 6 месяцев). В течение этого времени ребенок имеет повышенную восприимчивость к различным инфекциям, поэтому необходимо ограничивать его контакты с другими людьми. Организм еще долго восстанавливается после болезни: ребенок быстро утомляется, капризничает, жалуется на плохой аппетит еще несколько месяцев после выздоровления. На это время нежелательно планировать дальние поездки, в том числе и «на оздоровление», при необходимости выполнения плановых прививок их переносят на более поздний срок.
Перенесенное заболевание оставляет после себя стойкий иммунитет: несмотря на то, что вирус навсегда сохраняется в организме, рецидивов инфекционного мононуклеоза практически не бывает. Повторные заражения тем более невозможны.
Вирус Эпштейна-Барр имеет онкогенную активность (может вызывать онкологические заболевания крови), поэтому детей, у которых после клинического выздоровления длительно не восстанавливается нормальный состав клеток крови, обязательно направляют на консультацию к врачу-гематологу, у которого они в последующем длительно могут находиться на диспансерном учете.
Профилактика инфекционного мононуклеоза сводится к ограничению контактов с больными. Поскольку вирус малозаразен, то при появлении случая заболевания в организованном детском коллективе (в яслях, детском саду) никаких карантинных мероприятий не проводится — достаточно обычной влажной уборки. Детей, которые были в контакте с заболевшим, наблюдают 20 дней. Это максимальный инкубационный период заболевания, и если дети не заболели в течение этого времени — значит, заражения не было.
Специфической профилактики инфекционного мононуклеоза (например, прививок) до настоящего времени нет.
Источник
Гнойная ангина, или, гнойный тонзиллит (воспаление небных миндалин гнойного характера) – это воспалительный процесс, вызванный гноеродными микроорганизмами, чаще всего стрептококками или стафилококками, который локализуется в глотке в области небных миндалин.
Организм, защищая себя, например, от пневмонии или бронхита, «подставляет» небные миндалины, локализуя патологический процесс на маленьком участке.
Состоят миндалины из соединительной ткани, в которой располагаются иммунные клетки, преимущественно лейкоциты, которые способны уничтожать микробов. Вот почему довольно часто происходит нагноение миндалин при простуде (ангине).
Симптомы заболевания
Основными разновидностями гнойного тонзиллита являются лакунарная и фолликулярная ангина, а также флегмонозная ангина, или интратонзиллярный абсцесс, который чаще всего следует относить все же к осложнению первых двух вариантов заболевания.

Гнойная фолликулярная ангина
Заболевание начинается с повышения температуры тела до 38 – 39 градусов. Кроме того, появляются следующие симптомы:
- сильная боль в горле,
- особенно при глотании,
- которая может отдавать в ухо,
- головная боль,
- боль в пояснице,
- озноб,
- общая слабость,
- повышенная утомляемость,
- увеличение и болезненность шейных лимфатических узлов.
У детей ангина гнойная также может сопровождаться увеличением селезенки, рвотой, поносом, нарушением сознания и явлениями менингизма (раздражения мозговых оболочек).
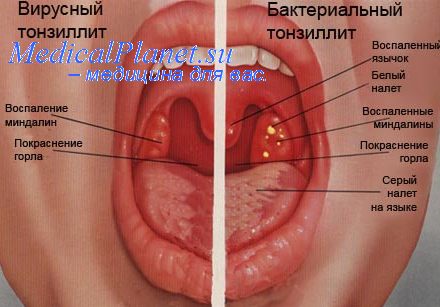
При местном осмотре отмечается покраснение мягкого неба, миндалин, на поверхности которых виднеются многочисленные округлые, несколько возвышающиеся над поверхностью беловато-желтоватые точки. Длительность заболевания составляет 5 – 7 суток.
Гнойная лакунарная ангина
Симптомы лакунарной ангины аналогичны симптомам фолликулярной формы, однако выражены они в большей степени. Температура тела может подняться до 40 градусов. Затрудняется глотание на столько, что человек отказывается от приема пищи и воды из-за возникающих болевых ощущений.При осмотре горла можно заметить на фоне покрасневшей поверхности мягкого неба и миндалин появление желтовато-белых налетов. Длительность болезни составляет 5—7 суток.
Гнойная флегмонозная ангина, или интратонзиллярный абсцесс
Абсцесс небных миндалин встречается нечасто. В большинстве случаев он является осложнением первых двух вариантов ангины при отсутствии адекватного и своевременного противомикробного лечения. В патологический процесс вовлекается как правила только одна миндалина. Она увеличена в размерах, напряжена и очень болезненна. По мере развития процесса (когда гнойник полностью созревает) происходит истончение эпителия в одном из участков органа, в результате чего становится заметным небольшое желтое пятно. При вскрытии абсцесса выделяется около 20 – 30 мл зловонного желто-зеленого гноя. А в области миндалины после заживления остается рубец.
Общее состояние страдает сильно:
- температура поднимается до 40 градусов,
- отмечаются выраженные боли в горле, из-за которых человек не ест, не пьет и даже не сглатывает слюну, которая самопроизвольно стекает.
После некоторого облегчения состояния и исчезновения общих симптомов происходит самопроизвольное (или хирургическое) вскрытие гнойника в полость рта, что сопровождается выздоровлением.
Встречаются, однако довольно редко, легкие формы ангины. Они сопровождается незначительным или умеренным болевым симптомом, могут протекать без температуры или невысокими цифрами (37 – 38). Причины такого явления пока полностью не изучены.
Лечение
Лечение ангины обязательно должно включать антибиотики.
- Противомикробные средства. Препаратом выбора является амоксициллин и цефалоспорины первого поколения (цефалексин, цефадроксил), второго поколения (цефуроксим), третьего поколения (цефиксим). При их непереносимости избавиться от возбудителя можно с помощью макролидов (спиромицин, кларитромицин).
- НПВС, парацетамол (противовоспалительные, жаропонижающие, обезболивающие): ибупрофен, нимесулид. Их принимать стоит поле еды для минимализации негативного воздействия на ЖКТ.
- Противоаллергические (лоратадин, кларитин, телфаст, димедрол). Курс лечения должен быть не менее 5 суток, что особенно актуально при стрептококковой ангине.
- Местные препараты (фарингосепт, эбастин, стрепсилс, фалиминт, стопангин, септолете) и другие. Они содержат как противомикробный компонент, так и анестетик для быстрого уменьшения выраженности симптомов.
У детей
Принципы терапии и лекарства при гнойной ангине у детей аналогичны таковым у взрослых.
Обязательно соблюдать постельный режим, кушать щадящую пищу и много пить. При легких формах возможно обойтись местным антибиотиком биопароксом. Подробнее с терапией ангины у детей можно на странице «Гнойная ангина у детей«.
Народные средства
Если вы желаете воспользоваться народными средствами для лечения тонзиллита, то полощите горло ромашкой, календулой, эвкалиптом. Высокой эффективностью обладает прополис (кусочек которого следует положить за щеку) и сок красной свеклы (с уксусом) для полосканий. Подробнее о методах народного лечения тонзиллита можно найти на странице «Народные методы лечения ангины«.
Источник

