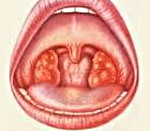
Осмотр зева при фолликулярной ангине
Лекция № 13
Тема: « Сестринский уход при ангинах, скарлатине, коклюше»
Ангина (острый тонзиллит)-
это острое инфекционное заболевание с преимущественным поражением небных миндалин.
Этиология : стафилококк, В- гемолитический стрептококк группы А, но могут быть и другие возбудители (вирусы, грибы).
Пути передачи:
1. Воздушно-капельный
2. Алиментарный.
3. Контактно-бытовой.
Источник инфекции:
1. Экзогенный (т.е. от больных и бактерионосителей).
2. Эндогенный (аутоинфекция- т.е. инфицирование происходит из полости рта самого больного при наличии хронического воспаления небных миндалин или кариозных зубов).
Предрасполагающие факторы: местное или общее переохлаждение.
Клиника:
1. Синдром обшей интоксикации: (повышение температуры до 39-40, головная боль, озноб, общее недомогание).
2. Боль в горле при глотании.
3. Местные изменения на миндалинах зависят от формы ангины.
Различают:
1. Катаральную
2. Фолликулярную
2. Лакунарную
Ангина катаральная. Синдром интоксикации не выражен, температура субфебрильная. При осмотре глотки отмечается припухлость и гиперемия небных миндалин и дужек. Регионарные лимфоузлы увеличены и болезненны при пальпации. Катаральная ангина может быть начальной стадией для другой формы ангины, а иногда проявлением той или иной инфекционной болезни.
Ангины фолликулярная и лакунарная. Характеризуются более выраженной интоксикацией (головная боль, боль в горле, температура до 39°, озноб).
Осмотр зева при фолликулярной ангине: видны нагноившиеся фолликулы в виде белых или желтоватых горошин, просвечивающие сквозь слизистую оболочку. Иногда в лакунах желтые или сероватые, плотные пробки, имеющие неприятный гнилостный запах.
Осмотр зева при лакунарной ангине: в лакунах образуются жидкие желтовато-белые гнойные налеты, которые могут сливаться, покрывая всю поверхность миндалин. Эти налеты легко снимаются шпателем. В том и другом случае миндалины гиперемированы, отечны.
Осложнения ангин:
1. Местные
— флегмонозная ангина,
— паратонзиллярный абсцесс,
— отек гортани (ларингит),
— шейный лимфаденит,
— отит и др.
2. Инфекционно-аллергические:
— ревматизм , гломерулонефрит
Лечение
— постельный режим до нормализации температуры
— обильное теплое питье
— антибиотики( цефуроксим, азитромицин, джозамицин )-5 дней
— антигистаминные препараты
— полоскание зева солевым раствором, отварами трав ( ромашка, календула, эвкалипт)
— орошение зева препаратами ингалипт, биопарокс, йокс, гексорал и другими.
Наблюдение на участке:
Если ребенок не госпитализирован , то в первый день, до назначения антибиотиков на дому берется мазок из зева и носа на дифтерию (на BL ) В первые три дня больной активно наблюдается на дому врачом и медсестрой. Домашний режим 10 дней.
После выздоровления:
— больному однократно ставится внутримышечно бициллин-3 для профилактики ревматизма и нефрита,
— делаются общие анализы крови и мочи. Через месяц больной еще раз должен быть осмотрен врачом (чтобы не пропустить осложнения). При необходимости повторить анализы крови и мочи.
Скарлатина
— это одна из форм стрептококковой инфекции, сопровождающаяся лихорадкой, ангиной, мелкоточечной сыпью, склонная к осложнениям.
Этиология: вызывается бета – гемолитическим стрептококком группы А.
Эпидемиология
источники инфекции:
1-больной скарлатиной до 7-8 дней от начала заболевания;
2- больные ангиной.
Путь передачи:
Воздушно-капельный и контактно-бытовой, очень редко пищевой.
Клиника:
Инкубационный период 2-7 дней.
К концу 1х суток формируется 3 основных признака болезни:
1. Синдром интоксикация
2. воспаление в месте входных ворот (ангина)
3. мелкоточечная сыпь на коже.
Интоксикация проявляется повышением температуры до высоких цифр 38,5-39, нарушением самочувствия, головной болью нередко рвотой.
Ангина- жалобы на боли в горле. При осмотре зева- яркая гиперемия и отек миндалин, дужек, мягкого неба. Ангина может быть катаральной, лакунарной, фолликулярной и даже некротической.
Увеличиваются регионарные л/узлы.
Характерный вид при скарлатине имеет язык – в первые 2-3 дня он обложен в центре белым налетом, суховат. Кончик языка малинового цвета, со 2-3 дня язык начинает очищаться, становится малиновым, с выраженными сосочками. «Малиновый» язык – держится 1 -2 недели.
К концу первых, началу вторых суток одновременно по всему телу появляется мелкоточечная, густая сыпь на гиперемированном фоне кожи. Кожа на ощупь горячая, сухая, шероховатая (шагреневая кожа). Излюбленное место локализации сыпи в паховых складках, локтевых сгибах, внизу живота, в подмышечных впадинах, в подколенных ямках. Всегда свободным от сыпи остается носогубный треугольник.
Все симптомы достигают максимума к 3 дню, а затем постепенно угасают.
При угасании сыпи у большинства больных возникает крупнопластинчатое шелушение кожи, особенно выраженное на пальцах рук и ног.
Осложнения:
— Инфекционные – отит, синусит, ларингит, бронхит, пневмония, паратонзиллярный абсцесс.
— Аллергические – гломерулонефрит, ревматизм, инфекционно – аллергический миокардит.
Лечение:
На дому, госпитализации подлежат дети из закрытых ДУ, тяжелые
и осложненные формы, дети до 3 лет.
— режим постельный на весь острый период.
—А/б пенициллинового ряда (амоксициллин, аугментин, флемоксин солютаб), макролиды (эритромицин, азитромицин), или цефалоспорины 1 поколения (цефалексин, цефазолин и другие ).
— Антигистаминные ( тавегил, фенкарол )- по показаниям
-симптоматическое (жаропонижающие, полоскание зева).
Профилактика:
-специфической нет;
— неспецифическая — заключается в изоляции больных на 10 дней, если к 10 дню выздоровление не наступило, то срок увеличивается.
Выздоровевших выписывают в ДДУ и школу через 21 день (во избежание осложнений, таких как миокардит, гломерулонефрит). Дети бывшие в контакте с больным скарлатиной дома и в ДДУ наблюдаются 7 дней (температура, кожа, зев).
Противоэпидемические мероприятия в ДУ (детское учреждение)
1. карантин на 7 дней, в группе проводится заключительная дезинфекция, контактные ежедневно осматриваются ( кожа, зев, термометрия).
Коклюш
Этиология:
возбудитель коклюша грамотрицательная палочка (Bordetellapertussis). Известно 4 серотипа, которые в процессе роста и развития образуют экзо- и эндотоксины. К токсинам наиболее чувствительна ЦНС (дыхательный и сосудодвигательный центры). Во внешней среде палочка неустойчива и быстро погибает т.к. чувствительна к высокой температуре, солнечному свету, высушиванию, воздействию дезинфектантов.
Источник инфекции – больные типичными и атипичными формами коклюша.
Путь передачи – воздушнокапельный, заражение происходит при тесном и достаточно длительном контакте (радиус рассеивания возбудителя 2-2,5 метра). Коклюшем болеют дети различного возраста, в том числе и новорожденные.
Основные клинические проявления коклюша
1. Инкубационный период от 3 до 14 дней.
2. Катаральный период 1-2 недели-
состояние больного удовлетворительное, температура нормальная или
субфебрильная. Кашель сухой, навязчивый, постепенно нарастающий, может быть насморк.
3. Период спазматического кашля от 2-3 недель до 2 месяцев.
Приступ кашля представляет собой следующие друг за другом кашлевые толчки на выдохе, прерываемые свистящим, судорожным вдохом – репризом. Заканчивается приступ отхождением густой, вязкой стекловидной мокроты или рвотой. При типичном приступе кашля характерен вид больного: лицо краснеет, затем синеет, становится багрово – красным, набухают вены шеи, лица, головы, отмечается слезотечение. Язык высовывается изо рта до предела. В результате трения уздечки языка о зубы происходит надрыв или образования язвочки. Вне приступа сохраняется одутловатость лица, отечность век, бледность кожи. Возможны кровоизлияния в склеры и петехиальная сыпь на лице и шее.
4. Период разрешения от 2 до 3 недель-
кашель теряет типичный характер, возникает все реже и реже, но приступы могут провоцироваться эмоциональным напряжением или физической нагрузкой. В течении 2-6 месяцев сохраняется повышенная возбудимость ребенка, возможны следовые реакции (возврат приступообразного, судорожного кашля при присоединении ОРВИ).
Особенности современного коклюша – преобладание легких и атипичных форм вследствие массовой противококлюшной иммунизации.
Особенности коклюша у детей раннего возраста:
— укорочены 1 и 2 периоды, 3- удлинен до 50-60 дней;
— приступы кашля могут быть без реприз, но часто сопровождаются остановкой дыхания, могут быть судороги;
— чаще возникают осложнения: (диарейный синдром, энцефалопатия, эмфизема легких, коклюшная пневмония, ателектазы, нарушение мозгового кровообращения, кровотечение и кровоизлияния в головной мозг, сетчатку глаза, пупочная или паховая грыжи, выпадение прямой кишки и другие).
Лабораторная диагностика:
1) метод «кашлевой пластинок»
2) мазок с задней стенки глотки — бак посев на среду Борде-Жангу (картофельно-глицериновый агар с добавлением крови и пенициллина) или КУА (казеиново-угольный агар).
3) РПГА – для диагностики коклюша в поздние сроки или при обследовании очага. Диагностический титр 1:80.
4) молекулярный метод – ПЦР (полимерная цепная реакция).
5) OAK – лейкоцитоз с лимфоцитозом (или изолированный лимфоцитоз) при нормальной СОЭ.
Лечение:
Госпитализации подлежат дети с тяжелыми формами, с осложнениями, с негладким течением, неблагоприятным преморбидным фоном, с обострением хронических заболеваний и дети раннего возраста. По эпидемическим показаниям – дети из закрытых ДУ.
Режим – щадящий, с обязательными индивидуальными прогулками.
Диета – при тяжелых формах кормить чаще и маленькими порциями,
после рвоты докармливать.
Этиотропная терапия: антибиотики- – эритромицин, рокситромицин (рулид), азитромицин (сумамед) на 5-7-10 дней, эффективны в ранние сроки заболевания.
Патогенетическая терапия:
— п/судорожные (фенобарбитал, аминазин);
— успокаивающие (валериана);
— дегидратационная терапия (диакарб или фуросемид);
— муколитики и противокашлевые (туссин плюс, бронхолитин, либексин, тусупрекс,синекод);
— антигистаминные (кларитин, супрастин);
— витамины с микроэлементами;
— при тяжелых формах – преднизолон;
— оксигенотерапия, при апноэ – ИВЛ;
— эуфиллин (при бронхоабструкции и нарушениях мозгового кровообращения);
— физиотерапия, массаж грудной клетки, ЛФК;
— п/коклюшный иммуноглобулин (детям до 2х лет).
Профилактика
-специфическая— АКДС (тетракокк ) с 3х месяцев 3х кратно, с интервалом 45 дней, ревакцинация в 18 месяцев.
— неспецифическая
Изоляция больного на 14 дней. Дети, бывшие в контакте с больным, наблюдаются в течении 7 дней, двукратное бактериологическое обследование проводится детям из семейного очага при лечении больного коклюшем на дому.. Контактным детям первого года жизни и непривитым до 2х лет ввести антитоксический противококлюшный иммуноглобулин.
Источник

Фолликулярная ангина – острое инфекционное заболевание обычно бактериальной природы, проявляющееся поражением фолликулярного аппарата миндалин (чаще небных), увеличением регионарных лимфоузлов и симптомами общей интоксикации (гипертермия, озноб, головная боль, боли в мышцах, слабость). Диагностика включает осмотр глотки (фарингоскопию), исследование функции внутренних органов и опорно-двигательного аппарата для исключения осложнений со стороны сердца, почек и суставов, проведение лабораторных анализов. Принципы лечения: воздействие на возбудителя болезни (антибиотики, противовирусные средства), противовоспалительная терапия, полоскания горла, физиотерапия.
Общие сведения
Фолликулярная ангина – острый воспалительный процесс с локализацией в лимфоидном аппарате глотки, развивающийся при проникновении в ткань миндалин болезнетворных микроорганизмов бактериальной, реже – вирусной природы с поражением, прежде всего, фолликулов паренхимы. Чаще всего воспаление затрагивает небные миндалины. Примерно в 75-85% случаев причиной развития заболевания является бета-гемолитический стрептококк группы A. Клиническая картина обусловлена общей интоксикацией и поражением глоточного лимфоидного кольца. При несвоевременном начале этиотропного лечения весьма вероятно развитие осложнений: паратонзиллита, миокардита, нефрита, полиартрита.
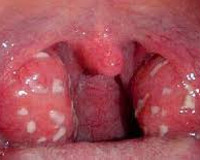
Фолликулярная ангина
Причины фолликулярной ангины
Основным этиологическим фактором, приводящим к возникновению ангин, является бактериальная, реже – вирусная и грибковая инфекция.
- Стрептококки. У детей школьного возраста и взрослых основными этиотропными факторами возникновения фолликулярной ангины являются стрептококки группы A (реже – групп C и G). Большинство поздних осложнений также связано с этими возбудителями.
- Другие бактериальные агенты. Стафилококки (стафилококковая ангина нередко осложняется развитием паратонзиллярного абсцесса), гемофильная палочка, моракселла, пневмококк, нейссерии, веретенообразная палочка и спирохета (вызывают ангину Симановского-Венсана).
- Вирусы. Аденовирус (чаще у детей до пяти лет), вирусы простого герпеса, Коксаки, Эпштейна-Барр, цитомегаловирус. При вторичных ангинах инфекционного происхождения – вирусы скарлатины, кори.
- Другие микроорганизмы. Микоплазмы, хламидии, грибы. Достаточно редкий причинный фактор (не более 1-2% случаев заболевания).
Заражение обычно происходит во время контакта с больным ангиной или бессимптомным носителем. Инфекционный агент проникает в организм через верхние дыхательные пути, реже – при приеме пищи и контакте с предметами, на которых остаются болезнетворные микроорганизмы. Заболевание возникает только при снижении резистентности организма вследствие влияния неблагоприятных внешних факторов (переохлаждение, сырая погода, вредные выбросы в атмосферу), неполноценного питания, избыточного приема чрезмерно охлажденных продуктов и напитков, наличии сопутствующих заболеваний (хронические фарингиты, риносинуситы, стрептококковое импетиго и т. д.), наследственной предрасположенности.
Патогенез
При снижении защитных свойств организма и массивном проникновении микроорганизмов – потенциальных возбудителей фолликулярной ангины развивается патологический воспалительный процесс инфекционно-аллергической природы в лимфоидных образованиях глоточного кольца. Наибольшая патогенная активность отмечена у гемолитических стрептококков, которые устойчивы к фагоцитам иммунной системы человека, продуцируют массу экзотоксинов, поражающих сердечную мышцу и ткань почек, что приводит к развитию осложнений через 2-4 недели после заражения.
Ангина – единый патологический процесс, который последовательно проходит несколько стадий, в том числе фолликулярную, но может остановиться на одном из этапов при своевременном начале адекватной терапии. При этом фолликулярная ангина характеризуется преимущественным поражением паренхимы лимфоидной ткани и ее фолликулов с развитием лейкоцитарной инфильтрации, иногда – вплоть до некроза.
Симптомы фолликулярной ангины
Характерным является острое начало болезни, в первые дни наиболее выражена общая симптоматика: повышенная до 38-40 °C температура тела, лихорадка, потливость, боли во всем теле, плохой сон и аппетит, слабость. Вскоре пациента начинает беспокоить боль в горле, которая становится более интенсивной при глотании слюны и пищи, нередко иррадиирует в ухо. Нарастает болезненность регионарных лимфоузлов (углочелюстных, шейных). Осматривая глотку, можно заметить увеличенные в объеме, гиперемированные миндалины с просвечивающими сквозь эпителиальную ткань фолликулами, наполненными гнойным содержимым.
У детей в возрасте 5-10 лет фолликулярная ангина протекает особенно тяжело – с выраженной интоксикацией, поражением мозговых оболочек (сильные боли в голове, тошнота и рвота, судорожные припадки, обморочное состояние). Могут быть диспепсические проявления (боли в эпигастральной области и по ходу кишечника, метеоризм, жидкий стул). Нередко наблюдается отказ ребенка от приема пищи, раздражительность, капризность, нарушение качества сна, снижение объема выделяемой мочи. При этом болевые ощущения в горле при глотании могут появиться только через 2-3 дня после начала болезни. Продолжительность течения ангины составляет от 1 до 3 недель.
Осложнения
При несвоевременном обращении к врачу и неадекватном этиотропном лечении нередко развиваются осложнения. На 1-2 неделе может возникнуть паратонзиллит и заглоточный абсцесс, при этом температура становится фебрильной, усиливается боль в горле, еще больше затрудняется открывание рта и глотание, возникают сложности при приеме пищи. Необходимо оказание неотложной помощи, может потребоваться вскрытие абсцесса.
Через 2-4 недели после начала заболевания могут развиться поздние осложнения, связанные с инфекционно-аллергическим поражением внутренних органов и суставов. Среди них – поражение сердечной мышцы (миокардит различной этиологии, в том числе ревмокардит), проявляющееся повторным повышением температуры, болями в области сердца, нарушением ритма, одышкой. Нередко при ревматизме в процесс вовлекаются крупные суставы (ревматический полиартрит) с появлением болей, чувства скованности, затруднений при движении. Еще одно позднее осложнение фолликулярной ангины – поражение почек (гломерулонефрит), характеризующееся ограничением суточного объема мочи, появлением отеков, повышением артериального давления, признаками почечной недостаточности.
При неоднократно повторяющихся ангинах возникает хронический тонзиллит, проявляющийся стертым течением болезни с длительной субфебрильной температурой, неприятными ощущениями в горле, общим снижением работоспособности. При обострении заболевания наблюдается классическая клиническая картина ангины бактериальной этиологии.
Диагностика
Установить правильный диагноз помогает анализ анамнестических данных, проведение тщательного клинического осмотра пациента врачом-отоларингологом, при необходимости с привлечением других специалистов (инфекциониста, кардиолога, нефролога, ревматолога), а также назначение лабораторных исследований. При фарингоскопии отмечается типичная картина, характерная для фолликулярной ангины: увеличенные в объеме и гиперемированные миндалины, наличие множественных просвечивающих через эпителий фолликулов, наполненных бело-желтым содержимым. При пальпации регионарных лимфоузлов отмечается их гипертрофия, болезненность.
Для оценки активности воспалительного процесса выполняется клинический анализ крови: определяется повышение количества лейкоцитов за счет нейтрофилов, увеличение СОЭ при бактериальной этиологии фолликулярной ангины и небольшая лейкопения при вирусном тонзиллите. Для выявления конкретного возбудителя болезни проводятся бактериологические и вирусологические исследования мазков из слизистой глотки и миндалин, используются серологические методики. Дифференциальная диагностика осуществляется с другими болезнями уха, горла и носа, инфекционным мононуклеозом, скарлатиной и корью, герпесом, заболеваниями крови, новообразованиями.
Лечение фолликулярной ангины
Основные цели лечения фолликулярной ангины – устранение воспалительного процесса в миндалинах и окружающих тканях, воздействие на возбудителя заболевания, предупреждение ранних и поздних осложнений.
- Режим, диета. В первые дни необходим постельный режим, затем – домашний с максимальным ограничением физических нагрузок. Рекомендуется обильный прием жидкости (чай, морс и т. д.), преобладание в рационе легкоусвояемых продуктов.
- Этиотропное лечение. При бактериальной (в основном, стрептококковой) природе ангины используется антибактериальная терапия с применением антибиотиков пенициллинового ряда (пенициллин, а также амоксициллин, в том числе вместе с клавуналовой кислотой), макролидов (эритромицин, азитромицин), цефалоспоринов, карбапенемов. Выявление грибковой этиологии предусматривает отмену антибиотиков широкого спектра действия и назначение противогрибковых препаратов – флуконазола, итраконазола и других средств. При герпетическом тонзиллите показано применение ацикловира, тилорона.
- Симптоматические средства. Для устранения инфекционно-аллергического процесса, часто сопутствующего локальным и системным проявлениям фолликулярной ангины, по показаниям назначаются антигистаминные средства и нестероидные противовоспалительные препараты. Показано общеукрепляющее лечение с использованием витаминов, иммуномодуляторов. Развитие осложнений со стороны сердечно-сосудистой системы и почек требует назначения специализированного лечения.
- Местная терапия. Широко применяется полоскание глотки антисептическими средствами (растворы фурацилина и перекиси водорода, отвары лекарственных трав), применение физиотерапевтических процедур в период реконвалесценции.
Прогноз и профилактика
При раннем выявлении фолликулярной ангины и полноценно проведенной терапии выздоровление наступает в течение 10-15 дней. Прогноз ухудшается при развитии осложнений (ревматического миокардита, эндокардита, гломерулонефрита). Для профилактики ангин необходимы мероприятия по предупреждению инфекций, которые передаются воздушно-капельным путем, устранение неблагоприятных метеорологических факторов, укрепление организма путем закаливающих процедур, занятий физкультурой, соблюдения правильного режима труда и отдыха.
Источник


