Как отличить ангину от паратонзиллярного абсцесса

 Паратонзиллярный абсцесс (флегмозная ангина) возникает, когда воспаление распространяется на область около миндалин. Чаще всего является последствием хронического тонзиллита и ангины. Заболевание может быть односторонним и двусторонним. Паратонзиллярный абсцесс очень опасное заболевание, при несвоевременном лечении человек может умереть.
Паратонзиллярный абсцесс (флегмозная ангина) возникает, когда воспаление распространяется на область около миндалин. Чаще всего является последствием хронического тонзиллита и ангины. Заболевание может быть односторонним и двусторонним. Паратонзиллярный абсцесс очень опасное заболевание, при несвоевременном лечении человек может умереть.
Причины паратонзиллярного абсцесса
Инфекция распространяется из-за стрептококка, стафилококка и других бактерий. Когда патогенные агенты оказываются в тканях миндалин с гноем, они начинают поражать окружающую клетчатку, в результате она становится рыхлой.
Абсцесс может развиться из-за глоточной травмы. Также заболевание развивается после перенесшего перикоронарита, при котором постоянно воспаляются десна. Иногда паратонзиллярный абсцесс – это результат прорезывания зуба мудрости.
Спровоцировать абсцесс может сильный стресс, нарушенный обменный процесс, переохлаждение, перенесенное заболевание, прием некоторых медикаментозных лекарственных средств.
Виды паратонзиллярного абсцесса
Заболевание классифицируют в зависимости от локализации:
- Передняя форма абсцесса, когда воспаляется небно-язычная дужка и верхняя часть миндалин. Чаще всего абсцесс спровоцирован строением верхних миндалин, которые недостаточно дренируются. Через 5 дней после того как заболевание прогрессирует, на небно-язычной области развивается сильнейший воспалительный процесс, появляются желтоватые возвышения. Часто в этой области абсцесс может резко вскрыться.
- Задняя форма воспалительного процесса появляется между миндалиной и глоточно-небной дужкой. Боль, когда человек открывает рот, не наблюдается. Это обязательно учитывается при диагностике. Часто воспаление распространяется на гортанную область, она постепенно сужается, больной начинает задыхаться.
- Нижняя форма отличается тем, что при ней воспаляются ткани, окружающие низ миндалин. Абсцесс развивается, если неправильно прорезывается зуб мудрости, у человека кариес и другие серьезные заболевания полости рта.
Симптомы паратонзиллярного абсцесса
Первым симптомом при заболевании является околоминдальный нарыв. Он появляется чаще всего впоследствии других заболеваний. Когда человек болеет ангиной, у него на миндалинах могут образовываться рубцы, которые нарушают отток гнойных выделений. После этого сначала наблюдается воспалительный процесс в рыхлой клетчатке, затем в капиллярах увеличивается количество крови, они начинают расширяться, поэтому человек становится дышать, ему плохо из-за отека слизистой оболочки.
Паратонзиллитарный абсцесс может развиться как у взрослого, так и у ребенка. Симптоматика развивается за неделю до того, как формируется абсцесс. Больному становится резко плохо:
- Болит горло с одной стороны.
- Больно глотать пищу, иногда даже и слюну.
- Постоянные боли в пораженной области.
- Слабость.
- Лихорадочное состояние, резко повышается температура тела.
- Сильнейшая головная боль.
- Нарушается сон.
- Болезненные ощущения в ухе с той стороны, где локализуется абсцесс.
- Резко увеличиваются лимфатические узлы.
- Отекает язык.
- Беспокоит сильнейший озноб.
- Появляется неприятный запах изо рта.
- Спазмируются жевательные мышцы.
- Отекает и краснеет небо, со временем полностью закрывается миндалина.
Отличие паратонзиллярного абсцесса от ангины
- Заболевание протекает более остро.
- Возникает боль, когда человек отдыхает.
- Неприятные ощущения могут усиливаться даже при малейших движениях.
- Боль отдает в зубную и ушную область.
Из-за паратонзиллярного абсцесса человеку тяжело открыть рот, больной постоянно держит голову в одном положении, боится лишний раз повернуть ее. Также больной отказывается от пищи, он не может глотать ее.
Лечение паратонзиллярного абсцесса
Когда заболевание только развивается, используются такие виды лечения:
- Прием антибактериальных препаратов. Обратите внимание, что паратонзиллярный абсцесс невозможно излечить аминогликозидами, антибиотиками группы тетрациклин. Чаще всего назначают Амоксициллин. Антибиотики группы Макролиды используют, если все остальные неэффективны. Лучше всего использовать антибактериальные препараты группы Цефалоспорины.
- Общая терапия, назначают обезболивающие препараты, витамины, иммуностимуляторы.
- Местная терапия включает в себя постоянное полоскание горла разными антисептическими растворами, применение антибактериальных лекарственных средств. Чаще всего назначают Биопарокс, с его помощью можно избавиться от патогенной микрофлоры. Лекарственное средство имеет противовоспалительное и антибактериальное действие.
Если заболевание обостряется, необходима операция. Она может быть двух видов:
- Пункция абсцесса, при котором отсасывают гной.
- Вскрывают абсцесс после разреза.
Обратите внимание, что не всегда вскрытие помогает избавиться от гноя. В некоторых ситуациях процедура приводит к обострению заболевания, потому что рана еще больше расширяется.
Осложнение паратонзиллярного абсцесса
Если заболевание развилось у человека со слабой иммунной системой, все может закончиться окологлоточной флегмоной. В данной ситуации появляются такие симптомы:
- Очень высокая температура.
- Наблюдается интоксикация организма.
- Больной не может открыть рот.
- Возникает неприятный запах изо рта.
- Сильный отек и боль затрудняют дыхание.
- Человек не может глотать пищу.
Опасно, когда флегмона приводит к сильнейшему кровотечению, тромбофлебиту, некрозу в тканях, к тромбозу вен, сепсису, а также к инфекционно-токсическому шоку.
Таким образом, паратензоллярный абсцесс очень опасное заболевание, которое может стать причиной летального исхода человека, поэтому так своевременно принять меры и пройти необходимый курс терапии.
Источник
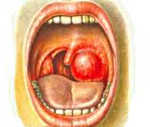
Паратонзиллярный абсцесс – острое гнойное воспаление околоминдаликовой клетчатки. Основные симптомы заболевания – односторонние болевые ощущения «рвущего» характера, усиливающиеся при глотании, повышенное слюноотделение, тризм, резкий запах изо рта, интоксикационный синдром. Диагностика основывается на сборе анамнестических сведений и жалоб больного, результатах фарингоскопии, лабораторных и инструментальных методах исследования. В терапевтическую программу входит антибактериальная терапия, промывание ротовой полости антисептическими средствами, хирургическое опорожнение абсцесса, при необходимости – абсцесстонзиллэктомия.
Общие сведения
Термин «паратонзиллярный абсцесс» используется для обозначения финальной стадии воспаления – образования гнойной полости. Синонимические названия – «флегмонозная ангина» и «острый паратонзиллит». Заболевание считается одним из наиболее тяжелых гнойных поражений глотки. Более чем в 80% случаев патология возникает на фоне хронического тонзиллита. Чаще всего встречается у лиц в возрасте от 15 до 35 лет. Представители мужского и женского пола болеют с одинаковой частотой. Для данной патологии характерна сезонность – заболеваемость увеличивается в конце осени и в начале весны. В 10-15% паратонзиллит приобретает рецидивирующее течение, у 85-90% больных обострения наблюдаются чаще одного раза в год.
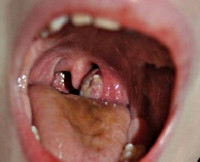
Паратонзиллярный абсцесс
Причины паратонзиллярного абсцесса
Основная причина развития – проникновение патогенной микрофлоры в ткани, окружающие небные миндалины. Паратонзиллярный абсцесс редко диагностируется в качестве самостоятельного заболевания. Пусковыми факторами являются:
- Бактериальные поражения глотки. Большинство абсцессов околоминдаликовых тканей возникает в виде осложнения острого тонзиллита или обострения хронической ангины, реже – острого фарингита.
- Стоматологические патологии. У некоторых пациентов болезнь имеет одонтогенное происхождение – причиной становится кариес верхних моляров, периостит альвеолярных отростков, хронический гингивит и пр.
- Травматические повреждения. В редких случаях формирование абсцесса в прилегающих к миндалине тканях происходит после инфицирования ран слизистой оболочки этой области.
В роли возбудителей обычно выступают Streptococcus pyogenes, Staphylococcus aureus, несколько реже – Escherichia coli, Haemophilus influenzae, различные пневмококки и клебсиеллы, грибы рода Candida. К факторам, увеличивающим риск развития патологии, относятся общее и местное переохлаждение, снижение общих защитных сил организма, аномалии развития миндалин и глотки, табакокурение.
Патогенез
Паратонзиллярный абсцесс в большинстве случаев осложняет течение одной из форм тонзиллита. Образованию гнойника верхней локализации способствует наличие более глубоких крипт в верхней части миндалины и существование желез Вебера, которые активно вовлекаются в процесс при хронической ангине. Частые обострения тонзиллита приводят к формированию рубцов в районе устьев крипт и небных дужек – происходит сращение с капсулой миндалины. В результате нарушается дренирование патологических масс, создаются условия для активного размножения микрофлоры и распространения инфекционного процесса внутрь клетчатки. При одонтогенном происхождении заболевания патогенная микрофлора проникает в околоминдаликовые ткани вместе с током лимфы. При этом поражение небных миндалин может отсутствовать. Травматический паратонзиллит является результатом нарушения целостности слизистой оболочки и проникновения инфекционных агентов из полости рта непосредственно вглубь тканей контактным путем.
Классификация
В зависимости от морфологических изменений в полости ротоглотки выделяют три основные формы паратонзиллярного абсцесса, которые также являются последовательными стадиями его развития:
- Отечная. Характеризуется отечностью околоминдаликовых тканей без выраженных признаков воспаления. Клинические симптомы зачастую отсутствуют. На этом этапе развития заболевание идентифицируется редко.
- Инфильтрационная. Проявляется гиперемией, местным повышением температуры и болевым синдромом. Постановка диагноза при этой форме происходит в 15-25% случаев.
- Абсцедирующая. Формируется на 4-7 день развития инфильтрационных изменений. На этой стадии наблюдается выраженная деформация зева за счет массивного флюктуирующего выпячивания.
С учетом локализации гнойной полости принято выделять следующие формы патологии:
- Передняя или передневерхняя. Характеризуется поражением тканей, расположенных над миндалиной, между ее капсулой и верхней частью небно-язычной (передней) дужки. Наиболее распространенный вариант болезни, встречается в 75% случаев.
- Задняя. При этом варианте абсцесс формируется между небно-глоточной (задней) дужкой и краем миндалины, реже – непосредственно в дужке. Распространенность – 10-15% от общего числа больных.
- Нижняя. В этом случае пораженная область ограничена нижним полюсом миндалины и латеральной стенкой глотки. Наблюдается у 5-7% пациентов.
- Наружная или боковая. Проявляется образованием абсцесса между боковым краем небной миндалины и стенкой глотки. Наиболее редкая (до 5%) и тяжелая форма патологии.
Симптомы паратонзиллярного абсцесса
Первый симптом поражения околоминдаликовой клетчатки – резкая односторонняя боль в горле при глотании. Только в 7-10% случаев отмечается двухстороннее поражение. Болевой синдром довольно быстро становится постоянным, резко усиливается даже при попытке глотнуть слюну, что является патогномоничным симптомом. Постепенно боль приобретает «рвущий» характер, возникает иррадиация в ухо и нижнюю челюсть. Одновременно развивается выраженный интоксикационный синдром – лихорадка до 38,0-38,5° C, общая слабость, ноющая головная боль, нарушение сна. Умеренно увеличиваются нижнечелюстные, передние и задние группы шейных лимфоузлов. Наблюдается стекание слюны с угла рта в результате рефлекторной гиперсаливации. У многих пациентов определяется гнилостный запах изо рта.
Дальнейшее прогрессирование приводит к ухудшению состояния больного и возникновению тонического спазма жевательной мускулатуры – тризму. Этот симптом является характерным для паратонзиллярного абсцесса. Наблюдаются изменения речи, гнусавость. При попытке проглатывания жидкая пища может попадать в полость носоглотки, гортань. Болевой синдром усиливается при повороте головы, вынуждая больного держать ее наклоненной в сторону поражения и поворачиваться всем телом. Большинство пациентов принимают полусидячее положение с наклоном головы вниз или лежа на больном боку.
У многих больных на 3-6 день происходит самопроизвольное вскрытие полости абсцесса. Клинически это проявляется внезапным улучшением общего состояния, снижением температуры тела, незначительным уменьшением выраженности тризма и появлением примеси гнойного содержимого в слюне. При затяжном или осложненном течении прорыв происходит на 14-18 день. При распространении гнойных масс в окологлоточное пространство вскрытие гнойника может не наступить вовсе, состояние больного продолжает прогрессивно ухудшаться.
Осложнения
К наиболее частым осложнениям относятся диффузная флегмона шеи и медиастинит. Они наблюдаются на фоне перфорации боковой стенки глотки и вовлечения в патологический процесс парафаренгиального пространства, откуда гнойные массы распространяются в средостение или к основанию черепа (редко). Реже встречается сепсис и тромбофлебит пещеристого синуса, возникающий при проникновении инфекции в мозговой кровоток через миндаликовые вены и крыловидное венозное сплетение. Аналогичным образом развиваются абсцессы головного мозга, менингит и энцефалит. Крайне опасное осложнение – аррозивное кровотечение вследствие гнойного расплавления кровеносных сосудов окологлоточного пространства.
Диагностика
Из-за наличия ярко выраженной патогномоничной клинической картины постановка предварительного диагноза не вызывает трудностей. Для подтверждения отоларингологу обычно достаточно данных анамнеза и результатов фарингоскопии. Полная диагностическая программа включает в себя:
- Сбор анамнеза и жалоб. Зачастую абсцесс образуется на 3-5 день после излечения острой спонтанной ангины или купирования симптомов хронической формы болезни. Врач также акцентирует внимание на возможных травмах области ротоглотки, наличии очагов инфекции в ротовой полости.
- Общий осмотр. Многие пациенты поступают в медицинское учреждение с вынужденным наклоном головы в больную сторону. Выявляется ограничение подвижности шеи, увеличение регионарных лимфатических узлов, гнилостный запах из ротовой полости и фебрильная температура тела.
- Фарингоскопия. Наиболее информативный метод диагностики. Позволяет визуально определить наличие флюктуирующего шаровидного выпячивания околоминдаликовой клетчатки, покрытого гиперемированной слизистой оболочкой. Часто на его поверхности имеется небольшой участок желтоватого цвета – зона будущего прорыва гнойных масс. Образование может вызывать асимметрию зева – смещение язычка в здоровую сторону, оттеснение небной миндалины. Локализация гнойника зависит от клинической формы патологии.
- Лабораторные тесты. В общем анализе крови отмечаются неспецифические воспалительные изменения – высокий нейтрофильный лейкоцитоз (15,0×109/л и более), увеличение СОЭ. Выполняется бактериальный посев для идентификации возбудителя и определения его чувствительности к антибактериальным средствам.
- Аппаратные методы визуализации. УЗИ области шеи, КТ шеи, рентгенография мягких тканей головы и шеи назначаются с целью дифференциальной диагностики, исключения распространения патологического процесса в парафарингеальное пространство, средостение и т. д.
Патологию дифференцируют с дифтерией, скарлатиной, опухолевыми заболеваниями, аневризмой сонной артерии. В пользу дифтерии свидетельствует наличие грязно-серого налета на слизистых оболочках, отсутствие тризма и обнаружение палочек Леффлера по данным бак. посева. При скарлатине выявляются мелкоточечные кожные высыпания, в анамнезе присутствует контакт с больным человеком. Для онкологических поражений характерно сохранение нормальной температуры тела или незначительный субфебрилитет, отсутствие выраженного болевого синдрома, медленное развитие симптоматики. При наличии сосудистой аневризмы визуально и пальпаторно определяется пульсация, синхронизированная с ритмом сердца.
Лечение паратонзиллярного абсцесса
Основная цель лечения на стадии отека и инфильтрации – уменьшение воспалительных изменений, при образовании абсцесса – дренирование полости и санация очага инфекции. Из-за высокого риска развития осложнений все терапевтические мероприятия осуществляются только в условиях стационара. В план лечения входит:
- Медикаментозная терапия. Всем пациентам назначают антибиотики. Препаратами выбора являются цефалоспорины II-III поколения, аминопенициллины, линкозамиды. После получения ре зультатов бактериального посева схему лечения корректируют с учетом чувствительности возбудителя. В качестве симптоматической терапии применяют жаропонижающие, обезболивающие и противовоспалительные препараты, иногда проводят инфузионную терапию. Для полоскания ротовой полости используют растворы антисептиков.
- Оперативные вмешательства. При наличии сформировавшегося гнойника в обязательном порядке выполняют вскрытие паратонзиллярного абсцесса и дренирование полости под регионарной анестезией. При рецидивирующем течении хронической ангины, повторных паратонзиллитах или неэффективности предыдущей терапии осуществляют абсцесстонзиллэктомию – опорожнение гнойника одновременно с удалением пораженной небной миндалины.
Прогноз и профилактика
Прогноз при паратонзиллярном абсцессе зависит от своевременности начала лечения и эффективности проводимой антибиотикотерапии. При адекватной терапии исход заболевания благоприятный – полное выздоровление наступает спустя 2-3 недели. При возникновении внутригрудных или внутричерепных осложнений прогноз сомнительный. Профилактика заключается в своевременной санации гнойных очагов: рациональном лечении ангины, кариозных зубов, хронического гингивита, воспаления аденоидных вегетаций и других патологий, прохождении полноценного курса антибактериальной терапии.
Источник
Паратонзиллярный (околоминдалинный) абсцесс (паратонзиллит, флегмонозная ангина) — острое воспаление, локализующееся в околоминдалиновой клетчатке. Появляется в результате распространения воспалительного процесса с нёбных миндалин при ангине. Может быть одно- и двусторонним.
Классификация[править | править код]
- Задний — локализуется между миндалиной и нёбно-глоточной дужкой, иногда в самой дужке.
- Нижний — локализуется у нижнего полюса миндалины.
- Передний — локализуется между верхним полюсом миндалины и нёбно-язычной дужкой.
- Наружный — локализуется снаружи от миндалины. Возникает наиболее редко.
Этиология[править | править код]
Паратонзиллярный абсцесс, как правило, является осложнением ангины (острого тонзиллита), а также стрептококкового фарингита[2]. К предрасполагающим факторам относят табакокурение[3].
Эпидемиология[править | править код]
Заболеванию больше подвержены дети, подростки и молодые взрослые[4].
Клиническая картина[править | править код]
- Нарастающая боль в горле, затруднение глотания.
- Повышение температуры тела до 39-40°, возможен озноб.
- Слабость, головная боль и другие симптомы интоксикации.
- Увеличение лимфатических узлов.
- Неприятный запах изо рта.
- Иногда тризм, который затрудняет обследование из-за того что больной не может открыть рот.
Лечение[править | править код]
- Вскрытие абсцесса с целью выведения гноя;
- Анальгетики;
- Антибиотикотерапия клиндамицином, амоксиклавом, цефалоспоринами[5] Назначение метронидазола в сочетании с бензилпенициллином является излишним[6];
- Дренирование гноя при помощи иглы или при помощи надреза одинаково эффективно[7];
- Внутривенное введение глюкокортикостероидов может увеличить скорость выздоровления и облегчить симптомы[2]
- Также необходимо помнить, что консервативная монотерапия антибиотиками является недостаточной[8].
Осложнения[править | править код]
- развитие сепсиса;
- некроз тканей;
- медиастинит
Прогноз[править | править код]
Возможность рецидива 10-15 %. 90 % рецидивов возникают в течение года[9].
Профилактика[править | править код]
Назначение антибиотиков в превентивных целях во время заболеваний верхних дыхательных путей не снижает риск развития осложнений, таких как паратонзиллярный абсцесс[10][11].
Ссылки[править | править код]
- Паратонзиллярный абсцесс — медицинский образовательный портал kbmk.info
- Отоларингология Хьюстона (Изображения паратонзиллярного абсцесса)
Литература[править | править код]
- Паратонзиллит. Справочник по болезням (2012). Дата обращения 8 февраля 2014.
- Глотание затруднённое. Медицинская энциклопедия. Дата обращения 8 февраля 2014.
- Ангина. Медицинская энциклопедия. Дата обращения 8 февраля 2014.
См. также[править | править код]
- Заглоточный абсцесс
- Абсцесс
- Ангина
- Ангина Людвига
Примечания[править | править код]
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ 1 2 Galioto NJ; Peritonsillar abscess. Am Fam Physician. 2008 Jan 15;77(2):199-202. [abstract]
- ↑ Marom T, Cinamon U, Itskoviz D, et al; Changing trends of peritonsillar abscess. Am J Otolaryngol. 2010 May-Jun;31(3):162-7. Epub 2009 Apr 23. [abstract]
- ↑ Shah UK; Tonsillitis and Peritonsillar Abscess, eMedicine, Apr 2009
- ↑ Steyer T.E. Peritonsillar abscess: diagnosis and treatment (англ.) // American Family Physician (англ.)русск.. — 2002. — January (vol. 65, no. 1). — P. 93—6. — PMID 11804446.
- ↑ Visvanathan V, Nix P; National UK survey of antibiotics prescribed for acute tonsillitis and J Laryngol Otol. 2010 Apr;124(4):420-3. Epub 2009 Nov 25. [abstract]
- ↑ BestBets: Acute Management of Peritonsillar Abscess (Quinsy)
- ↑ Nwe TT, Singh B; Management of pain in peritonsillar abscess. J Laryngol Otol. 2000 Oct;114(10):765-7. [abstract]
- ↑ Peritonsillar Abscess | Doctor | Patient UK
- ↑ Petersen I, Johnson AM, Islam A, et al; Protective effect of antibiotics against serious complications of common respiratory tract infections: retrospective cohort study with the UK General Practice Research Database. BMJ. 2007 Nov 10;335(7627):982. Epub 2007 Oct 18. [abstract]
- ↑ Sharland M, Kendall H, Yeates D, et al; Antibiotic prescribing in general practice and hospital admissions for peritonsillar abscess, mastoiditis, and rheumatic fever in children: time trend analysis. BMJ. 2005 Aug 6;331(7512):328-9. Epub 2005 Jun 20
Источник


