Язвенно пленчатая ангина как лечить

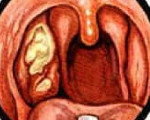
Язвенно-пленчатая ангина (язвенно-некротическая ангина) – это атипичная форма воспаления небных миндалин, сопровождающаяся образованием язв и фибринозных мембран на их поверхности. Клинически проявляется дискомфортом в горле при глотании, который позднее сменяется болью, гнилостным запахом изо рта, повышенным слюноотделением. В процессе диагностики используются жалобы больного, анамнестические сведения, результаты фарингоскопии, общеклинических анализов, бактериологического исследования. Лечение заключается в назначении местных антисептиков, общеукрепляющих и симптоматических средств, антибиотиков.
МКБ-10
A69.1 Другие инфекции Венсана
Общие сведения
Язвенно-пленчатая ангина или ангина Симановского-Плаута-Венсана встречается сравнительно редко, составляет порядка 5-6% от всех тонзиллитов. Впервые эта патология была описана в 1899 году отечественным отоларингологом Н. П. Симановским. В 1898 году французским бактериологом Ж. Венсаном и немецким врачом С. Плаутом были выявлены возбудители этого варианта тонзиллита.
Заболеваемость данной формой ангины преимущественно спорадическая, но возможны и эпидемические вспышки. Для ангины Симановского-Венсана характерна сезонность – наибольшее число случаев регистрируется в холодное время года: со средины октября по конец апреля. Чаще болеют лица в возрасте от 18 до 40 лет.

Язвенно-пленчатая ангина
Причины
В основе этиологии лежит фузоспирохетозная инфекция. Развитие заболевания обусловлено проникновением в ткани миндалин и симбиозом условно патогенной веретенообразной палочки (B. Fuciformis) и представителя нормальной ротовой микрофлоры – спирохеты полости рта (Spirochaeta buccalis). Также в очаге инфекции может определяться патогенная кокковая флора: ß-гемолитический стрептококк группы В, золотистый стафилококк. Провоцирующими факторами являются:
- Иммунодефицит. Активации фузоспирохетозного симбиоза способствует снижение реактивности и резистентности организма на фоне ВИЧ-инфекции, болезней органов кроветворения, злокачественных опухолей, перенесенной лучевой терапии или химиотерапевтического лечения, алиментарной дистрофии и кахексии, гиповитаминозов С и группы В, острых или хронических инфекций, общего переохлаждения.
- Очаги хронической инфекции. Развитие патологии зачастую обуславливают кариозные зубы, хронические стоматиты, пародонтоз, фронтиты, гаймориты, этмоидиты, сфеноидиты, фарингиты и др. Отдельно выделяют аденоидиты на фоне разрастания аденоидных вегетаций, поскольку помимо постоянного раздражения миндалин гнойными массами они являются причиной ротового дыхания – одного из факторов риска возникновения ангины.
Патогенез
Паренхима миндалин становится очагом инфекции, первичные патологические изменения возникают в результате накопления продуктов жизнедеятельности микрофлоры. Формирующаяся воспалительная реакция сопровождается выделением гистамина, провоспалительных цитокинов, нарушением проницаемости сосудов микроциркуляторного русла, выходом лейкоцитов и белков за их пределы.
Гистологические изменения в небных миндалинах представлены гиперплазией лимфатических фолликулов, мелкоклеточной инфильтрацией, тромбозом региональных венул покрывного эпителия, из-за чего последний начинает отшелушиваться. Морфологически патология характеризуется образованием участка некроза на обращенной к зеву поверхности миндалины. На дне очага формируется фибринозная мембрана рыхлой консистенции, прикрывающая собой некротизированную лимфаденоидную ткань.
Симптомы
Заболевание развивается постепенно. Первым признаком становится ощущение дискомфорта или постороннего тела во время глотания, описываемое больными как «комок в горле». Постепенно эти ощущения трансформируются в боль, которая при дальнейшем развитии сохраняется и в состоянии покоя. В подавляющем большинстве случаев наблюдается одностороннее поражение. Возникает неприятный гнилостный запах изо рта и повышенное слюноотделение.
Характерной особенностью этой формы болезни является отсутствие лихорадки или интермиттирующий субфебрилитет. Лишь в некоторых случаях ангина Симановского-Венсана дебютирует резким повышением температуры тела до 38,5° С с ознобом. У пациентов наблюдается увеличение передних и задних шейных, затылочных, поднижнечелюстных заушных лимфатических узлов со стороны пораженной миндалины.
Осложнения
Осложнения при язвенно-некротической форме тонзиллита сопряжены с длительным течением болезни, распространением деструктивных процессов на прилегающие анатомические структуры и подлежащие ткани. Развиваются к концу 2-3 недели заболевания. Отсутствие своевременной терапии ведет к образованию участков некроза на поверхности небно-глоточных дужек, слизистой оболочки щеки, других участков зева. В этот период наблюдается присоединение гноеродной микрофлоры, сопровождающееся формированием синдрома системной интоксикации и трансформацией патологии в гнойный тонзиллит. Далее происходит разрушение твердого неба, образуются соустья с носовой полостью. У некоторых больных деструкция зубных лунок приводит к выпадению зубов.
Диагностика
Диагноз выставляется на основе жалоб, данных анамнеза, физикального исследования, лабораторных тестов и дифференциации с другими возможными заболеваниями. Дифференциальная диагностика проводится с лакунарной и некротической ангиной, дифтерией небных миндалин, сифилитической и туберкулезной язвами, злокачественными опухолями, острым лейкозом. Программа обследования состоит из:
- Сбора анамнеза и жалоб. При опросе пациента отоларинголог детализирует жалобы, выясняет наличие сопутствующих иммунодефицитных состояний, патологий ЛОР-органов и других факторов, которые могли способствовать активации условно-патогенной флоры.
- Осмотра глотки. При фарингоскопии на верхней трети или всей поверхности одной из небных миндалин визуализируется серовато-желтый или зеленый налет по типу пятна от стеариновой свечи. Изредка он выявляется на передней небной дужке. После снятия мембраны пуговчатым зондом обнаруживается кровоточащая поверхность желтоватого цвета с четкими границами, покрытая язвами и участками некроза,
- Общеклинических лабораторных тестов. В общем анализе крови отмечается повышение уровня лейкоцитов, смещение лейкоцитарной формулы в сторону палочкоядерных и юных нейтрофилов, увеличение СОЭ. При необходимости дифференциальной диагностики может проводиться биопсия миндалины, реакция Вассермана.
- Бактериологического исследования. В мазке из пораженного участка определяется большое количество веретенообразных палочек и спирохет. Для подтверждения диагноза и подбора антибактериальных средств выявленные микроорганизмы могут культивироваться на питательных средах с последующим выполнением антибиотикограммы.
Лечение язвенно-пленчатой ангины
Лечение консервативное, при удовлетворительном состоянии пациента и отсутствии риска развития осложнений проводится в амбулаторных условиях. Основными целями медикаментозной терапии являются санация очага инфекции, укрепление неспецифического иммунитета, профилактика развития осложнений. Применяются следующие терапевтические средства:
- Местные препараты. Важнейшее значение имеет уход за полостью рта путем удаления некротических масс и полосканий антисептическими растворами. Для обработки пораженной миндалины используется перекись водорода, растворы марганца, йода, ляписа. Полоскания проводятся с фурацилином, раствором перманганата калия.
- Системные антибактериальные препараты. Антибиотики назначаются только при тяжелом течении патологии. Эффективными считаются медикаменты из группы ß-лактамов, а именно амоксициллин с клавулановой кислотой или ампициллин. При неэффективности лекарственные средства заменяются препаратами, подобранными по результатам антибиотикочувствительности.
- Симптоматические и общеукрепляющие средства. В зависимости от состояния больного дополнительно могут использоваться жаропонижающие средства, проводиться внутривенные инфузии с плазмозаменителями и др. Для укрепления защитных сил организма в программу лечения вводят поливитаминные комплексы, адаптогены, иммуномодуляторы.
Прогноз и профилактика
При отсутствии осложнений прогноз для жизни и здоровья пациента благоприятный. Образовавшиеся язвы на тканях миндалин и прилегающих структурах заживают без формирования больших соединительнотканных дефектов. Длительность заболевания в большинстве случаев составляет от 7 до 21 дня, редко – до нескольких месяцев. Осложнения развиваются не более чем в 3-7% случаев, но характеризуются тяжелым течением.
Специфическая профилактика язвенно-пленчатой ангины не разработана. Неспецифические превентивные мероприятия включают соблюдение принципов личной гигиены при уходе за ротовой полостью, предотвращение иммунодефицитных состояний и их своевременное устранение, раннее лечение патологий соседних ЛОР-органов.
Литература 1. Ангины/ Галченко М.Т., Субботина М.В. – 2009. 2. Ангины: диагностика и лечение/ Кунельская Н.Л., Туровский А.Б., Кудрявцева Ю.С.// Лечебное дело. – 2010 — №3. 3. Дифференциальная диагностика тонзиллитов у детей: учебно-методическое пособие/ Астапов А.А., Кудин А.П., Галькевич Н.В. – 2017. 4. Оториноларингология: руководство для врачей/ Пальчун В.Т., Крюков А.И. – 2001. | Код МКБ-10 A69.1 |
Язвенно-пленчатая ангина — лечение в Москве
Источник
Существует много видов ангины, вызванных разными возбудителями, но классификация здесь весьма условна. Вирусные и грибковые воспаления горла — это атипичные проявления болезни, истинная ангина всегда носит бактериальный характер.
В зависимости от вида бактерий, области их распространения и стадии развития, назначается соответствующее лечение. Неправильно выбранная терапия может повлечь за собой осложнения и значительно отсрочить выздоровление.
Язвенно-пленчатая ангина
В отличии от распространённых стрептококковых разновидностей, развитие язвенно-плёнчатой ангины вызывается симбиозом спирохеты Венсана и веретенообразной палочки Плаута-Венсана. Это редкая в наше время болезнь миндалин, которая может развиться либо самостоятельно, либо стать последствием гнойно — некротического стоматита.
Выражается болезнь омертвением миндалинных тканей без резкой болевой симптоматики. Если вовремя не назначить лечение, некротические процессы могут охватить все слизистые ротоглотки.
Диагностирование в домашних условиях осложняется частым присоединением к этой инфекции стрептококковых и стафилококковых бактерий, что вызывает смешанный тип болезни и усиливает болезненность симптомов.
Чем отличается некротическая ангина

Причины заболевания
Развитие язвенно — плёнчатой ангины в первую очередь обусловлено ослаблением иммунитета. Также причиной могут стать кишечные инфекции и хронические патологии лор-органов.
Виды
- Ложно — плёнчатый (появление на миндалинах тонкого плёнчатого налёта, напоминающего проявления дифтерии).
- Язвенный (наличие на одной из гланд язвочек с грязно — жёлтым налётом).
Провоцирующие факторы, группа риска
- Патологии иммунной системы.
- Сезонное снижение иммунных сил.
- Нехватка витаминов.
- Болезни крови.
- Недолеченные очаги инфекций (болезни дёсен, кариес).
- Дистрофия.
- Сильное переутомление.
- Стрессовые ситуации.
- Злокачественные опухоли.
- Химиотерапия.
- Заражение паразитами.
К группе риска относятся взрослые люди и дети, живущие в неблагоприятных социальных условиях.
Симптомы и признаки
У взрослых
 Язвенно — плёнчатая ангина носит преимущественно односторонний характер и развивается незаметно. При удалении налёта с гланд, остаются резко очерченные кровоточащие язвочки жёлтого цвета.
Язвенно — плёнчатая ангина носит преимущественно односторонний характер и развивается незаметно. При удалении налёта с гланд, остаются резко очерченные кровоточащие язвочки жёлтого цвета.
Опасность этих язв заключается в их способности углубляться, поражая даже костную ткань, и распространяться по окологлоточному пространству.
Сопровождается болезнь такими симптомами:
- Умеренная боль в горле.
- Температура поднимается до 37, 5°.
- Отёк поражённой гланды.
- Появление на гланде одной или нескольких язв. Желтоватый налёт имеет рыхлую структуру.
- Прикасание к язвам малоболезненно.
- Увеличение подчелюстных лимфатических узлов (со стороны воспалённой гланды узел гипертрофирован в большей степени). Болезненность слабо выражена.
- Гнилостный запах из ротовой полости.
- Повышение функций слюноотделения.
- Общее состояние пациента удовлетворительно.
У детей
Симптомы язвенно — плёнчатой ангины в детском возрасте мало чем отличаются от вышеперечисленных проявлений болезни у взрослых. Однако, могут иметь место более высокие температурные показатели, а сама болезнь протекает более остро. Возможны желудочно-кишечные расстройства.
Диагностика ангины у детей:
Диагностика
При первичном осмотре следует рассказать врачу о давности появления симптомов и их последовательности; о недавно перенесённых инфекционных заражениях и хронических недугах. Если терапия была начата дома, то важно уточнить список применяемых препаратов.
Далее проводятся:
- Тщательный осмотр горла (фарингоскопия).
- Пальпация подчелюстных лимфатических узлов.
- Общие анализы крови (оценивается уровень лейкоцитов, моноцитов и лимфоцитов).
- Мазок из зёва (для определения типа бактериальной инфекции).
- Серологическое обследование (исследование иммунных реакций).
- Антибиотикограмма (делается с целью выбора более подходящих для лечения антибиотиков).
Схожие с язвенно — плёнчатой ангиной проявления могут иметь:
- Скарлатина.
- Лакунарный тонзиллит.
- ОРВИ.
- Дифтерия.
- Фарингит.
- Лейкоз.
- Злокачественное новообразование.
Обычно врачу для точной диагностики достаточно клинической картины, но при рецидивах, хронических болезнях и при беременности могут быть назначены дополнительные процедуры обследования.
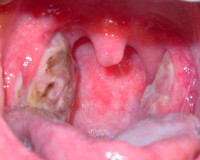
На фото ротовая полость при язвенно-пленчатой ангине

Лечение
Лечится язвенно — плёнчатая ангина в инфекционном стационаре под врачебным контролем.
- Из рациона во время болезни следует исключить грубую, копчёную, острую и излишне кислую пищу.
- Обязателен отказ от спиртного и табакокурения.
- Необходимо поддержание строгой личной гигиены.
Медикаментозно
Для местной обработки язв используют следующие лекарства:
- Нитрат серебра.
- Полоскания раствором медного купороса или перекисью водорода.
- Раствор Люголя эффективен для смазывания гланд.
- Раствор марганцовки.
- Йодовая настойка.
- Спреи (Пропосол, Ингалипт).
- Таблетированные препараты со смягчающим эффектом (Стрепсилс, Фарингосепт).
Антибиотики применяют лишь в случае обширного распространения бактерий и при тяжёлом протекании болезни:
- Препараты на основе пенициллина (Амоксициллин, Оспен).
- Цефалоспорины (Цефалозин, Цефадроксил).
- Макролиды (Эритромицин, Азитромицин, Зимакс, Спирамицин).
- Препараты на основе азалидов — полусинтетических производных эритромицина, наиболее эффективны.
Как вылечить ангину, смотрите в нашем видео:
Народными средствами
- С листа алоэ снимается плёнка, и кусочек его держат во рту, за щекой. Листья этого растения обеззараживают полость рта и способствуют вытягиванию гноя.
- Концентрированный сахарный сироп (60%) угнетает деятельность возбудителей инфекции.
- Хорошо помогают горячие ингаляции с травами (шалфей, ромашка аптечная, тимьян, календула, зверобой). Количественное соотношение и наличие дополнительных компонентов особой роли здесь, как правило, не играют.
- Чеснок и репчатый лук, обладая отличными антисептическими свойствами, препятствуют развитию осложнений.
- Использование всевозможных рецептов на основе продуктов пчеловодства повышает иммунитет.
Ингаляции и полоскания горла эффективны только при регулярном использовании. Чем меньше перерывы между процедурами, тем лучше от них эффект.
Физиотерапия
При затянувшейся терапии и для профилактики рецидивов доктор может назначить дополнительные процедуры в период ремиссии:
- Светолечение.
- Прогревание или облучение миндалин ультрафиолетом.
- Электрофорез.
- Магнитотерапия.
- Лечение с использованием лучей лазера.
Особенности лечения ангины при беременности
При первых же болевых ощущениях в гландах, будущая мама должна обратиться к специалисту и сдать все необходимые анализы. На первой стадии язвенно — плёнчатую ангину возможно вылечить без антибиотиков, но врач при назначении тех или иных лекарств отталкивается от ряда факторов:
- Срок беременности.
- Наличие или отсутствие патологий во время вынашивания.
- Первичный или вторичный характер болезни.
- Общее состояние иммунитета.
- Наличие проделанных плановых вакцинаций.
В жаропонижающих лекарствах обычно нет необходимости.
Упор следует сделать на препараты для полосканий. Ингаляции и прочие тепловые процедуры беременным женщинам противопоказаны. Их применение грозит преждевременными родами.
В том случае, если доктор всё же назначил курс антибиотиков, переживать из-за этого не стоит. Современные препараты менее опасны для развития плода, чем отсутствие соответствующего лечения. Важно не прерывать назначенную терапию и не превышать дозировку.
При нахождении в стационаре важно самым тщательным образом поддерживать личную гигиену и носить марлевую повязку. Это сократит до минимума риск заражения другими видами бактерий.
Осложнения после ангины:
Возможные осложнения, чем опасно заболевание
- Сильные кровотечения.
- Сепсис (заражение крови).
- Разрушение дёсен.
- Обширный некроз миндалин.
- Острый отит.
- Инфекционно — токсический шок.
- Флегмоны (разлитые гнойные скопления). Нежелательные последствия после язвенно — плёнчатой ангины очень редки, но если их не удалось избежать, то последующее лечение будет длительным и тяжёлым.
Профилактика и меры предосторожности при общении с больным
Язвенно — плёнчатая ангина не вызывает эпидемий в наше время. При общении с больным достаточно поддерживать элементарные гигиенические нормы и следить за состоянием своего иммунитета. Если иммунная система не имеет стойких патологий, то заразиться от больного посредством бытового контакта нельзя.
Однако, в профилактических целях следует своевременно устранять мелкие очаги инфекций:
- Кариес.
- Пародонтит.
- Пародонтоз.
- Гингивит.
Иммунитет повышают:
- Витаминизированная пища.
- Ведение здорового образа жизни.
- Регулярные физические нагрузки.
Прогноз
Язвенно — плёнчатая ангина неприятная и тяжёлая болезнь. Но излечивается она, как правило, за три — четыре недели, не вызывая последствий. Важно знать, что эту болезнь опасно запускать. Под присмотром специалиста и при соблюдении всех врачебных рекомендаций прогноз на излечение благоприятный.
Загрузка…
Источник
Язвенно-плёнчатая ангина – заболевание инфекционного характера, которое поражает нёбные миндалины. Характеризуется острым воспалительным процессом, локализованном в ротовой полости. Наблюдается весьма специфичное поражение лимфоидных образований лимфоэпителиального ротоглоточного кольца: на нёбных гландах образуются поверхностные язвы, источающие запах гнили, покрытые налётом грязно-зелёного цвета.
Развитие язвенно-плёнчатой ангины
Данное заболевание относится к бактериальным ангинам. Возбудителем язвенно-плёнчатой ангины является симбиоз микроорганизмов, являющиеся естественными условно-патогенными составляющими микрофлоры ротовой полости некоторых людей – веретенообразной палочкой и спирохетой. Также при микробиологическом исследовании в случае манифестации заболевания в гнойном отделимом обнаруживаются несколько видов стафилококков и стрептококков.
Рассматриваемую инфекционную болезнь впервые в своих трудах описал Боткин, назвав её «финляндской жабой». В конце XIX века Симановский систематизировал знания о данном виде ангины, подробно описав клиническую картину, возникающую при остром течении рассматриваемого заболевания. Через 8 лет после него исследователи Плаун и Венсан смогли выявить возбудителя. В связи с этим язвенно-плёнчатая ангина в некоторых медицинских источниках называется ангиной Симановского-Венсана-Плауна.
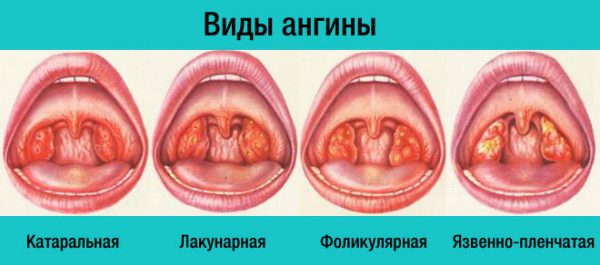
Проявление ангины
к содержанию ↑
Причины возникновения язвенно-плёнчатой ангины
Язвенно-плёнчатая ангина относится к первичным тонзиллитам. Данная форма ангины характеризуется тем, что процесс как бы заперт в ротовой полости и при отсутствии осложнений симптоматика не распространяется дальше локальных поражений. Соответственно, и причины язвенно-плёнчатой ангины необходимо искать в патологиях ротовой полости.
Рассматриваемое ЛОР-заболевание, как правило, возникает у людей в состоянии иммунодефицита. Оно может быть вызвано, например, гипо- и авитаминозами, в частности, острым дефицитом витаминов группы B и витамина C. Ещё одной предпосылкой развития болезни может служить кахексия (крайнее истощение организма), алиментарная дистрофия и прочие потери веса, вызванные, например, лучевой терапии, направленной против злокачественной опухоли.
К более локальным причинам относятся различны поражения слизистой оболочки рта и органов ротовой полости:
- парадонтоз;
- кариозный процесс в больших коренных зубах;
- язвенное поражение дёсен (гнойный гингивит);
- стоматит, глоссит и прочие воспалительные процессы.
Длительное течение сопутствующих инфекций, таких как дифтерия, скарлатина и туляремия, также способно вызвать некротическое поражение нёбных миндалин. К группе риска ещё относятся люди, подверженные вирусным ангинам, хроническим интоксикациям, и категории граждан с низкой социальной ответственностью в виду систематического нарушениями ими правил гигиены ротовой полости, а также распространённости СПИД’а.
к содержанию ↑
Симптомы язвенно-плёнчатой ангины у детей и взрослых
Язвенно-плёнчатая ангина, как правило, характеризуется лёгким течением. Температура при ангине субфебрильная, нередко – нормальная, в нескольких процентов случаев наблюдается сильная лихорадка с ознобом.
К основным симптомам язвенно-плёнчатой ангины относятся:
- Поражение нёбной гланды. Чаще, процесс несимметричный. Однако возможно и двустороннее воспаление лимфоидных образований ротовой полости.
- Неловкость при глотании, боль в горле с постепенным наращиванием интенсивности.
- Выраженность поражения нёбных миндалин не соответствует общему хорошему самочувствию пациента.
- На поверхности лимфоидных образований – плёнка серого или желтоватого цвета, окружённая ободком воспаления. Налёт легко снимается, обнаруживая под собой кровоточащие язвы.
- Регионарный лимфаденит. Выраженное увеличение поднижнечелюстных лимфатических узлов, при пальпации наблюдается небольшая болезненность.
- Запах гнили изо рта.
Язвенное поражение нёбных миндалин сначала носит поверхностный характер. При длительном течении инфекции в отсутствии её адекватного лечения язва углубляется, постепенно распространяясь в близлежащие ткани – паратонзиллярную клетчатку, мягкое нёбо, ротоглотка.
В редких случаях наблюдается язвенное поражение слизистых оболочек ротовой полости, в частности, дёсен, ткань которых подвергается разрыхлению. Иногда в процесс вовлекается надкостница верхней и нижней челюстей. Реже возможно развитие глоссита – воспаления языка.
В 1/10 случаев заболевание сопровождается дифтерией. Симптомы язвенно-плёнчатой ангины при благоприятных условиях для выздоровления и адекватной медикаментозной терапии исчезают в течение 7-14 дней. Возможны рецидивы. В отсутствии надлежащих лечебных мероприятий и слабой сопротивляемости организма болезнь может растягиваться на несколько недель и даже месяцев.
Таким образом, язвенно-плёнчатая ангина – наиболее затяжная и вялотекущая форма из рассматриваемой группы заболеваний. Однако при присоединении гноеродной инфекции общее самочувствие пациента резко ухудшается, температура достигает фебрильных показателей и выше, болевой синдром при глотании кратно увеличивается, а гнилостный запах изо рта становится более выраженным и отчётливым. В раздувшихся регионарных лимфатических узлах при пальпации возникает ощутимая боль.
к содержанию ↑
Диагностика язвенно-плёнчатой ангины
Диагностика язвенно-плёнчатой ангины подразумевает осмотр врачом, сбор данных анамнеза, клинические лабораторные тесты, бактериологическое исследование и дифференциальную диагностику.
Рассматриваемое заболевание имеет весьма характерную клиническую картину и выраженное поражение нёбных миндалин, позволяющее опытному врачу без труда дифференцировать инфекцию. Характер поражения лимфоидных образований ротовой полости выявляется с помощью физикального исследования в ходе инструментального осмотра глотки.
В общем анализе крови будет увеличено количество лейкоцитов, а также повышен уровень СОЭ. Эти результаты говорят о наличие острого воспалительного процесса в организме.
Бактериологическое исследование предполагает выявление возбудителя инфекции путём обнаружения его с помощью микроскопа в гнойном отделяемом нёбных миндалин. Для проведения подобного исследования проводится забор мазка с поражённой гланды. Затем мазок засевается на специальные питательные среды, где через некоторое время вырастают колонии микроорганизмов. По количеству и характеру колоний с помощью электронной микроскопии становится возможной идентификации возбудителя инфекционного процесса.
Используя ПЦР-диагностику, можно на 100% убедиться в верности поставленного диагноза. Данный метод позволяет обнаружить мельчайшие частицы генетического материала бактерий в любом биологическом материале.
При помощи экспресс-теста на бета-гемолитический стрептококк группы A проводится дифференциальная диагностика со стрептококковой ангиной.
В ходе исследований рассматриваемое заболевание следует также дифференцировать от:
- дифтерии;
- туляремии;
- скарлатины;
- туберкулёза;
- опухолевого процесса, локализованного в ротоглотке;
- заболеваний крови.
к содержанию ↑
Лечение язвенно-плёнчатой ангины: медикаментозное, народное и т.д.
Лечение язвенно-плёнчатой ангины можно проводить в амбулаторных условиях, при наличии тяжёлых осложнений может потребоваться госпитализация и постоянное наблюдение врача-отоларинголога. В связи с бактериальной природой болезни основным лечебным мероприятием будет назначение антибиотических средств. При отсутствии антибиотиков в схеме лечения либо неоконченном курсе применения антибактериальных средств возможно развитие тяжёлых осложнений, характеризующимися плачевными последствиями для организма пациента.
Традиционными антибиотиками при ангине являются препараты пеницилловой группы:
- Бензилпенициллин;
- Амоксициллин;
- Феноксиметилпенициллин.
Также допустимо использование антибиотиков более широкого спектра – цефалоспоринов 2 и 3-го поколений.
К ним относятся:
- Цефазолин;
- Цефтриаксом;
- Цефалоридин.
В случае индивидуальной непереносимости пенициллинов или цефалоспоринов допускается медикаментозная терапия с использованием препаратов из группы макролидов. Кроме того, они характеризуются низкой токсичностью и ничтожно малым количеством побочных эффектов.
К препаратам группы макролидов относятся:
- Эритромицин;
- Лейкомицин;
- Азитромицин.
Выбор макролидов также может быть обусловлен отсутствием токсического поражение органов ЖКТ и ЦНС. К тому же макролиды, помимо бактериостатического эффекта, оказывают благоприятное действие на иммунные реакции организма, усиливая его защитные свойства. Ещё одним преимуществом применения именно макролидов будет высокое сродство данной группы препаратов к лимфоидным органам, в частности, образованиям ротоглоточного лимфоэпителиального кольца Вальдейера-Пирогова.
Для местного лечения язвенно-плёнчатой ангины применяются растворы-антисептики. С помощью них полощут горло в острый период заболевания. Проводить процедуру следует несколько раз в день.
Для полоскания используют растворы:
- Фурацилинового спирта;
- Мирамистина;
- Хлоргексидина.
Лечебные мероприятия также часто могут включать физиотерапию. В частности, нередко используется облучение ротовой части глотки лучами ультрафиолетового спектра с малой длиной волны. Данный метод применим лишь после того, как острая фаза заболевания миновала. Облучение оказывает тепловое воздействие на ткани миндалин, увеличивая в них скорость кровотока. Вместе с этим возможно проведения ингаляций с использованием растворов Лизоцима, Гидрокортизона и Диоксидина.
Помните, что народные лекарства от ангины могут быть лишь дополнением к основному лечению, предполагающему применение сильных антибиотиков. В противном случае пациенту грозят осложнения со стороны сердечно-сосудистой системы (бактериальные эндокардит и митральная недостаточность), почечной (инфекционный гломерулонефрит) и прочих. Народные средства обладают симптоматическим действием, то есть, не оказывают эффекта на первопричину, бактериального возбудителя заболевания.
К основным народным средствам против рассматриваемой болезни относят:
- смазывание поражённых участков соком алоэ, лука или чеснока;
- полоскание горла раствором морской соли или целебных трав (ромашки, шалфея, зверобоя);
- употребление домашних поливитаминных комплексов и продуктов пчеловодства.
к содержанию ↑
Особенности лечения язвенно-плёнчатой ангины у детей
Лечить язвенно-плёнчатую ангину иногда приходится и у маленьких детей. В раннем детстве процент заболеваемости данной инфекцией весьма низкий. Это связано с отсутствием многих причин развития болезни, например, кариозного процесса в зубах и приобретённого иммунодефицита. Однако защитная система детского организма подвержена сбоям, соответственно, в ней могут возникать условия для развития исследуемого патологического состояния.
Заболевание у детей протекает быстрее и тяжелее, чем у взрослых. Симптоматика схожа, однако проявления развиваются стремительнее. Если температуру удаётся сохранять в пределах субфебрильной, назначают лишь местную терапию из антимикробных и антисептических средств. В случае осложнений необходимо применение антибиотиков. Предпочтительнее будут препараты группу макролидов в связи с их низкой токсичностью. Для симптоматической терапии, в частности, в качестве жаропонижающих средств для использовать такие препараты, как Парацетамол и Аспирин, которые могут у маленьких детей могут вызвать синдром Рея.
к содержанию ↑
Лечение у беременных
Лечить язвенно-плёнчатую ангину у беременных женщин сложнее, так как в ходе течения инфекция всегда существует опасность развития осложнений, которые могли бы отразиться на здоровье плода. В случае возникновения рассматриваемого патологического процесса у женщин в период беременности необходимо, чтобы её лечение, помимо инфекциониста и ЛОР-врача, контролировал ещё и акушер-гинеколог.
Также внимание следует обратить на строгую дозировку препаратов и исключение из их числа тех, которые могут пагубно повлиять на плод. Если это иммунная система женщины позволяет ей справиться с болезнью самостоятельно, то лучше вовсе обойтись без антибактериальных средств, ограничившись местной терапией и народными средствами.
к содержанию ↑
Осложнения и последствия язвенно-плёнчатой ангины
Исследуемая инфекция развивается на фоне иммунодефицита. В связи с этим велика вероятность присоединения сопутствующего инфекционного процесса. При недостаточном, неправильном или несвоевременном лечении возможно развитие местных и генерализованных осложнений.
К местным осложнениям относят поражение ротовой полости. Воспалительный процесс в ткани нёбной миндалины может постепенно распространяться в область мягкого нёба, что грозит его перфорацией. Помимо этого, возможно возникновение абсцессов, флегмонозных проявлений, геморрагий и пиорей.
Генерализованные осложнения гораздо опаснее. Их последствия имеют долгоиграющий характер и резко снижают качество жизни пациента.
Так, к генерализированным осложнениям относят:
- ревматическое поражение сердечной ткани;
- заражение крови (сепсиса);
- дисфункцию почечных клубочков.
Все осложнения из данной группы рискует перерасти в хронические заболевания. В связи с этим на первое место становится вопрос о своевременном диагностировании тонзиллита и принятие адекватных мер к его лечению. Необходимо сознательное отношение к терапии антибиотиками: следует строго соблюдать дозировку и длительность курса.
к содержанию ↑
Прогноз и профилактика
Прогноз болезни при

