Что такое ангина людвига симптомы
Ангина Жансуля-Людвига — это инфекционно-воспалительное поражение ротовой полости, затрагивающее преимущественно подъязычную область. Своим названием заболевание обязано тому, что оно было примерно в одно время описано немецким врачом-хирургом Л. Ф. фон Людвигом и французским хирургом Ж. Жансулем.
Болезнь называется ангиной лишь по той причине, что ведущим ее симптомом, как и при других ангинах, является удушье из-за отека рта и шеи: от лат. angere — задыхаться или душить. Другое название этой патологии — гнилостно-некротическая флегмона мягких тканей дна ротовой полости.
Альтернативные названия: angina maligna (злокачественная ангина), garotillo (железный ошейник), morbus strangularis (удушающая болезнь).
Содержание статьи:
- Причины возникновения
- Симптомы
- Фото: как выглядит?
- Диагностика
- Лечение
- Профилактика
- Осложнения
- Заразна ли?
- У детей
- При беременности
- Видео
Причины возникновения
Главная причина ангины Жансуля-Людвига — инфекция. Микробом возбудителем являются анаэробные (не нуждающиеся в кислороде) микроорганизмы.
При микробиологическом анализе отделяемого из флегмоны высеваются бактерии рода клостридий:
- Clostridium perfringens (определяется у 80% пациентов);
- Clostridium oedematiens (выявляется в 25% случаев);
- Clostridium septicum (является сопутствующим штаммом в 15% случаев).
Кроме указанных ключевых возбудителей нередко в очаге воспаления определяются и другие микроорганизмы: Spirochaeta buccalis, Bacillus fusiformis. У людей со слабым иммунитетом (больные ВИЧ, гепатитом) возбудителями могут быть псевдомонады (Pseudomonas) и грибки (Candidae).
При наличии некоторых условий вероятность возникновения ангины Людвига возрастает в несколько раз.
Факторы риска:
- одонтогенные инфекции: стоматит, гингивит, перикоронит, кариес и другие;
- острый тонзиллит, известный большинству как флегмонозная ангина;
- паратонзиллярные и заглоточные абсцессы;
- переломы нижней челюсти, осложненные нагноением;
- пирсинг языка и его уздечки;
- низкий уровень гигиены рта;
- табакокурение и алкоголизм;
- сахарный диабет.
К группе риска относятся мужчины в возрасте от 20 до 60 лет, так как именно у них часто сочетаются несколько вышеупомянутых обстоятельств.
Симптомы
Во всех случаях начало заболевания острое — первоначально появляется небольшая отечность поднижнечелюстной области. Отек стремительно нарастает и распространяется на шею и горло. К местным симптомам практически сразу присоединяется тяжелейшая общая интоксикация, гипертермический синдром — температура тела поднимается периодически до 40 градусов.
Больные с первого дня болезни предъявляют следующие жалобы:
- Увеличение языка в объеме.
- Затруднение глотания или полная невозможность проглотить слюну или пищу.
- Отек шеи.
- Затруднение дыхания.
- Эпизоды повышенной потливости.
- Слюнотечение.
- Ограничение жевательной функции нижней челюсти.
При контакте с пациентом с запущенной ангиной Людвига обращает на себя его внешний вид и поведение. Пациент находится большую часть времени в вынужденном положении — он предпочитает сидеть с наклоненной головой и пытается оградить шею от каких-либо движений. На расстоянии слышно стридор — шумное, натужное дыхание с присвистом. Отмечается выраженная дисфония.
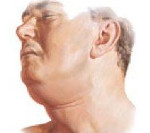
В первые 2-3 суток от начала болезни кожные покровы человека бледноваты с землистым оттенком, в проекции флегмоны — сразу под подбородком — часто отмечается участок покраснения. При отсутствии лечения цвет кожи над очагом постепенно меняется на бронзовый. Отек имеет тенденцию к распространению на щеки и шею. При надавливании на отечную ткань слышна крепитация — похрустывание пузырьков газа, появившихся в толще тканей.
Инфильтрат (подкожный отек) не болит, когда к нему прикасаются. Распространяясь в ротовую полость инфильтрат, оттесняет язык, в результате чего рот у страдающего от заболевания человека постоянно приоткрыт. Слизистая под языком имеет сероватый цвет, изо рта исходит легко узнаваемый гнилостный запах.
По мере прогрессирования заболевания пациент становится все апатичнее за счет выраженной интоксикации продуктами жизнедеятельности бактерий и распадающимися тканями.
Фото ангины Жансуля-Людвига: как выглядит
Внешний вид пациента с ангиной Жансуля-Людвига.

Диагностика
Диагноз ангины Жансуля-Людвига выставляется на основании совокупности трех критериев:
- При наличии типичной клинической картины, описанной выше.
- На основании данных лабораторно-инструментальных исследований.
- По результатам методов специфической диагностики.
Самыми информативными инструментальными методами исследования при этой патологии являются лучевые. Рентгенография шеи и нижней челюсти показывают скопления пузырей газа в мягких тканях: подкожке и мышцах.
На снимках, полученных с помощью КТ или МРТ, пузырьки газа визуализируются еще более отчетливо. Эти методы диагностики позволяют заподозрить деструкцию мягких тканей дна рта. Достоинство рентгенографических методов в том, что они позволяют выявить болезнь на ранней стадии, когда еще состояние пациента не совсем тяжелое.
Ультразвуковое исследование подъязычных мышц позволяет увидеть некротизированные (отмершие) или отекшие мышцы, не имеющие активного кровотока.
В анализах крови отмечаются следующие изменения:
- Лейкоцитоз, при этом количество лейкоцитов прогрессивно возрастает за счет появления молодых форм, что говорит о высокой активности воспаления. Менее чем в 5% случаев отмечается лейкопения (падение числа лейкоцитов).
- Анемия — уменьшение в крови числа эритроцитов за счет их распада.
- Повышение уровня миоглобина (более 2000 нг/мл) — белка, из которого преимущественно и состоят мышцы. Появление его в крови как раз и говорит о некрозе мышц подъязычной области.
- Повышение концентрации воспалительных ферментов — серо реактивного белка и прокальцитонина.
Специфическая диагностика заключается в проведении бактериологического исследования. С его помощью можно подтвердить анаэробный характер инфекции и определить конкретного возбудителя, а в дальнейшем определить его резистентность (устойчивость) к антимикробным средствам. Недостаток этого метода в его длительности — от забора материала до выдачи результата проходит несколько дней.
Новейшие методы специфической диагностики:
- Коагглютинация и латекс агглютинация.
- Флюоресцентная микроскопия.
- Газожидкостная хроматография.
- Редоксиметрия.
- Полимеразная цепная реакция.
Достоинство этих методов в высокой скорости диагностики — результаты готовы в течение 1-3 часов.
Микроскопия отделяемого из флегмоны с окраской по Граму — древний, но по прежнему эффективный метод диагностики!
Лечение ангины Жансуля-Людвига
Все лечебные манипуляции при ангине Людвига должны проводиться в условиях отделения хирургии. Любые схемы лечения основаны на как можно более раннем проведении хирургической операции. Продолжительность курса лечения с периодом реабилитации при благоприятном исходе составляет несколько недель.
Оперативное вмешательство
Хирургическая операция проводится по экстренным показаниям — пациент готовится в течение 45-60 минут, после чего берется на операционный стол. За это время врачи стабилизируют его состояние, чтобы он как можно лучше перенес операцию — переливают в вену растворы, в том числе и препараты крови, вводят метаболические вещества.
Операция проходит под общей анестезией. Из-за особенностей локализации флегмоны пациента обязательно интубируют — вводят в горло трубку, обеспечивающую нормальное дыхание.
Операция заключается в рассечении скальпелем кожи и подкожной клетчатки над очагом воспаления с последующим раздвижением тканей тупым методом — с помощью зажима или просто пальцем. Задача хирурга заключается в том, чтобы максимально раскрыть ткани, дав к ним доступ кислорода. При выявлении некротизированных участков мышц их удаляют. Швы после такой операции не накладывают — раны оставляют зиять.
По окончанию операции в раны вводят через дополнительные разрезы перфорированные трубки (дренажи) — через них будут вводить антибиотики и антисептики, а также промывать рану. Раневую поверхность закрывают тампонами, намоченными слабым раствором марганцовки. В большинстве случаев пациентов после такой операции переводят в реанимацию для проведения интенсивной терапии и наблюдения.
Местное лечение
После операции раны постоянно промываются антисептическими растворами, ежедневно выполняются перевязки с ревизией, чтобы не допустить повторной инфекции.
Для удаления серозно-гнойного отделяемого из ран их активно промывают через дренажи. Сроки дренирования в каждом конкретном случае определяются индивидуально. Дренажи могут стоять до 2-х недель. Кроме антисептиков на раннем этапе используют мази с протеолитическими ферментами (аргосульфан и аналоги), сорбенты с противомикробным и протеолитическим действием (аниловин, колласорб).
На более поздних сроках лечения задача состоит в активации репаративных процессов — заживление ран. Применяют мази на эмульсионной основе (винилин, солкосерил, актовегин).
Внутривенные и внутримышечные препараты
Интенсивная терапия заключается в назначении внутривенных антибиотиков и противомикробных препаратов. Базовая терапия начинается с антибиотиков способных действовать на все возможные возбудители, а после определения конкретного микроорганизма препараты выбираются так, чтобы возбудитель был к ним максимально чувствительным. В тяжелых случаях все препараты вводятся в вену через внутривенные катетеры.
В качестве специфического лечения используют антигангренозную сыворотку, которая служит для нейтрализации токсинов, выделяемых в кровь возбудителями. На начальном этапе, когда возбудитель еще не установлен, вводят поливалентную сыворотку. После точной диагностики назначают моновалентный препарат, активный по отношению к конкретной клостридии.
Сыворотка вводится и в вену, и в мышцу. В первом случае она начинает действовать практически мгновенно, а при введении в мышцу создается депо, что обеспечивает продленный эффект.
Внутривенно вводятся и другие препараты, задача которых заключается в стабилизации общего состояния организма:
- водно-солевые растворы (Рингера, Лактосоль и другие);
- метаболиты (витамины и антиоксиданты);
- препараты крови (при наличии показаний): эритроцитарная масса, плазма.
При выраженной интоксикации применяют методы экстракорпоральной детоксикации (очистки крови): плазмаферез, гемофильтрация и другие.
Оксигенотерапия
Возбудитель гнилостно-некротической флегмоны очень «не любит» кислород — в его присутствии клостридии перестают расти и гибнут.
Применяют два разных метода:
- Гипербарическая оксигенация — больной с ангиной помещается в камеру, в которую закачивается под давлением воздух с повышенным содержанием кислорода. Повышенное давление позволяет кислороду более активно проникать в очаг воспаления, оказывая терапевтическое действие. Во время лечения проводят несколько сеансов ГБО. Недостаток этого метода состоит в том, что он не позволяет избавиться от циркулирующих в крови токсинов.
- Орошение ран озонированными растворами. Это менее эффективный, но более доступный метод. Распад озона в очаге с образованием активного кислорода способствует интенсификации процесса очищения раны.
Разрабатывается методика обработки ран воздушной струей, обогащенной оксидом азота, также активного в отношении клостридий.
Другие методы лечения
Ультрафиолетовое облучение аутокрови — метод заключается во взятии у пациента крови, которую затем облучают светом со специально подобранной длинной волны. Считается, что обработанная подобным образом кровь обладает определенным иммуностимулирующим воздействием. На курс лечения обычно требуется от 5 до 10 процедур.
Антимикробная фотодинамическая терапия (АФДТ) — обработка ран лазерным излучением. Предварительно производится сенсибилизация (повышение чувствительности) возбудителей с помощью метиленовой сини. В результате фотохимической реакции происходит инактивация многих микроорганизмов, но при этом не отмечается выработки у них устойчивости к лекарствам.
Облучение поляризованным светом. В ряде исследований показано, что заживление раны, образующейся после дренирования флегмоны, улучшается при облучении раневой поверхности поляризованным светом. Эффективность метода повышается при сочетании его с гидропрессивными методами санации ран.
Указанный способ очистки ран подразумевает обработку их струей асептика под давлением, что позволяет удалить большую часть гнойно-некротических масс. Облучение поляризованным светом производится во время каждой перевязки. Источник света размещается на расстоянии в 10 см от раны и включается на 8-10 минут.
Указанные методы терапии применяются на протяжении всего периода заживления ран, до полной их эпителизации (нарастание молодой кожи). Эти методики применяются только на территории России, так как больших исследований, в достаточной мере подтверждающих их эффективность, не проводилось.
Диета
В острый период заболевания, сразу после хирургической операции большинство пациентов нуждается в зондовом энтеральном питании — их кормят через зонд, так как самостоятельно глотать они не могут. В тяжелых случаях возможно парентеральное питание — через вену. Врачи используют специальные смеси, которые полностью восполняют дефицит всех нужных веществ: белков, углеводов, жиров и витаминов.
В восстановительный период необходима богатая энергией и белками диета. Рекомендуется обогатить рацион мясом (свинина, говядина). Пища должна содержать достаточное количество жира, являющегося источником энергии.
Профилактика
При появлении первых же подозрительных симптомов, которые могут свидетельствовать об этой патологии, нужно обратиться к врачу. Раннее обращение может спасти жизнь.
Предупредить возникновение флегмоны дна рта можно, придерживаясь правил гигиены рта. Любой очаг инфекции во рту должен быть санирован (очищен). Нужно заблаговременно обращаться к стоматологу при появлении кариеса, гингивита, стоматита и других воспалительных явлениях во рту. Любая форма тонзиллита должна быть выявлена и пролечена как можно раньше.
Осложнения и последствия
Гнилостно-некротическая флегмона способна привести к весьма опасным осложнениям:
- медиастинит — проникновение инфекции в средостение;
- тромбоз пещеристого синуса — поражаются сосуды головного мозга;
- сепсис;
- тромбофлебит вен лица.
Любое из указанных состояний может стать причиной смерти. В ряде случаев смертельный исход наступает прямо на операционном столе или сразу после операции из-за развития септического шока.
Заразна ли и как передаётся
Хотя ангина Людвига и является инфекционным заболеванием, она не является заразным заболеванием. Следует лишь помнить, что пациенты в период лечения должны быть изолированы от других хирургических больных. При несоблюдении правил стерильности возможен перенос возбудителя между людьми и возникновение анаэробной инфекции в других очагах.
Особенности у детей
В детском возрасте это заболевание встречается редко — его можно отнести к разряду казуистических случаев.
При беременности
Отличий в течении этой болезни, а также в ее лечении у беременных женщин и у других категорий пациентов нет. Как и любая флегмона, ангина Жансуля значительно повышает риск прерывания беременности. На ранних сроках из-за применения мощных антибиотиков рекомендуется прерывание беременности по медицинским показаниям.
Видео про ангину
Флегмоны дна полости рта, частным случаем которых является ангина Жансуля-Людвига, часто приводят к осложнениям (медиастиниту) и требуют очень сложного хирургического лечения.
Прогноз
Ангина Жансуля-Людвига весьма опасное заболевание, без хирургического лечения она в 100% случаев приводит к летальному исходу. Даже при вовремя проведенной операции на фоне массивной антибиотикотерапии и при использовании антиклостридиальных сывороток смертность составляет 8%.
Источник

Ангина Людвига — это гнилостно-некротическое воспаление дна ротовой полости с поражением смежной подбородочной и подъязычной областей. Клинически проявляется резкой болью в горле, ограничением акта глотания, отёком шейной подкожно-жировой клетчатки, подъёмом температуры и другими симптомами общей интоксикации. Диагностика заключается в проведении общего анализа крови, рентгенографии, КТ или МРТ области шеи. Лечебные мероприятия предполагают раннее хирургическое вмешательство, применение антитоксической сыворотки и антибиотиков, дезинтоксикационную и гипербаротерапию.
Общие сведения
Ангина Жансуля-Людвига представляет собой тяжёлую хирургическую патологию, возникающую вследствие размножения в тканях подчелюстной области патогенных анаэробных микроорганизмов. Заболевание было описано французским хирургом Ж. Жансулем в 1830 г. и дополнено его немецким коллегой Л.Ф. фон Людвигом в 1836 г. В литературе также встречается под названиями «удушающая болезнь», «злокачественная ангина», «железный ошейник», «гнилостно-некротическая флегмона». Является редкой патологией: за последние четверть века в практической оториноларингологии имеется около 40 сообщений о заболевании. Большая часть случаев приходится на мужчин в возрасте от 25 до 65 лет. В доантибактериальный период количество летальных исходов от ангины Людвига достигало отметки 50% и более.
Ангина Людвига
Причины
Этиологическим агентом чаще выступает анаэробная флора, в основном, клостридии в сочетании со стрептококками. Реже обнаруживаются фузобактерии, золотистые стафилококки, спирохеты, кишечная палочка и другие. В последние годы чаще встречается микст-инфекция. Но сам воспалительный процесс возникает при наличии следующих причинных факторов:
- Стоматологические заболевания. Приводить к ангине Людвига способно воспаление зубной ткани и дёсен – периостит, периодонтит, перикоронит, гингивит, стоматит, болезнь Бехчета. Значимая роль в этиологии флегмоны дна полости рта отводится запущенному кариозному процессу в области вторых-третьих моляров нижней челюсти.
- ЛОР-заболевания. Кроме одонтогенных причин, источниками развития ангины Жансуля могут являться инфекционные патологии носоглотки и околоносовых пазух – тонзиллит, заглоточный и паратонзиллярный абсцесс, аденоидит, фарингит и синуситы. Постоянное присутствие вирулентной флоры повышает вероятность гнилостно-некротического воспаления тканей дна полости рта.
- Травмы. Заболевание может провоцироваться травмами мягких тканей поднижнечелюстного пространства и челюстно-лицевой зоны, длительным пребыванием в верхних дыхательных путях инородного тела, пирсингом языка. Травматическое повреждение создаёт предпосылки для развития бактериальной инфекции, которая с током крови может достичь подчелюстного пространства.
В группу риска входят пациенты с наличием сахарного диабета, онкозаболеваний, тяжёлых аутоиммунных патологий, иммунодефицитных состояний (СПИД, недостаточность IgG, синдром Веста и др.), низким уровнем гигиены ротовой полости. Заболевание чаще выявляется у людей, страдающих алкоголизмом, употребляющих наркотические средства и имеющих низкий социальный статус. Особенно высок риск у лиц, получающих цитостатическую или гормональную терапию.
Патогенез
Под воздействием инфекционных агентов в поднижнечелюстном пространстве начинается процесс воспаления, переходящий на мышцы полости рта. В большинстве случаев оно распространяется от челюстно-подъязычной мышцы вниз по подкожной клетчатке до уровня ключиц. При наличии интеркуррентных заболеваний, отягчающих течение ангины Людвига, воспаление через шилоязычную мышцу способно достигать глоточно-верхнечелюстного и заднеглоточного пространств, захватывая верхнее средостение.
Мышечные структуры утолщаются, в отдельных местах или на всём протяжении происходят их некротические изменения. Характерная особенность — отсутствие гноеобразования. Обнаруживаются лишь участки расплавления и размягчения мускулатуры, из которых при разрезе отходит большое количество отделяемого тёмного цвета с пузырьками газа и резким зловонным запахом. Поражённые мышцы вначале приобретает бледно-красную, а затем тёмно-коричневую окраску, хрупкую и легко рвущуюся структуру. Сохранившиеся участки отличаются сухостью, минимальными кровоизлияниями, отсутствием признаков экссудации и пролиферации.
Симптомы ангины Людвига
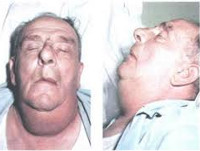
Начало заболевания стремительное. В первые сутки температура субфебрильная, но затем быстро достигает отметки в 39-40°C. Кожа лица и шеи приобретает землистый оттенок и бледность, но в ряде случаев она может оставаться неизменной. Спустя 2-3 суток на кожном покрове появляются пятна бронзового цвета, которые со временем сменяются на синюшные. Постоянно прогрессирующая отёчность мягких тканей способствует нарушению дыхания. При её распространении на глотку нарушается акт глотания. При переходе на гортань голос становится сиплым, речь затрудняется, вплоть до полного отсутствия.
Заметно выражен интоксикационный синдром. Возникшие возбуждение или эйфория сменяются апатией, заторможенностью. Быстро присоединяются общая слабость, недомогание, головные боли, разбитость, бессонница, рвота, при тяжёлом течении — бред и галлюцинации. Артериальное давление склонно к снижению, пульс слабого наполнения, ритмичный, до 130-140 ударов в минуту. При отсутствии лечения симптомы интоксикации усиливаются. Заметно ухудшается общее состояние, температура принимает волнообразный характер. Появляются профузные поты, потрясающий озноб, нарушения сознания.
При ангине Людвига отмечается характерный внешний вид больного. Рот полуоткрыт, из него исходит неприятный гнилостный запах. Присутствует периодическое слюнотечение в уголках рта, жевательная функция ограничена. Язык обложен коричневатым налётом, увеличен, приподнят и несколько отодвинут кзади. Пациент занимает вынужденное полусидячее положение, старается не двигать шеей, чтобы избежать возникновения болевых ощущений. Припухшие, отёчные ткани на ощупь очень плотные, «деревянистые» и болезненные. В некоторых случаях возможно малосимптомное течение ангины с минимальными явлениями интоксикации.
Осложнения
При отсутствии должного лечения или при наличии у пациента выраженного иммунодефицита болезнь чревата рядом серьёзных осложнений, которые несут прямую угрозу для жизни. Местные осложнения представлены асфиксией и развитием газовой гангрены. Гематогенное распространение инфекции приводит к возникновению медиастинита, менингита, бактериального эндокардита и тромбоза пещеристого синуса. Из функциональных нарушений наиболее опасны острая печёночная и почечная недостаточность. Основными причинами смерти являются сепсис, инфекционно-токсический шок и полиорганная недостаточность.
Диагностика
Диагностикой ангины Людвига занимаются врачи-терапевты, оториноларингологи и хирурги. В типичных случаях распознавание патологии не вызывает трудностей, правильный диагноз можно поставить на основании характерного внешнего вида пациента и анамнестических сведений. Для уточнения диагноза проводится:
- Оценка объективных данных. Осмотр позволяет выявить отёчность тканей, изменение цвета кожного покрова, вынужденное положение пациента. Пальпаторно обнаруживается выраженная плотность инфильтрата и незначительное усиление болезненности. Проведение орофарингоскопии затруднительно из-за ограничения открывания рта. С её помощь можно определить увеличение в размерах языка, отёчность и гиперемию слизистой оболочки заднего отдела ротовой полости.
- Лабораторные исследования. ОАК указывает на преобладающий лейкоцитоз с увеличением числа палочкоядерных нейтрофилов, повышение СОЭ более 50-60 мм/ч, снижение гемоглобина. В 5% случаев выявляются лейкопения и тромбоцитопения. Для биохимического анализа характерно повышение миоглобина и острофазовых показателей — С-реактивного белка, сиаловых кислот и серомукоида. После вскрытия флегмоны осуществляется бактериальный посев микрофлоры.
- Лучевые методы. Рентгенография в боковой и прямой проекциях, МРТ и КТ тканей шеи применяются для обнаружения инфильтрата с наличием газовых пузырьков, характерных для анаэробной инфекции. Ультразвуковое исследование используется для визуализации основного очага воспаления и обнаружения увеличенных лимфатических узлов.
Дифференциальная диагностика проводится с флегмоной шеи, токсической формой дифтерии, острым эпиглоттитом, стенозирующим ларинготрахеитом, ангинозно-бубонной формой туляремии и заглоточным абсцессом. Для постановки диагноза необходима консультация врача-инфекциониста и челюстно-лицевого хирурга.
Лечение ангины Людвига
Лечение проводится в условиях хирургического и реанимационного стационаров. Больному обеспечивают полноценный покой, минимизируют контакт с окружающими людьми, назначают диету, включающую в себя достаточное количество белка и витаминов. При отсутствии осложнений и своевременном обращении к специалистам весь период лечения и реабилитации занимает 2–2,5 недели. Комплекс неотложных и плановых мероприятий включает:
- Хирургическое вмешательство. Осуществляется по экстренным показаниям под общей анестезией. Заключается в широком рассечении поражённой области с целью увеличения доступа кислорода. Выявленные омертвевшие участки подвергаются некрэктомии. Швы после операции не накладываются, в ране оставляют тампон с антисептиком. Через дополнительные разрезы устанавливают дренажи для дальнейшего введения лекарственных средств.
- Медикаментозную терапию. Производится назначение антибактериальных препаратов из группы пенициллинов, тетрациклинов и нитроимидазолов. Осуществляется введение противогангренозной сыворотки, содержащие антитоксины основных возбудителей газовой гангрены. С дезинтоксикационной целью в больших количествах применяются растворы кровезаменителей (реополиглюкин, гемодез) и солевые растворы. Для местного лечения ангины Людвига используются повязки с антисептиками, мази с протеолитическимии ферментами, а на конечном этапе репаранты — средства, способствующие заживлению раневых дефектов.
- Физиотерапевтическое лечение. Назначают облучение поляризованным светом, магнитотерапию, лазерное и ультрафиолетовое воздействие на рану. Применяется гипербарическая оксигенация, суть которой состоит в помещении пациента в камеру с повышенным содержанием О2. Кислород, попадая в очаг воспаления, оказывает губительное действие на анаэробную флору. Также используются озонированные растворы и инсуффляции кислорода посредством катетера. Разрабатывается методика обработки раневой поверхности воздушной струёй, содержащей оксид азота.
Прогноз и профилактика
Прогноз при правильно проведённом лечении благоприятный, при развитии осложнений заметно ухудшается. Летальность от ангины Жансуля-Людвига на сегодняшний день составляет около 8-10%. Профилактические мероприятия направлены на соблюдение гигиены полости рта, своевременное лечение таких заболеваний, как кариес, периодонтит, периостит, стоматит, гингивит, тонзиллит. Не менее важны предохранение слизистой от излишней травматизации, незамедлительное удаление инородных тел дыхательных путей, антисептическая обработка ран в области шеи, глотки, дёсен.
Источник

