Что происходит в организме при ангине
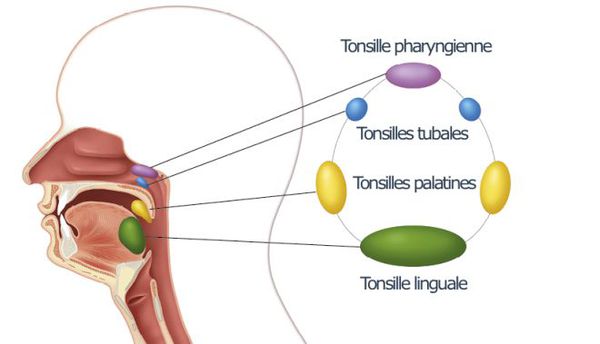
Ангиной называется воспаление или инфекционное заболевание миндалин.
Продолжение ниже ⇓
Что происходит в организме при ангине?
В нашем теле находятся две пары миндалин. Небные миндалины располагаются на задней стенке глотки. Языковые миндалины находятся на задней части языка и их нельзя увидеть, заглянув в ротовую полость. При ангине обычно происходят воспаления или инфекционные заболевания небных миндалин. Но иногда инфекция может распространяться и на языковые миндалины и на лимфатические узлы в задней части горла.
Каковы причины и риски, связанные с ангиной?
Наиболее частыми причинами ангины являются:
- бактерии, такие как, например, гемофильные бактерии
- вирусы, такие как аденовирус или вирус Эпштейна-Барр, которые также вызывают мононуклеоз
- дифтерия – серьезное заболевание, которое приводит к пленчатому налету в горле. Дифтерию можно предотвратить с помощью вакцины АКДС (ассоциированная коклюшно-дифтерийно-столбнячная вакцина).
Подострая ангина чаще всего вызывается актиномицетами – обычными бактериями, обитающими в полости рта, которые могут вызвать ангину.
При хронической ангине всегда обнаруживается давняя инфекция, которая почти всегда имеет бактериальную причину.
Симптомы и признаки ангины
Существуют три формы ангины:
- острая, с быстрым началом заметных и явных симптомов
- подострая, с медленным началом и менее очевидными симптомами
- хроническая, с периодическими симптомами, которые сохраняются в течение долгого времени
К симптомам острой ангины относятся:
- резко начавшаяся сильная боль в горле, которая усиливается с течением времени
- температура – от умеренно высокой, до высокой
- затруднение при глотании
- красные увеличенные миндалины, возможно с гноем, на поверхности миндалин или вокруг них
- опухшие или увеличенные лимфатические узлы под челюстью
Симптомы подострой ангины могут длиться от 3 недель до 3 месяцев, и включают в себя:
- несколько увеличенные миндалины
- зловонные, вязкие выделения, которые скапливаются в углублениях на миндалинах
- боль в горле от умеренной, до сильной
- неприятный запах изо рта
- неприятный вкус во рту
- слегка опухшие лимфатические узлы
К симптомам хронической ангины относятся:
- увеличенные, слегка красные миндалины с углублениями
- слегка увеличенные лимфатические узлы, которые обычно не вызывают боли при касании
- боль в горле, которая появляется и исчезает с периодичностью
Диагностика ангины и тестирование
Врач может диагностировать острую ангину, основываясь на здоровье человека, истории болезни и физическом осмотре. Анализ бактериальной культуры, взятый из горла, может помочь определить организмы, вызвавшие инфекцию. Полный анализ крови также может помочь определить, вызвана ли ангина вирусами или бактериями.
Если присутствует мононуклеоз, то лимфатические узлы на шее, подмышками и в паху будут расширены. Может быть сделан титр антител, для проверки наличия антител к вирусу Эпштейна-Барр.
Врач может диагностировать подострую и хроническую ангину, основываясь на истории болезни пациента и физическом осмотре.
Профилактика заболевания
Что можно сделать, чтобы предотвратить ангину?
Лучший способ предотвратить острую ангину – избегать людей, которые имеют инфекцию горла или любую бактериальную или вирусную инфекцию, так как это может привести к заражению острой ангиной.
Человек может заболеть острой ангиной в следующих случаях:
- вступление в контакт с кем-то, кто имеет острый фарингит или мононуклеоз
- заболевание острым фарингитом, который может развиться в ангину
- обмен посудой или зубными щетками с кем-то, кто является носителем стрептококковых бактерий или вируса Эпштейна-Барр
Не существует способов предотвращения подострой ангины или хронической ангины.
Каковы долгосрочные последствия ангины?
Как правило, нет никаких существенных долгосрочных последствий в результате любой из трех форм ангины. Тем не менее, затруднение глотания или дыхания во время сна может привести к хронической инфекции и вызвать увеличение миндалин. Врач может рекомендовать тонзилэктомию, или удаление миндалин, при наличии рецидивирующих инфекций или трудностей с глотанием и дыханием.
Каковы риски для других людей?
Стрептококковые бактерии, дифтерия, и вирусы Эпштейна-Барр являются заразными.
Лечение ангины и мониторинг
Какие методы применяются для лечения ангины?
Острая ангина обычно лечится с помощью:
- обезболивающих
- полоскания горла
- лекарств, понижающих лихорадку
При острой ангине, вызванной бактериями стрептококка, антибиотики, как правило, вылечивают инфекцию. К сожалению, некоторые стрептококковые бактерии становятся устойчивыми к пенициллину. Это означает, что необходимо использовать более высокие дозы амоксициллина или другого антибиотика.
Так как антибиотики не являются эффективными против вирусов, то единственным способом лечения ангины, вызванной вирусной инфекцией, являются препараты для снижения температуры и болевых ощущений. При серьезных симптомах могут применяться оральные стероиды в течение короткого периода времени.
Оральные стероиды могут уменьшить симптомы ангины, вызванной мононуклеозом. Антибиотики могут быть полезными в профилактике ангины.
При подострой ангине, вызванной актиномицетами, эффективными средствами являются пенициллин и клиндамицин. Если эти антибиотики не действуют, то пациент может удалить выделения с миндалин с помощью пальца или специального инструмента. В некоторых случаях требуется удаление миндалин.
В случае хронической ангины, антибиотики в сочетании с оральными стероидами могут побороть инфекцию. Если нет, то миндалины должны быть удалены.
Удаление миндалин могут быть рекомендовано врачом, если человек имеет в истории болезни:
- от 3 до 5 бактериальных инфекций в миндалинах в течение 3 до 5 лет
- более 6 эпизодов ангины в течение одного года
- хронический тонзиллит, или инфекции миндалин, которые не реагируют на антибиотики
- увеличение миндалин, которое вызывает апноэ сна, нарушение дыхания во время сна
- увеличение миндалин, которое вызывает затруднение глотания, особенно у детей
Каковы побочные эффекты лечения ангины?
Побочные эффекты зависят от используемых лекарств, но также могут включать аллергические реакции и расстройства желудка. Операция по удалению миндалин может вызвать кровотечение, инфекцию или аллергическую реакцию на анестезию.
Что происходит после лечения ангины?
Большинство вирусных эпизодов ангины вылечиваются без дальнейших проблем. Антибиотики должны уничтожить стрептококковые или другие бактерии. После восстановительного периода после тонзилэктомии, пациент не должен испытывать каких-либо симптомов ангины.
Как проводится мониторинг ангины?
Любые новые симптомы или ухудшение имеющихся симптомов ангины – повод для обращения к врачу.
© Авторы и рецензенты: редакционный коллектив оздоровительного портала «На здоровье!». Все права защищены.
Источник
Над статьей доктора
Александрова П.А.
работали
литературный редактор
Маргарита Тихонова,
научный редактор
Сергей Федосов
Дата публикации 5 октября 2018 г.Обновлено 19 июля 2019 г.
Определение болезни. Причины заболевания
Ангина (от латинского «angile» — давить, сжимать) — острое инфекционное заболевание, вызываемое исключительно бета-гемолитическим стрептококком группы А, который поражает лимфоидный аппарат глотки. Клинически характеризуется синдромом общей инфекционной интоксикации, острым тонзиллитом и углочелюстным лимфаденитом.
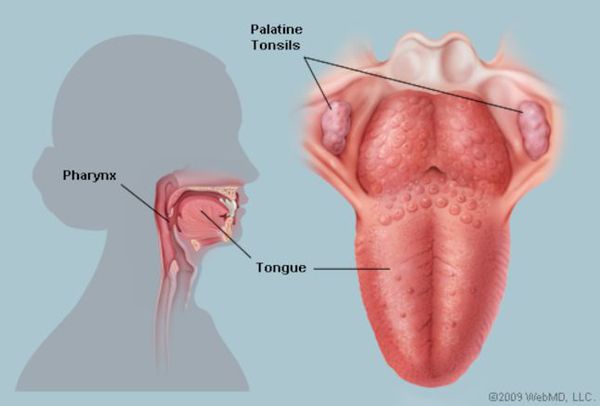
Этиология
Царство — бактерии
Род — стрептококки
Впервые стрептококк был обнаружен т. Бильротом в 1874 году.
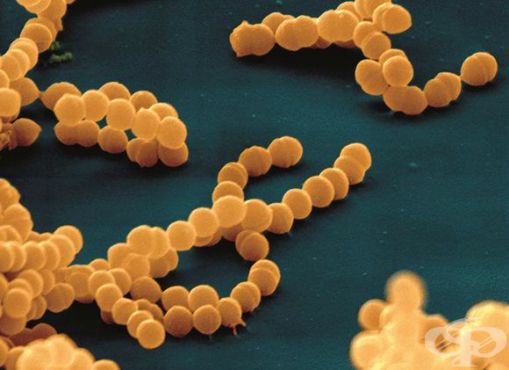
Стрептококки являются неподвижными грамположительными бактериями. Они располагаются парами, цепочками. Их таксономическое деление основано на различиях строения А-липополисахарида (обеспечивает сродство к соединительной ткани).
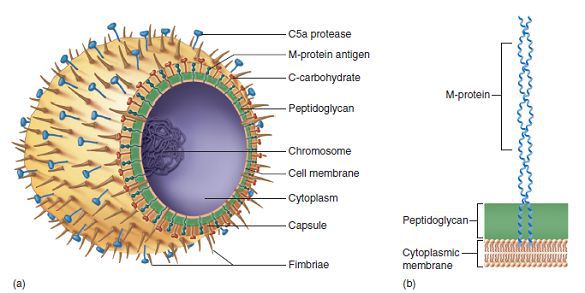
Строение стрептококка:
- Протеины клеточной стенки:
- М — подавляет фагоцитоз, имеет сродство к соединительной ткани сердца;
- Т — фактор типоспецифичности;
- R — нуклеопротеид;
- Протеиназа — вызывает набухание соединительной ткани сердца;
- Стрептокиназа — участвует в переводе плазмина в плазминоген, т. е. вызывает фибринолиз
- Липотейхоевая кислота — обладает сродством к эпителию лимфоидного аппарата глотки, обеспечивает фиксацию стрептококка, т. е. является рецептором;
- Гиалуроновая кислота — входит в состав капсулы, препятствует фагоцитозу возбудителя и расщепляет гликозаминогликаны;
- Стрептолизины:
- S (гемолиз эритроцитов, иммуносупрессия);
- О (кардиотоксичен — воздействует на митохондрии, блокирует тканевое дыхание в сердечной мышце и нарушает проведение сердечных импульсов);
- Эритрогенный экзотоксин — т. н. токсин Дика, вызывающий типичные проявления скарлатины, а в совокупности с другими факторами патогенности поражает капилляры, вызывая точечную сыпь. Первичная инфекция, как правило, протекает по типу скарлатины, а все повторные заражения — по типу ангины, так как к токсину Дика вырабатывается иммунитет. Однако следует помнить, что проявления жизни на Земле весьма обширны и многообразны, и не всегда подчиняются правилам — иногда скарлатина не проявляется, например, при субклинической форме, когда первичное заболевание протекает скрыто, а иммунитет к токсину формируется, или конкретный штамм стрептококка является нетоксигенным, т. е. не вырабатывает токсин, и первая встреча с возбудителем будет типичной ангиной. Также возможна повторная скарлатина, вызванная различными антигенными вариантами стрептококка).
При реакции организма на разные типы стрептококков выделяют однородный иммунитет (стойкий полииммунитет), который защищает от заражения, а также моноиммунитет (обусловленный бактериальными типоспецифичными М-антигенами), который не предохраняет от заболевания другими типами.
Возбудитель чувствителен к высыханию, погибает при нагревании до 60°C за 30 минут, высокочувствителен к антибиотикам пенициллинового и цефалоспоринового рядов. Стрептококки размножаются на кровяном агаре (вызывают гемолиз эритроцитов), могут расти в молочных продуктах, мясном фарше и салатах.[2][3][4]
Эпидемиология
Антропоноз. Источник инфекции — больные ангиной, скарлатиной и другими формами стрептококковой инфекции (бета-гемолитический стрептококк группы А) и носители стрептококка.
Механизм передачи: аэрозольный (путь передачи воздушно-капельный), возможен алиментарный (связанный с неполноценным питанием) и контактный пути передачи, особенно у детей раннего возраста.
Восприимчивость к инфекции высокая, сезонность осенне-зимняя. Значительную роль в распространении заболевания имеет повышенная скученность населения.[1][3][5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ангины
Инкубационный период — до 2-х суток. Начало острое.
Синдромы:
- общей инфекционной интоксикации;
- тонзиллита (острый, гнойный);
- углочелюстного лимфаденита.
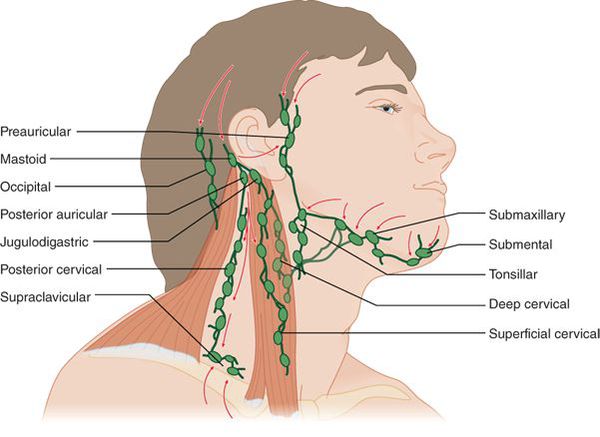
В классическом представлении заболевание начинается остро с повышения температуры тела до 38-40°C, озноба, слабости и потливости. Лихорадка постоянного типа. ЧСС соответствует температуре тела. Появляется головная боль (тупая, без чёткой локализации), выраженная ломота в мышцах и суставах, выраженные боли в горле в первые сутки заболевания. Вначале боли в горле проявляются при глотании, затем переходят в постоянное проявление и могут отдавать в ухо. Кожа лица гиперемирована, глаза блестят. Увеличиваются углочелюстные лимфоузлы, становятся очень болезненными, плотноэластической консистенции, не спаяны между собой и окружающими тканями.
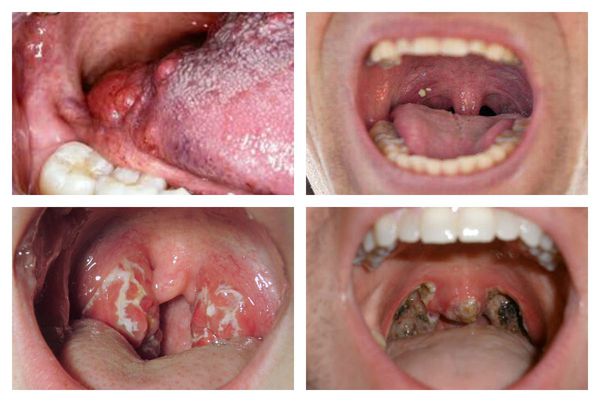
Очень характерными являются данные, получаемые при фарингоскопии:
- открывание рта свободное;
- нёбные дужки, язычок, миндалины и мягкое нёбо в первые дни ярко гиперемированы.
Миндалины отёчные, красного цвета («сочные»), что соответствует катаральному тонзиллиту. Обычно эту стадию заболевания не распознают (не успевают) и яркая визуализация наступает на вторые сутки заболевания, когда в ткани миндалин образуются фолликулы белого цвета, размерами 2-3 мм, возвышающиеся над поверхностью ткани миндалин — развивается фолликулярный тонзиллит.
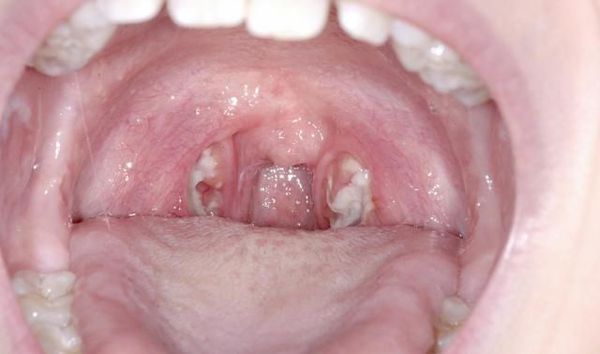
С третьего дня в лакунах появляется отделяемое жёлто-белого цвета (гной) — фолликулярно-лакунарный тонзиллит.
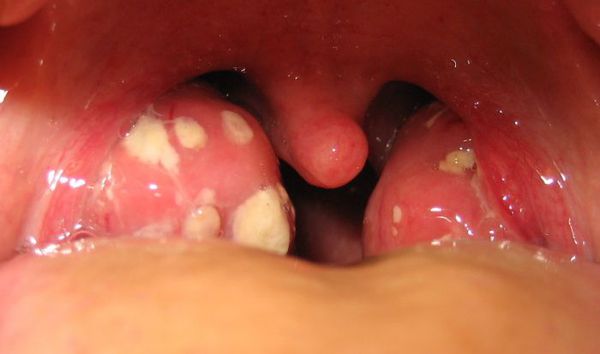
Далее при тяжёлых формах возникает некротический тонзиллит: тёмно-серый цвет миндалин, после отторжения гнойно-некротических масс остаются дефекты ткани.
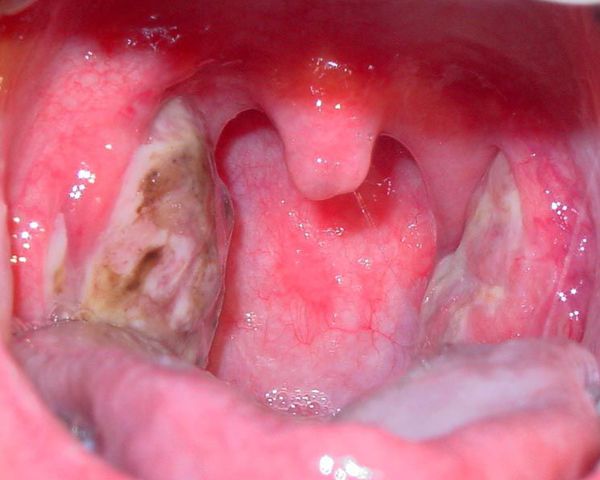
Необходимо помнить, что гнойный налёт при ангине не распространяется за пределы миндалин, легко снимается, не тонет в воде — появление каких-либо других вариантов течения является поводом для сомнения в диагнозе.[2][3][5][6]
Патогенез ангины
Ворота инфекции — лимфоидные образования кольца Пирогова — Лангханса. Происходит проникновение в них стрептококков, воспалительная реакция и дальнейшее распространение возбудителя, его токсинов и продуктов распада бактерий и клеток организма по лимфатическим путям в углочелюстные лимфоузлы (углочелюстной лимфаденит).

При благоприятном течении этим процесс ограничивается. При барьерной недостаточности стрептококки проникают в околоминдаликовую клетчатку (паратонзиллит, паратонзиллярный абсцесс), вызывают токсическое поражение всего организма. При проходе через слуховую трубу в среднее ухо возбудитель способен вызвать развитие отита и синусита. Достаточно редко при выраженном иммунодефиците развивается сепсис.
В ответ на проникновение бактериальных антигенов в организме больного образуются антитела, которые при взаимодействии с антигенами образуют циркулирующие иммунные комплексы антиген-антитело (АГ-АТ). В норме они разрушаются путём фагоцитоза, комплементом и не вызывают иммунопатологических реакций. Однако бывают ситуации, когда механизмы элиминации не срабатывают.
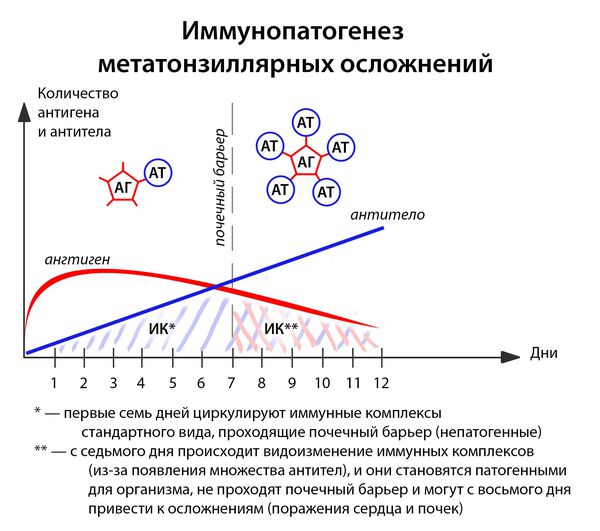
Иммунные комплексы оседают на базальной мембране сосудов (почек) и разрушают её. Далее происходит разрушение подлежащей соединительной ткани. Условиями для этого являются:
- большое количество образующихся иммунных комплексов (при сильном иммунитете, например, у подростков до 17 лет);
- массивная антигенемия (при несвоевременном лечении, высокой вирулентности возбудителя);
- частые повторные заболевания (2 года после перенесенной ангины — это период повышенного риска).
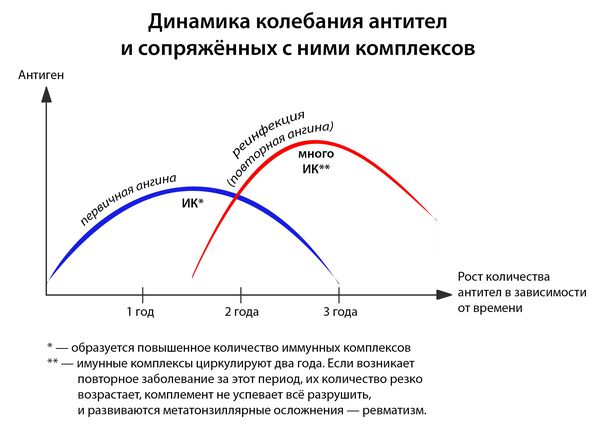
Иммунитет развивается с третьего дня: макрофаги подготавливают антигены, образуется суперантиген, и лишь затем передают его Т- и В-лимфоцитам, вырабатывающим специфические антитела.[1][3][4]
Классификация и стадии развития ангины
По степени тяжести ангина бывает:
- лёгкой;
- среднетяжёлой;
- тяжёлой.
По клинической форме:
- первичная (возникшая впервые или не раньше двух лет после ангины, перенесённой ранее);
- повторная (результат реинфицирования людей с повышенной восприимчивостью в течении двух лет от первичной ангины).
По характеру воспаления миндалин:
- катаральная (покраснение и отёк миндалин);
- фолликулярная (фолликулы белого цвета в ткани миндалин);
- лакунарная (гнойное отделяемое из лакун миндалин);
- некротическая (некроз ткани миндалин);
- гнойно-некротическая (некроз и гнойное расплавление ткани миндалин).
По локализации:
- ангина язычной миндалины;
- ангина гортанных валиков;
- ангина нёбных миндалин;
- комбинированная ангина.[3][4]
Осложнения ангины
Осложнения ангины включают пара и метатонзиллярные процессы.
В острый период могут возникнуть:
- паратонзиллит, паратонзиллярный абсцесс (усиление лихорадки, односторонний характер болей, гиперсаливация, болезненность при открывании рта, асимметрия язычка, односторонний отёк, выраженная гиперемия мягкого нёба);
- инфекционно-токсический миокардит (боли в сердце, перебои в его работе, изменение размеров сердца, появление шумов, одышка, повышение ЛДГ на 1-2 нормы);
- синусит (воспаление придаточных пазух носа);
- медиастенит (воспаление органов средостения — появление боли за грудиной, одышка);
- заглоточный абсцесс (нагноение лимфатических узлов и клетчатки заглоточного пространства — затруднение глотания, одышка, усиление инотоксикации);
- сепсис (полиорганное заражение, циркуляция возбудителя в крови).
В период выздоровления:
- ревматическая лихорадка (боли в суставах, поражение сердца, почек);
- инфекционно-токсический миокардит (чаще при первичной форме — перебои в работе сердца, боли, одышка);
- полиартрит (боли в различных группах суставов);
- гломерулонефрит (возникает на 8-9 дни болезни — боли в области поясницы, новая волна лихорадки, изменения в анализах мочи);
- холецистохолангит (выраженные боли в области правого подреберья, потемнение мочи, пожелтение кожи, тошнота, рвота).[1][2]
Диагностика ангины
Лабораторная диагностика
К методам лабораторной диагностики относятся:
- клинический анализ крови (нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ);
- общий анализ мочи (мочевой синдром при осложнениях);
- ЭКГ (выполняется в день поступления и при выписке, могут быть признаки гипоксии, нарушения проводимости);
- бактериальный посев с миндалин (мазок) на бета-гемолитический стрептококк (и дифтерию);
- биохимия крови (АСЛО, РФ, СРБ).[3][4]
Дифференциальная диагностика
Боли в горле и повышение температуры тела являются достаточно частыми симптомами множества заболеваний, поэтому вопросы отличия ангины от других патологий являются основополагающими в практике любого врача:
- дифтерия зева (подострое начало заболевания, ломота и боли в мышцах отсутствуют или незначительны, при выраженности визуального воспалительного процесса миндалин незначительная боль в горле, синюшный характер гиперемии, налёт с миндалин снимается с трудом, тонет в воде);
- острое респираторное заболевание — поражается не паренхима миндалин, а в основном слизистая оболочка ротоглотки и других отделов респираторного тракта, отсутствует углочелюстной лимфаденит;
- ангина Симановского — Плаута — Венсана — слабо выраженный синдром общей инфекционной интоксикации, поражения только одной миндалины в виде язвы блюдцеобразной формы, покрытой легко снимающимся жёлто-белым налётом, после удаления которого образуется дефект ткани без кровоточивости, нет углочелюстного лимфаденита;
- скарлатина — резко выраженный синдром общей инфекционной интоксикации, точечная сыпь, отсутствие ангины в анамнезе, вид «пылающего зева», бледный и чистый от сыпи носогубный треугольник;
- инфекционный мононуклеоз — постепенное начало заболевания, генерализованная лимфаденопатия, увеличение печени и селезёнки;
- ангинозная форма туляремии — выраженный синдром общей инфекционной интоксикации, бубоны, серовато-белый односторонний налёт, снимающийся с трудом;
- острый лейкоз и агранулоцитоз — некротический тонзиллит с выходом некроза за пределы миндалины, септическая лихорадка, увеличение печени и селезёнки;
- герпангина — папулы бело-серого цвета на слизистой оболочке ротоглотки до 4 мм, затем эрозии, часто в совокупности с другими проявлениями энтеровирусной инфекции;
- обострение хронического тонзиллита — хронический тонзиллит не является инфекционным процессом в прямом понимании, он обусловлен образованием спаек между лакунами и/или нёбными дужками, в результате чего образуются полости, где скапливаются микробы (УПФ, слущенный эпителий, остатки пищи и др.), из-за разложения которых возникает вялотекущий воспалительный процесс. При снижении защитных сил организма происходит активизация процесса и обострение, проявляющееся в повышенной чувствительности углочелюстных лимфатических узлов, увеличении миндалин в размере до различных величин, что не имеет явного значения в плане проявлений, при надавливании на миндалины происходит выделение казеозных масс. Начало при таких процессах постепенное, отсутствует явный синдром общей интоксикации.[2][3][5][6]
Лечение ангины
Лечение осуществляется в домашних условиях, тяжёлые и осложнённые формы ангины лечатся в стационаре.
Режим палатный, диета — общий стол, при выраженном болевом синдроме показана механически и химически щадящая пища, обильное питьё.
Несмотря на длительное и широкое применение антибактериальных препаратов первого поколения бета-гемолитический стрептококк остаётся высокочувствителен к пенициллиновой и аминопенициллиновой группе антибиотиков, которые и являются препаратами первого выбора терапии — к концу вторых суток применения антибиотиков возбудитель уже погибает. При невозможности использования препаратов данных групп возможна замена на цефалоспориновый или макролидный ряд антибиотиков.
При лечении на дому первые три дня показано активное ежедневное наблюдение врача в целях своевременного выявления развития осложнений и исключения дифтерии зева.
В качестве патогенетической и симптоматической терапии широко используется:
- орошение ротоглотки и миндалин растворами антисептиков;
- полоскания горла;
- применение антигистаминных, общеукрепляющих средств;
- при выраженном синдроме общей инфекционной интоксикации — дезинтоксикационная парентеральная инфузионная терапия.
При развитии осложнений, например, паратонзиллярного абсцесса производится вскрытие гнойника под местной анестезией и его санация.
Выписка больных осуществляется не ранее семи дней нормализации температуры тела при условии нормальных анализов крови, мочи и ЭКГ.[2][3][6]
Прогноз. Профилактика
Прогноз обычно благоприятный. У людей с тяжёлым иммунодефицитом повышенный риск развития осложнений в острый период болезни.
Специфическая профилактика не разработана. Основное значение при возникновении очага заболевания имеют:
- изоляция больного и его лечение;
- обследование и санация контактных лиц (бактерионосителей);
- при частых повторных заболеваниях — бициллинопрофилактика, по показаниям — удаление миндалин (решение принимает ЛОР-врач);
- здоровый образ жизни, закаливание, приём витаминов.[reference:][4]
Источник

