Болезнь похожая на ангину но не ангина

Проявления инфекционного мононуклеоза могут быть похожи на обычное ОРЗ. Поэтому мононуклеоз часто остается нераспознанным, и родители начинают бить тревогу лишь тогда, когда сталкиваются с последствиями болезни. Что нужно сделать для своевременной диагностики заболевания?
Самая высокая заболеваемость мононуклеозом отмечается среди детей 3-9 лет, но чаще всего болезнь у них протекает в легких формах, которые наиболее сложны для диагностики и часто остаются нераспознанными. Основная опасность этой инфекции в том, что после перенесенного заболевания у ребенка длительно сохраняются нарушения в иммунной системе, и он становится восприимчивым к самым разнообразным микроорганизмам — бактериям, вирусам, грибам, которые могут стать причиной многочисленных инфекционных осложнений.
Инфекционный мононуклеоз — это вирусная инфекция, для которой характерны поражение лимфатических узлов, печени и селезенки, ангина и повышение температуры.
Дети первого года жизни, как правило, не болеют: они защищены антителами, полученными от матери во время внутриутробного периода развития (при условии, что мать в свое время перенесла эту инфекцию).
Возбудитель заболевания
Вызывает заболевание вирус Эпштейна-Барр, являющийся близким «родственником» вируса герпеса. Свое название этот вирус получил в честь двух канадских исследователей, которые открыли его в 1964 г. Вирус распространен во всем мире, и его можно обнаружить у большей части взрослого населения планеты. Подобно вирусу простого герпеса, однажды проникнув в организм, вирус Эпштейна-Барр навсегда остается в нем. Заболеваемость отмечается круглый год, подъемы ее случаются весной и осенью.
Вирус мало устойчив к внешним воздействиям и быстро погибает вне организма человека. Заразность его не очень велика, поэтому инфекционный мононуклеоз никогда не протекает в виде эпидемий — отмечаются только отдельные (спорадические) случаи или небольшие локальные вспышки. Передается вирус воздушно-капельным путем, но для заражения требуется длительный контакт с больным. Еще вирусные частицы можно обнаружить в слюне больного или вирусоносителя, и вторым путем передачи возбудителя может быть контактный: болезнь передается через игрушки или другие предметы, на которые попала инфицированная слюна.
После заражения вирус проникает в слизистую оболочку верхних дыхательных путей, размножается там, проникает в миндалины и лимфатические узлы. Он поражает практически все лимфоузлы, печень, селезенку. Взамен В-лимфоцитов, зараженных и поврежденных вирусом, организм начинает вырабатывать новые клетки, получившие название «атипичные мононуклеары». Они отсутствуют у здоровых людей, а их название определило современное название болезни — «мононуклеоз».
Симптомы
Первые признаки заболевания можно обнаружить через неделю-две после заражения. Иногда инкубационный период более длительный (может увеличиваться до 1-1,5 месяцев).
Заболевание начинается остро, с быстрым подъемом температуры до высоких цифр (38-39°С). У больного увеличиваются все лимфатические узлы, особенно заднешейные, затылочные и подчелюстные. Их увеличение заметно на глаз, при надавливании они безболезненны.
Практически всегда при инфекционном мононуклеозе поражается носоглотка и миндалины. У больных отмечается заложенность носа и затруднение носового дыхания, осиплость голоса. Дети часто храпят во сне. Небные миндалины (гланды) увеличены и воспалены, часто на них появляются налеты (сплошные или в виде отдельных островков), которые могут быть похожими на налеты при дифтерии. Их появление обычно сопровождается еще большим (до 39-39,5°С) повышением температуры и ухудшением самочувствия. Несмотря на воспалительные изменения, боли в горле у больных, как правило, нет (или она незначительна), выделения из носа тоже отсутствуют.
У всех больных обнаруживается увеличение печени и селезенки. Иногда появляется желтуха. Но тяжелых гепатитов при инфекционном мононуклеозе не бывает. Увеличение печени может сохраняться длительно, ее размеры обычно нормализуются только через 1-2 месяца от начала заболевания.
В разгар заболевания только у некоторых больных появляются высыпания на коже. Но сыпь возникает практически всегда в том случае, если больного лечили ампициллином — широко распространенным антибиотиком. Эта сыпь пятнистая, ярко-красная, очень похожая на аллергическую, держится 6-14 дней и проходит самостоятельно без какого-либо лечения. Ее появление не означает, что у больного аллергия на ампициллин и другие пенициллиновые антибиотики. Просто вирус Эпштейна-Барр непонятным образом «извращает» реакцию организма на их введение.
Течение инфекционного мононуклеоза обычно заканчивается за 2-4 недели, но иногда может затянуться до полутора месяцев.
В-лимфоциты, которые поражает вирус Эпштейна-Барр, — это одни из главных клеток иммунной системы. Поэтому заболевание сопровождается ослаблением иммунитета и повышенной восприимчивостью ребенка к другим инфекциям. Эти инфекции вызываются уже не вирусами, а, как правило, бактериями и расцениваются как осложнения инфекционного мононуклеоза. Например, каждый десятый ребенок после ангины, вызванной самим вирусом, переносит еще одну ангину, вызванную стрептококком. Также возможны гнойные отиты (воспаления среднего уха), бронхиты и воспаление легких.
Диагностика
Симптомы инфекционного мононуклеоза достаточно характерны — увеличение лимфоузлов, ангина, увеличение печени и селезенки, повышение температуры. Но не всегда каждый из этих признаков достаточно выражен, поэтому правильно поставить диагноз может только врач. В обязательном порядке назначается лабораторное исследование: диагноз выставляют в случае обнаружения в общем анализе крови характерных для инфекционного мононуклеоза клеток — атипичных мононуклеаров. Чем больше их количество, тем тяжелее протекает заболевание. Кроме того, современные лабораторные методы позволяют обнаружить в крови и сам вирус (точнее, его генетический материал), с этой целью широко используется ПЦР — полимеразная цепная реакция.
Всех больных инфекционным мононуклеозом обследуют на ВИЧ-инфекцию (дело в том, что ее ранние стадии тоже могут сопровождаться мононуклеозо-подобными симптомами). Консультация врача нужна и для того, чтобы исключить другие грозные болезни — злокачественные заболевания крови и дифтерию. Отличить инфекционный мононуклеоз от дифтерии или обычной ангины помогает бактериологическое исследование (больным делают мазок с небных миндалин, а затем посев на дифтерийную палочку и стрептококки, если эти бактерии не обнаружены — вероятность диагноза «инфекционный мононуклеоз» значительно возрастает).
Опасный вирус
Помимо инфекционного мононуклеоза, вирус Эпштейна-Барр считают виновником еще ряда более серьезных недугов: рассеянного склероза — хронического заболевания, при котором вследствие нарушений работы иммунной системы повреждаются нервные волокна, что ведет к постепенной утрате различных функций нервной системы (нарушениям зрения, потере координации, двигательным расстройствам и т.д.); онкологических заболеваний системы кроветворения; синдрома хронической усталости, который имеет разные причины и характеризуется повышенной утомляемостью, постоянным чувством сильной усталости, болями в мышцах, сонливостью и депрессией, которые длятся месяцами, а иногда и годами.
Лечение
До настоящего времени нет доступного и эффективного лекарства, которое могло бы быстро уничтожить вирус в организме. Поэтому лечение направлено в первую очередь на облегчение симптомов заболевания и предупреждение развития осложнений. Больных с легкими формами лечат на дому. Детей госпитализируют в инфекционный стационар только при тяжелых формах инфекции, выраженном увеличении печени и селезенки, появлении желтухи, а также в случае необходимости подтверждения диагноза и исключения других заболеваний.
Очень важен постельный режим в остром периоде заболевания (в среднем от 1 до 3 недель): есть вероятность травмирования увеличенной селезенки и даже ее разрывов. По этой же причине детям ограничивают физическую нагрузку в течение полугода после перенесенного заболевания.
Для снижения температуры при инфекционном мононуклеозе используют парацетамол или препараты на его основе. Аспирин категорически не рекомендуется, поскольку его применение, особенно при этом заболевании, может спровоцировать развитие синдрома Рея (тяжелого поражения печени и головного мозга). Для облегчения носового дыхания назначают сосудосуживающие капли в нос, для профилактики бактериальной ангины и фарингита — полоскание зева и глотки растворами антисептиков (раствором фурациллина, настойками календулы, ромашки или шалфея). Для уменьшения интоксикации необходимо обильное теплое питье.
В некоторых случаях (тяжелое течение заболевания, значительное увеличение селезенки и лимфатических узлов) приходится назначать кортикостероидные гормоны (преднизолон), которые оказывают противовоспалительное действие.
Как бы тяжело ни протекало заболевание, оно заканчивается выздоровлением. Но нарушения в иммунной системе могут сохраняться достаточно продолжительное время (до 6 месяцев). В течение этого времени ребенок имеет повышенную восприимчивость к различным инфекциям, поэтому необходимо ограничивать его контакты с другими людьми. Организм еще долго восстанавливается после болезни: ребенок быстро утомляется, капризничает, жалуется на плохой аппетит еще несколько месяцев после выздоровления. На это время нежелательно планировать дальние поездки, в том числе и «на оздоровление», при необходимости выполнения плановых прививок их переносят на более поздний срок.
Перенесенное заболевание оставляет после себя стойкий иммунитет: несмотря на то, что вирус навсегда сохраняется в организме, рецидивов инфекционного мононуклеоза практически не бывает. Повторные заражения тем более невозможны.
Вирус Эпштейна-Барр имеет онкогенную активность (может вызывать онкологические заболевания крови), поэтому детей, у которых после клинического выздоровления длительно не восстанавливается нормальный состав клеток крови, обязательно направляют на консультацию к врачу-гематологу, у которого они в последующем длительно могут находиться на диспансерном учете.
Профилактика инфекционного мононуклеоза сводится к ограничению контактов с больными. Поскольку вирус малозаразен, то при появлении случая заболевания в организованном детском коллективе (в яслях, детском саду) никаких карантинных мероприятий не проводится — достаточно обычной влажной уборки. Детей, которые были в контакте с заболевшим, наблюдают 20 дней. Это максимальный инкубационный период заболевания, и если дети не заболели в течение этого времени — значит, заражения не было.
Специфической профилактики инфекционного мононуклеоза (например, прививок) до настоящего времени нет.
Источник
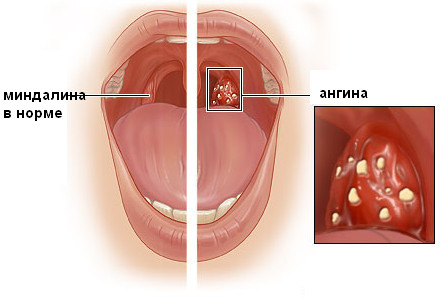 Ангина – острое инфекционно-аллергическое заболевание миндалин, проявляющееся их воспалением.
Ангина – острое инфекционно-аллергическое заболевание миндалин, проявляющееся их воспалением.
Болезнь начинается внезапно, признаки ее развиваются быстро у вполне здорового ребенка. Хронической ангины не бывает. Хронический тонзиллит при обострении может проявиться ангиной.
Заболевание вызывают микроорганизмы, чаще всего бактерии. Вирусные и грибковые ангины встречаются гораздо реже.
Присутствие на миндалинах болезнетворных бактерий (а именно бета-гемолитического стрептококка) вызывает аллергизацию всего организма, в результате чего развивается иммунный ответ на собственные клетки (например, клетки почек или сердца). То есть болезнь очень опасна тяжелыми осложнениями в других органах.
Ангина часто сопровождается воспалением слизистой оболочки глотки с развитием фарингита.
Дети младше 2 лет ангиной болеют редко. Чаще всего ей болеют дети дошкольного возраста. Постепенно заболеваемость снижается, и в возрасте старше 40 лет ангина бывает очень редко.
Причины возникновения заболевания
Главная причина – микроб, который называется «бета-гемолитический стрептококк». Такое название связано с особенностями роста его культуры на питательной среде при микробиологическом исследовании.
Вирусная ангина у детей может быть вызвана вирусом Коксаки. При этом развивается так называемая герпангина. Особо выделяют ангину при заражении вирусом Эпштейна-Барр с развитием инфекционного мононуклеоза.
Грибковая ангина у детей вызывается чаще всего грибами рода Candida. Часто эти грибки присутствуют во внешней среде или даже в самом организме, не вызывая болезни. При снижении иммунитета, подавлении собственной полезной микрофлоры антибиотиками, лечении иммунодепрессантами может возникнуть кандидоз, одним из проявлений которого будет ангина.
Как проявляется заболевание?
Болезнь сопровождается общими, местными проявлениями, а также иммунно-обусловленными поражениями других органов.
- Общие проявления возникают рано. Часто болезнь начинается с повышения температуры вплоть до 40˚С, резкой слабости, головной боли, боли в мышцах и суставах. У детей часто болезнь начинается со рвоты. Иногда бывают фебрильные судороги (на фоне высокой температуры). Все это признаки отравления организма продуктами жизнедеятельности и распада микробов.
-
 Местные проявления соответствуют классическим признакам воспаления. При осмотре видно покраснение и отек миндалин, язычка, иногда мягкого неба. Выражена боль при глотании. Повышение температуры тела также вызвано местной воспалительной реакцией. Угнетается защитная функция миндалин, поэтому инфекция попадает дальше в организм, что сопровождается увеличением и болезненностью шейных лимфоузлов.
Местные проявления соответствуют классическим признакам воспаления. При осмотре видно покраснение и отек миндалин, язычка, иногда мягкого неба. Выражена боль при глотании. Повышение температуры тела также вызвано местной воспалительной реакцией. Угнетается защитная функция миндалин, поэтому инфекция попадает дальше в организм, что сопровождается увеличением и болезненностью шейных лимфоузлов. - Ангина у детей до года часто проявляется рвотой, болью в животе.
По степени поражения миндалин гнойным процессом различают катаральную, фолликулярную, лакунарную ангину. При неправильном лечении эти формы могут перейти в фибринозную и флегмонозную с развитием тяжелых осложнений.
- Катаральная ангина у детей выглядит как покраснение миндалин без видимого гноя. Это самая легкая форма.
- Фолликулярная ангина сопровождается гнойным воспалением лимфатических узелков – фолликулов.
- При лакунарной ангине гной появляется в складках миндалин – лакунах. Островки гнойного налета увеличиваются, сливаются, образуя пленки.
Сколько длится ангина? При правильном лечении уже через 2–3 дня снижается температура и улучшается общее состояние. Тем не менее курс антибиотиков необходимо продолжать до отмены врачом.
Бактериальная (стрептококковая) ангина опасна развитием ревматизма, то есть поражения клапанов сердца с формированием порока. Также воспаляются суставы. К счастью, в современных условиях болезнь хорошо лечится, и частота ревматизма сейчас значительно ниже, чем 50 лет назад. Однако тенденция к самолечению приводит к учащению случаев ревматической лихорадки после перенесенной ангины.
Стрептококковая ангина может осложниться нефритом – воспалением почек. Такой нефрит опасен развитием почечной недостаточности.
Какие болезни похожи на ангину?
 При боли в горле необходимо прежде всего исключить дифтерию. Эта болезнь может начинаться постепенно, без выраженной лихорадки. Ребенок вялый, бледный. У него отмечается отек тканей шеи («бычья шея»). Боль в горле умеренная, затруднено глотание. Миндалины покрыты налетом, чаще всего серо-зеленого цвета. Налет может распространяться на небные дужки, мягкое небо, стенки глотки и гортань. Эти пленки могут закупорить дыхательные пути, что приведет к удушью.
При боли в горле необходимо прежде всего исключить дифтерию. Эта болезнь может начинаться постепенно, без выраженной лихорадки. Ребенок вялый, бледный. У него отмечается отек тканей шеи («бычья шея»). Боль в горле умеренная, затруднено глотание. Миндалины покрыты налетом, чаще всего серо-зеленого цвета. Налет может распространяться на небные дужки, мягкое небо, стенки глотки и гортань. Эти пленки могут закупорить дыхательные пути, что приведет к удушью.
У подростков воспаление миндалин может быть проявлением инфекционного мононуклеоза. Для этой болезни характерно постепенное начало в течение нескольких дней, а также обширные участки налета на миндалинах. Подтверждается это заболевание при повторных исследованиях крови.
У грудных детей самой частой причиной боли в горле является кандидозный стоматит. Эта болезнь сопровождается появлением небольших белых пятен на слизистой рта.
У детей 2–4 лет самым опасным заболеванием, сопровождающимся болью в горле, является острый эпиглоттит. Он проявляется непродолжительной лихорадкой и внезапным затруднением глотания и дыхания. Кашель нехарактерен. При отсутствии лечения эта болезнь может привести к летальному исходу.
Как подтвердить ангину?
При подозрении на стрептококковую ангину, а также для исключения дифтерии берут мазки с миндалин и задней стенки глотки.
Проводят общий анализ крови. При подозрении на инфекционный мононуклеоз анализ крови повторяют через несколько дней.
Как лечить ангину?
Основные составляющие лечения ангины у ребенка – постельный режим, щадящая диета, антибактериальная терапия, местное лечение, нестероидные противовоспалительные средства.
Источник
Многие пациенты сталкивались с таким заболеванием, как ангина. Она имеет инфекционную форму и считается очень заразной. К ее основным признакам принято относить сильную боль в горле и повышение температуры до высоких значений. Но в некоторых ситуациях встречается и такое состояние, когда сопровождается ангина без температуры. Возможно ли такое и что предпринять больному?
Обычные симптомы ангины
Ангина относится к воспалительному процессу, который возникает внезапно. При этом симптомы проявляются достаточно ярко в следующем виде.
- Поднятие температуры тела.
- Состояние озноба и общей слабости.
- Постоянная сонливость и общее недомогание.
- Регулярные головные боли. При этом данный признак достаточно сложно устранить без лечения.
- Болевое чувство в мышечных и суставных тканях.
- Проявление болезненных ощущений в горле.
- Постоянная сухость в ротовой полости и першение.
Ангина у детей и взрослых немного отличается в проявлениях. В детском возрасте также наблюдается:
- судорожное состояние;
- сильная интоксикация организма в виде утраты аппетита, капризности, расстройства пищеварительной системы;
- повышенное слюноотделение.
Симптоматика зависит от того, какая форма ангины возникла у пациента.

Форма ангины без температуры
Многие пациенты зачастую впадают в смятение и спрашивают у врача, может ли быть ангина без температуры. Да, действительно, такое состояние встречается, но заболевание также сопровождается болевым чувством в горле и воспалением миндалин. Если эти признаки отсутствуют, то это точно не тонзиллит острого характера.
Ангина без температуры может протекать в двух случаях.
- При катаральной форме заболевания. Этот тип болезни является начальным этапом и имеет облегченный характер. Сопровождается воспалением и покраснением слизистой оболочки гортани. Но на миндалинах не образуется налет и не выскакивают гнойнички. Пораженная поверхность просто имеет ярко-красный оттенок. При этом гланды значительно увеличиваются в размерах, вследствие чего больной не может глотать и разговаривать. У взрослых болезнь может протекать без поднятия температуры. В детском возрасте она повышается лишь незначительно и колеблется в пределах 37-37,5 градусов.
- При язвенно-пленчатой форме заболевания. Этот тип болезни носит тяжелый характер поражения, но у больного также не поднимается температура. На миндалинах могут образовываться язвочки.
Стоит отметить, что катаральная и язвенно-пленчатая ангины вызываются разными микробами. При этом первый тип болезни встречается гораздо чаще, чем второй. Поэтому бывает ангина без температуры.
Фолликулярная и лакунарная ангина без температуры не протекают. Они относятся к гнойному типу болезни. Эти формы характеризуется не только значительным покраснением горла, но и образованием налета и гнойников.
Заболевания, похожие на ангину, без повышения температуры

Катаральная ангина без температуры может быть. Но очень часто взрослые и родители заболевших детей ставят неправильный диагноз, принимая ангину за другое заболевания. В медицине существуют болезни, протекающие без значительного поднятия показателей. Сюда относят.
- Тонзиллит хронической формы. Воспалительный процесс происходит в миндалинах. При этом наблюдается образование гнойных пробок. Такая симптоматика напоминает фолликулярную ангину, но признаки немного размыты и не такие яркие. В большинстве случаев хроническая форма тонзиллита протекает без температуры.
- Мононуклеоз инфекционного характера. Характеризуется образованием гнойного налета на миндалинах. Такое заболевание случается в детском возрасте, но протекает очень тяжело, хотя поднятия температуры до высоких показателей не наблюдается.
- Герпетический стоматит. В области миндалин и глотке образуются язвочки. Но поднятия температуры не возникает.
Все эти три заболевания не относятся к проявлениям ангины. Если диагностика будет проведена неправильно, то возникнут осложнения. В некоторых случаях наблюдается смертельный исход.
Также стоит отметить, что ангина типичного характера может протекать без температуры у людей, которые страдают иммунодефицитом. В таких ситуациях организм просто не воспринимает инфекцию, как чужеродный объект.
Если пациент не смог различить ангину от другого заболевания, то стоит посетить врача, и не важно, есть ли температуры или нет.

Лечение ангины без температуры
Когда больной разобрался в том, бывает ли ангина без температуры, стоит разобраться и в другом. Нужно ли лечить тот тонзиллит, который протекает без поднятия показателей?
Многие пациенты считают, что если нет температуры, то можно продолжать дальше работать, посещать школу или детский сад. Но такое мнение ошибочно и может привести только к ухудшению ситуации.
Зачастую в результате такого халатного отношения к здоровью катаральная ангины переходит в фолликулярную или лакунарную форму.
Главной рекомендацией любого врача при ангине с температурой и без нее является соблюдение постельного режима. Очень важно в первые дни отказаться от любых физических нагрузок, пребывания на свежем воздухе и нахождения в общественном транспорте. Такие мероприятия не гарантируют скорейшего выздоровления, но избежать осложнений точно получиться.
В лечебном процессе можно прибегнуть не только к лекарственным средствам, но и народным методам. Стоит пить много жидкости не только в виде воды, но и морсов, компотов, чая с лимоном и молока с медом.
Питание в период болезни должно быть богато витаминами, но при этом не раздражать слизистую оболочку ротовой полости. При ангине пища должна быть мягкой. Можно есть суп на курином бульоне, отварной картофель, каши на молоке и фрукты.
Если тонзиллит протекает без температуры, то принимать жаропонижающие препараты не нужно. Лечебный процесс должен быть направлен прямо на местонахождение воспаления. Инфекция располагается в горле, а чтобы она не пошла дальше, необходимо проводить полоскания горла. Для этого можно использовать следующее.
- Фурацилин. Чтобы приготовить раствор, нужно растворить две таблетки в кружке воды. Процедуру проводить до шести раз в день.
- Настои лекарственных трав. Для полоскания больного горла отлично подойдут ромашка, шалфей, кора дуба, календула.
- Соду и соль с добавлением йода. На стакан теплой воды разбавляют ложку соды и соли, а потом добавляют несколько капель йода.
Также для лечения горла доктор назначает таблетки с антибактериальным эффектом. Они не только уничтожают микробы, но и снимают боли в горле и отечность. К таким средствам относят таблетки Фалиминт, Граммидин, Стрепсилс. Рассасывать их нужно не больше трех раз в день.
Если у больного нет температуры, а ангина не имеет гнойный характер, тогда можно прибегнуть к ингаляциям. Чтобы провести процедуру, нужно приготовить отвар из лекарственных трав. Отлично подойдет чабрец или малина. Ингаляции может делать из картофеля или эфирных масел. Процедуру нужно делать не больше трех раз за день.
При катаральной ангине можно ставить на шейную область компрессы. Они снимают болевое чувство в горле и устраняют отечность. Взрослым рекомендуют проводить водочные или спиртовые компрессы. Детям, женщинам в период вынашивания или кормления советуют прибегать к овощным компрессам.
Соблюдение дополнительных рекомендаций по предотвращению появления ангины
Кроме лечебной терапии стоит придерживаться особых правил.
- Проведение ежедневной уборки в помещении, где находится больной. Комнату нужно проветривать как можно чаще, при этом пациент должен находиться в другой комнате. А также нужно увлажнять воздух. Это позволит устранить сухость в ротовой полости.
- Использование витаминных комплексов и биостимуляторов. Стоит уделить вниманию фруктовым и овощным сокам. В их состав входит много микроэлементов. Это позволит повысить иммунную функцию.
- Отказ от острых и соленых блюд. Также нельзя употреблять кофе, горячие напитки, газировку.
- Отказ от вредных привычек в виде курения и распития спиртных напитков.
Даже если ангина протекает без температуры, все равно нужно посетить специалиста. Он проведет обследование и поставит точный диагноз. Хоть ангина и кажется на первый взгляд безобидной болезнью, при неправильном лечении она может привести к осложнениям. Стоит отметить, что проводить самолечение опасно.
Источник


