Ангина средней степени тяжести

 У здорового человека обычно не возникает вопросов о том, как выглядит ангина. Однако появление таких симптомов как першение, болезненность при глотании, сухость в горле, резкое повышение температуры вызывает тревогу, заставляет искать средства для выздоровления.
У здорового человека обычно не возникает вопросов о том, как выглядит ангина. Однако появление таких симптомов как першение, болезненность при глотании, сухость в горле, резкое повышение температуры вызывает тревогу, заставляет искать средства для выздоровления.
Залогом успешного лечения является правильный диагноз. Только установив причину болезни, можно подобрать препараты для ее устранения. Иначе симптомы отступают на время, а при первой благоприятной возможности появляются вновь. Кроме того, болезнь может перейти в хроническую форму, вызвать тяжелые осложнения.
Вид здорового и больного горла
Чтобы разобраться, как выглядит горло при ангине, необходимо знать, каким оно должно быть у здорового человека. При глотании, разговоре, жевании не должно быть неприятных ощущений. Хотя нужно отметить, что некоторые болезни первое время протекают бессимптомно. Осмотр здоровой слизистой дает такой результат:
- поверхности имеют бледно-розовый цвет, отсутствуют пятна, покраснения;
- миндалины без налета, комочков или пузырьков;
- размер гланд обычный, без отечности или припухлости;
- в горле на задней стенке нет венозной сеточки или фолликул;
- язык без налета.
Возможны отклонения от нормы, которые не считаются болезнью. Например, у взрослого человека постоянно увеличенные миндалины. Это не всегда патология, но такой вывод может сделать только врач.
Характерным признаком проблем с горлом является появление боли, повышение температуры. У ребенка с ослабленным иммунитетом врач диагностирует частые тонзиллиты, фарингиты, ангину. Выделяют общие симптомы боли в горле:
- проявления интоксикации организма (вялость, ломота, слабость);
- повышение температуры;
- увеличение, болезненность лимфоузлов;
- затруднение глотания;
- ярко-красный цвет слизистой.
При появлении налета на гландах следует проконсультироваться с отоларингологом. Кроме ангины он может говорить о дифтерии, скарлатине, грибковом поражении.

Врачи выделяют множество видов заболеваний горла. Одних только ангин можно насчитать до десятка. Их различают по степени поражения миндалин, в зависимости от причины болезни. Спровоцировать ангину могут вирусы, бактерии, грибок. В точной диагностике врачу помогает знание симптомов, характерных для каждого вида.
Катаральная ангина
Этот вид протекает легче всего, так как затрагивает только поверхностные слои слизистой. В этом «коварство» болезни, которую часто путают с простудой или ОРВИ. Признаки у них схожие, но лечение разное. При катаральной ангине слизистая оболочка глотки остается без изменений. По этому признаку обычно ее отличают от вирусного фарингита, для которого характерно обширное покраснение глотки.
Источником болезни часто становятся кариозные зубы, воспаления пазух носа. Осмотр показывает отечность, покрасневшие миндалины без налета. Общее состояние характеризуется ухудшением самочувствия, головной болью, слабостью. В анализе крови и мочи серьезных изменений нет.
Тяжелая форма катаральной ангины может сопровождаться появлением на миндалинах точечного кровоизлияния.
Пациенты обычно жалуются на сухость, першение горла, умеренную боль при проглатывании еды или воды. Температура может быть небольшой, хотя возможно повышение до 39 градусов. Лечение обычно проводят антибиотиками, полосканиями, орошениями. Чтобы не ошибиться с выбором, следует проконсультироваться с врачом.
Фолликулярная ангина
Она начинается с повышения температуры выше 39 градусов, сильной боли в горле, которая отдает в уши, отеком гортани. Наличие токсинов способствует общему ухудшению состояния. Больной жалуется на ломоту в мышцах, слабость, головную боль. Осмотр пациента показывает увеличение селезенки, болезненность лимфоузлов. В анализе крови обнаруживают повышение СОЭ, увеличение эозинофилов, в моче ‑ белок, эритроциты. Фолликулярная ангина у ребенка часто сопровождается рвотой, потерей сознания, поносом.
Как выглядит фолликулярная ангина? Если внимательно посмотреть на миндалины, то можно заметить возвышающиеся над поверхностью округлые точки – фолликулы. Они постепенно увеличиваются в размерах, становятся хорошо заметными на слизистой. Со временем фолликулы лопаются, гной выходит наружу, образуется белый налет. На лечение обычно требуется 7-10 дней.
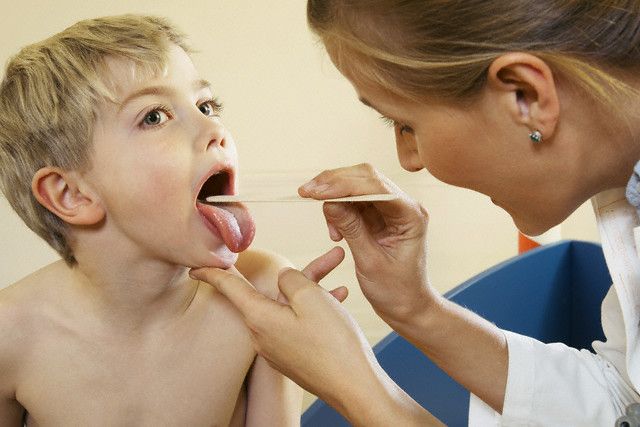
Лакунарная ангина
Внешне этот вид сильно напоминает фолликулярную ангину. Отличие заключается в более тяжелом протекании болезни. Она сопровождается активным образованием гноя, недомоганием, болью в конечностях. Гнойная ангина у взрослых нередко приводит к повышению температуры до 40 градусов, резкому ухудшению самочувствия, сопровождается тошнотой, сильной слабостью.
Как выглядит гнойная ангина? Миндалины сильно отечны, гиперемированы. На них небольшими точками, пятнами располагается гной. Постепенно они сливаются между собой, образуя рыхлый налет. Его снимают шпателем без повреждения слизистой. Изо рта появляются характерный неприятный запах, который не проходит после чистки зубов. Причиной лакунарной ангины становятся бактерии: стрептококк, стафилококк, пневмококк. В крови обнаруживают увеличение лейкоцитов, повышение СОЭ.
Пациент должен соблюдать постельный режим, увеличить количество выпитой за день жидкости. Лечение проводят сульфаниламидными препаратами, полосканиями. При тяжелых формах назначают антибиотики.
Герпесная ангина
Провоцирующим фактором этого вида становится вирус Коксаки. Его относят к энтеровирусам. Они негативно воздействуют на нервную, эпителиальную, мышечную ткани. Считается, что чаще герпангиной болеют дети. Однако заразиться может и взрослый человек со сниженным иммунитетом. Источником герпеса становится носитель, который передает инфекцию через посуду, воздух, предметы быта.
Основными признаками герпангины считают общее ухудшение состояния, выражающееся внезапным повышением температуры, появлением рвоты, схваткообразных болей в животе. У больного увеличиваются лимфоузлы (подчелюстные, подбородочные, другие). Обычно температура держится 2-3 дня, затем резко снижается.
По этим признакам достаточно сложно определить вид болезни. Информация о том, как выглядит герпесная ангина, поможет справиться с этим. Слизистая рта (небо, небные дужки, задняя стенка) становится красной. На ней заметны папулы ‑ небольшие узелки диаметром до 3-х мм. Они постепенно увеличиваются, превращаются в пузырьки с мутным содержимым. Их появление вызывает болезненность при глотании.
Герпетическая ангина сопровождается нестерпимым зудом, вызывает обильное слюнотечение. Травмированная слизистая начинает кровоточить. На 3-й день пузырьки вскрываются, оставляя сероватый налет. Полное выздоровление наступает где-то через 7-10 дней. Однако человек остается носителем инфекции.

Грибковая ангина
Причиной грибковой ангины является грибок Кандида. Осмотр показывает сильное покраснение глоточного кольца, миндалин, появление белого налета. Если его снять, слизистая начинает кровоточить. Симптоматика зачастую выражена слабо, поэтому проводят бактериологические исследования налета. Типичные симптомы:
- желтовато-белый налет на слизистой щек, языка, миндалин;
- появление неприятного запаха изо рта;
- дискомфорт при глотании;
- изменяются вкусовые ощущения.
Эта форма часто развивается на фоне длительного антибактериального лечения, ослабленного иммунитета, которые привели к дисбактериозу. Поэтому основное лечение направляют на борьбу с ним. Кроме того, назначают прием противогрибковых препаратов.
Отличия бактериальной и вирусной форм
Традиционно ангинами называют болезни, сопровождающиеся сильной болью в горле, затрудненным глотанием, ухудшением самочувствия. Если причиной болезни стали вирусы, то правильно называть ее не вирусная ангина, а острый тонзиллит. Однако по сложившейся традиции даже врачи часто используют такое название.
Вирусная ангина вызывается любым вирусом, способным поразить дыхательные пути. Инфекция обычно попадает с воздухом, через рукопожатие, чихание, посуду, обладает высокой заразностью. Благоприятными факторами для ее развития в организме становится хроническая усталость, переохлаждение, авитаминоз.
Отличительная особенность этой формы ‑ вирусная ангина сопровождается насморком, обычно отсутствующим при тонзиллите. По задней стенке глотки стекает слизь. Она раздражает горло, вызывает першение, делает каждый глоток болезненным. Интоксикация выражается разной интенсивностью. Обычно ее признаки сильнее проявляются у детей младшего возраста:
- резко повышается температура;
- появляется боль в животе, диарея;
- малыш отказывается от еды.

Ребенок становится вялым, сонливым или наоборот раздражительным, беспокойным. При осмотре хорошо заметно воспаление слизистой: гиперемия, отечность. Налета на миндалинах нет. Если вовремя не принять меры, у детей может развиться ложный круп. Для него характерен резкий отек гортани, приводящий к удушью. Необходимо срочно вызывать скорую. Ожидая ее, следует обеспечить пациенту приток свежего воздуха.
Вирусную ангину лечат симптоматически:
- Температура. С ней справляются жаропонижающими средствами (Парацетамол, Ибупрофен).
- Отек слизистой. Его снимают антигистаминными препаратами (Супрастин, Кларитин).
- Заложенность носа. Очистить носовые ходы и облегчить дыхание помогут сосудосуживающие капли (Галазолин).
- Боль. От нее избавят полоскания, орошения (Стопангин, Гивалекс). Рекомендуется чередовать полоскание антисептиком и противовоспалительным средством.
Обычно лечение обходится без противовирусных препаратов. Их назначают при выраженных симптомах интоксикации.
Как справиться с ангиной?
Ангину не зря считают серьезным заболеванием, опасным своими последствиями. Болезнь дает осложнения на сердце, сосуды, суставы. Поэтому желания «встречаться» с ней нет ни у взрослых, ни у детей. Обнаружив первые признаки болезни, необходимо обеспечить больному покой, изолировать его. Пациенту выделяют посуду, полотенце, помещают в отдельную комнату. Обязательно следует обратиться к врачу, который установит диагноз, назначит лечение. Правильно подобранное лекарство уже на 2-3-й день приносит облегчение. Полное выздоровление обычно наступает на 10-й день.
Выбор в пользу антибиотиков или противовирусных препаратов должен делать врач.
Лечение нельзя бросать при первых признаках улучшения. Только полностью устранив инфекцию, можно не бояться осложнений. Нельзя забывать, что антибиотики убивают не только болезнетворные, но и полезные микроорганизмы. Поэтому рекомендуется принимать препараты, нормализующие микрофлору кишечника (Линекс, Ацидолак).
Если гнойная ангина у детей возникает три и более раза за год, то родителям предлагают подумать о тонзиллэктомии – удалении миндалин. Здесь нет однозначного решения: делать операцию или нет. По возможности следует проконсультироваться с несколькими специалистами. Еще 5-10 лет назад удаление гланд считалось единственным выходом. Сегодня существуют методики, позволяющие избежать операции. В любом случае болезнь нужно лечить.
Источник
Ангиной называют острое воспаление любого из участков глоточного лимфаденоидного кольца. Чаще всего воспалению подвержены глоточные миндалины.
Существуют разнообразные виды ангины, которые различаются в зависимости от причины возникновения болезни, типа возбудителя, локализации главного участка воспаления, глубине и степени поражения миндалин.

По причине возникновения симптоматики ангина у взрослых людей бывает первичной и вторичной.
Первичная ангина является заболеванием самостоятельным и вызывается специфическими возбудителями, а вторичная представляет собой только симптом другой болезни и может быть вызвана самыми разнообразными микроорганизмами. Примером вторичного тонзиллита может служить воспаление миндалин при дифтерии, кори, гриппе и других заболеваниях.
Острый тонзиллит у взрослых может протекать с поражением одной или нескольких одновременно миндалин лимфаденоидного глоточного кольца. Воспаляться может:
- Небная миндалина (одна или две одновременно), которая располагается на боковых поверхностях зева между небными дужками;
- Язычная, расположенная у корня языка;
- Трубная (парная), которая находится в глотке возле отверстия слуховой трубы,
- Глоточная, расположенная в области свода задней стенки глотки.
Ангина также может сопровождаться воспалением сети небольших скоплений лимфаденоидной ткани (фолликул), рассеянных в толще слизистой оболочки задней и боковой поверхности глотки.
Подавляющее большинство ангин проходит в виде воспаления небной миндалины, несколько реже проявляется изолированное поражение язычной миндалины. В остальном воспаление других миндалин сопровождает ангину небных миндалин.
| Классификация ангин у взрослых по степени тяжести | |||
|---|---|---|---|
| Признак | Легкая | Средняя | Тяжелая |
| Повышение температуры тела | 37-38 градусов | 38-40 градусов | Около 40 градусов и выше |
| Выраженность симптомов общей интоксикация | Слабость, небольшая головная боль | Выраженная головная и мышечная боль, сонливость. | Озноб, головные, мышечные и суставные боли, иногда – помрачнение сознания, бред. |
| Местные проявления | Небольшая болезненность в горле, миндалины обычно без налета. | Интенсивная боль в горле, усиливающаяся при глотании, миндалины покрыты гнойными пробками, налетом. | Резкая боль в горле, обширный гнойный налет на миндалинах, иногда в виде пленки, выходящей за границы самого органа. |
В зависимости от того, какая инфекция стала причиной развития острого тонзиллита, различают ангину:
- Бактериальную,
- Вирусную,
- Грибковую.
В случае, когда болезнь бывает вызвана стрептококками, стафилококками, пневмококками, спирохетами, гонококками, говорят о развитии бактериальной (банальной, типичной) ангины.
Если причиной заболевания у взрослых стали аденовирусы, вирусы гриппа, энтеровирусы – о вирусной ангине, которая в свою очередь может быть аденовирусной, гриппозной или герпетической.
Грибковую форму заболевания вызывают обычно дрожжевые (род Candida), а реже — плесневые грибки. Вирусные, грибковые тонзиллиты, а также язвенно-некротическая ангина Симановского-Венсана-Плаута относятся к особым (атипичным) формам болезни.
Весьма распространена классификация заболевания в зависимости от глубины и тяжести воспалительного процесса в миндалинах у взрослых. Данное разделение включает в себя катаральную, фолликулярную, лакунарную, фибринозную и флегмонозную формы заболевания.
Хоть такое разделение на виды весьма условно, оно помогает врачу определиться с тактикой выбора диагностики и лечения пациента.
Катаральный тонзиллит протекает легче всех остальных, сопровождается субфебрилитетом, незначительным ухудшением общего самочувствия, болью в горле средней интенсивности.
Воспалительных процесс затрагивает только слизистую оболочку миндалин, которые становятся отечными, увеличенными в размере и покрасневшими. Гнойных налетов на них не наблюдается.
Катаральный тонзиллит бывает и при вирусных, и при бактериальных поражениях горла. Также он может быть начальной формой в развитии фолликулярного или лакунарного бактериального тонзиллита.
Фолликулярная и лакунарная формы ангины имеют подобные клинические симптомы – острое начало, подъем температуры тела до 38-40 градусов, слабость, боли в мышцах, головную боль, интенсивные болевые ощущения в горле, затрудненное глотание.
При осмотре горла на поверхности увеличенных красных миндалин видны желтые бугорки или точки при фолликулярной ангине, и гнойные пробки в углублениях миндалин при лакунарной.

Часто врачи не считают нужным разделять эти виды ангин при диагностике, поскольку они имеют подобную клиническую картину, а причиной воспалительного процесса служит поражение уже не только слизистой оболочки, а и самой ткани этого иммунного органа.
При прорыве гноя из фолликул при фолликулярной ангине в лакуны миндалин болезнь приобретает лакунарную форму, а при распространении гнойных масс на поверхность органа – фибринозную форму.
При фибринозном тонзиллите гной может покрывать всю поверхность миндалины, а иногда и выходить за ее границы. Состояние человека при этом может быть весьма тяжелым – от озноба и лихорадки, до проявления признаков поражения головного мозга.
Флегмонозная ангина скорее представляет собой не отдельную форму болезни, а ее осложнение. Встречается она редко и представляет собой обычно одностороннее образование участка гнойного расплавления миндалины, которая становится резко увеличенной, имеет отечную, воспаленную, напряженную поверхность.
У человека при этом часто наблюдается вынужденное положение головы, нарушение речи и глотания.
При осмотре горла врач замечает асимметрию зева за счет смещения воспаленных тканей в здоровую сторону.
Есть виды ангин, которые не являются самостоятельной болезнью, а представляют собой симптом другого заболевания. К таким ангинам относятся воспаления миндалин при дифтерии, скарлатине, сифилисе, кори, брюшном тифе, туляремии, ВИЧ-инфекции и многих других болезнях.
Классификация острых тонзиллитов у взрослых также включает в себя тонзиллиты при заболеваниях крови. Сюда входят:
- Ангина при лейкозах,
- Моноцитарная ангина,
- Агранулоцитарная ангина.

Ирина Ковальчук
Эксперт проекта VasheGorlo.ru
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Loading…
Adblock detector
Источник
Àíàìíåç çàáîëåâàíèÿ è æèçíè ïàöèåíòà. Ïðåäâàðèòåëüíûé äèàãíîç è åãî îáîñíîâàíèå. Áàêòåðèîëîãè÷åñêîå èçó÷åíèå ìàçêîâ èç çåâà íà ìèêðîôëîðó è èññëåäîâàíèå ÷óâñòâèòåëüíîñòè ê àíòèáèîòèêàì. Íàçíà÷åíèå ëå÷åíèÿ îñòðîé ëàêóíàðíîé àíãèíû ñðåäíåé òÿæåñòè.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
ÃÎÑÓÄÀÐÑÒÂÅÍÍÎÅ ÁÞÄÆÅÒÍÎÅ ÎÁÐÀÇÎÂÀÒÅËÜÍÎÅ Ó×ÐÅÆÄÅÍÈÅ
ÂÛÑØÅÃÎ ÏÐÎÔÅÑÑÈÎÍÀËÜÍÎÃÎ ÎÁÐÀÇÎÂÀÍÈß
«ÁÀØÊÈÐÑÊÈÉ ÃÎÑÓÄÀÐÑÒÂÅÍÍÛÉ ÌÅÄÈÖÈÍÑÊÈÉ ÓÍÈÂÅÐÑÈÒÅÒ»
ÌÈÍÇÄÐÀÂÀ ÐÎÑÑÈÈ
Êàôåäðà èíôåêöèîííûõ áîëåçíåé ñ êóðñàìè ÈÄÏÎ
Èñòîðèÿ áîëåçíè
Ëàêóíàðíàÿ àíãèíà, ñðåäíåé ñòåïåíè òÿæåñòè
Óôà 2015
1. Ïàñïîðòíàÿ ÷àñòü
ÔÈÎ:
Âîçðàñò:
Äîìàøíèé àäðåñ:
Äèàãíîç ïðè ïîñòóïëåíèè: Îñòðûé òîíçèëëèò íåóòî÷íåííûé
Äíè êóðàöèè: 13.10.2015ã.-16.10.2015ã.
Äèàãíîç êëèíè÷åñêèé: Ëàêóíàðíàÿ àíãèíà ñðåäíåé ñòåïåíè òÿæåñòè
Æàëîáû
Íåáîëüøàÿ áîëåçíåííîñòü â ãîðëå ïðè ãëîòàíèè òâåðäîé ïèùè, ñëàáîñòü, ïîâûøåíèå òåìïåðàòóðû 37,8 0Ñ, çàëîæåííîñòü íîñà.
Àíàìíåç çàáîëåâàíèÿ:
Çàáîëåâàíèå íà÷àëîñü 6 îêòÿáðÿ, îñòðî ñ ïîÿâëåíèÿ áîëè â ãîðëå ïðè ãëîòàíèè ñ óòðà, ñëàáîñòü, ïîâûøåíèå òåìïåðàòóðû äî 37,8 0Ñ. Ñ 7.10. — 11.10-t äî 38Ñ-39Ñ, ñëàáîñòü, áîëü â ãîðëå, çàëîæåí íîñ. Ïðèíèìàë íóðîôåí, êëàöèä. 11 îêòÿáðÿ âûçâàëè áðèãàäó ñêîðîé ïîìîùè è áûë äîñòàâëåí â Èíôåêöèîííóþ áîëüíèöó ¹4.
2. Àíàìíåç æèçíè
Ðîñ è ðàçâèâàëñÿ íîðìàëüíî, îò ñâåðñòíèêîâ â ôèçè÷åñêîì è ïñèõè÷åñêîì ðàçâèòèè íå îòñòàâàë, íåðâíî-ïñèõè÷åñêîå è ôèçè÷åñêîå ðàçâèòèå ñîîòâåòñòâóåò âîçðàñòó.
Ïåðåíåñåííûå èíôåêöèè: âåòðÿíàÿ îñïà, ÎÐÂÈ.
Àëëåðãè÷åñêèé àíàìíåç: íà öåôòðèàêñîí
Îïåðàöèé è ãåìàòðàíñôóçèé íå áûëî.
Ýïèäåìèîëîãè÷åñêèé àíàìíåç
Ïðîæèâàåò â áëàãîóñòðîåííîé êâàðòèðå, âëàæíàÿ óáîðêà è ïðîâåòðèâàíèå ïðîâîäÿòñÿ ðåãóëÿðíî.  ñåìüå 3 ÷åëîâåêà. Âñå ÷ëåíû ñåìüè çäîðîâû. Êîíòàêòîâ ñ èíôåêöèîííûìè è äðóãèìè áîëüíûìè íå îòìå÷àåò. Çà ïðåäåëû ãîðîäà íå âûåçæàë. Ïðèâèò ïî êàëåíäàðþ.
Îáúåêòèâíûé ñòàòóñ
Ñîñòîÿíèå ñðåäíåé ñòåïåíè òÿæåñòè. Ïîëîæåíèå ïàññèâíîå. Ñîçíàíèå ÿñíîå.
Ëèöî:
Âûðàæåíèå ëèöà ñïîêîéíîå, ñêëåðû îáû÷íîãî öâåòà.
Íåðâíàÿ ñèñòåìà:
Áîëåâàÿ, òåìïåðàòóðíàÿ, òàêòèëüíàÿ ÷óâñòâèòåëüíîñòè, ìûøå÷íî- ñóñòàâíîå ÷óâñòâî ñîõðàíåíû. Äåðìîãðàôèçì áûñòðûé íå ñòîéêèé êðàñíûé, âðåìÿ ïîÿâëåíèÿ 10 ñåê. Èñ÷åçíîâåíèå ÷åðåç 2 ìèí.
Ãëîòàòåëüíûå è êîðíåàëüíûå ðåôëåêñû ñîõðàíåíû. Ïðÿìàÿ è ñîîäðóæåñòâåííàÿ ðåàêöèÿ çðà÷êîâ íà ñâåò àäåêâàòíàÿ, àêêîìîäàöèÿ è êîíâåðãåíöèÿ ñîõðàíåíû.
Ëîêîìîòîðíàÿ ðåàêöèÿ ñîõðàíåíà, ïîâåäåíèå ïðè îñìîòðå àäåêâàòíîå, ýìîöèîíàëüíî óñòîé÷èâîå. Ðå÷ü, ãíîçèñ áåç íàðóøåíèé, àíàëèçàòîðû íå íàðóøåíû. Ìåíèíãèàëüíûå ñèìïòîìû îòðèöàòåëüíû. Ïàëüöåíîñîâàÿ è êîëåíîïÿòî÷íàÿ ïðîáû âûïîëíÿþòñÿ. Ïðîáà Ðîìáåðãà — óñòîé÷èâîå ïîëîæåíèå.
Êîæà è ïîäêîæíî- æèðîâàÿ êëåò÷àòêà:
Êîæà áëåäíî- ðîçîâîãî öâåòà, óìåðåííîé âëàæíîñòè, ýëàñòè÷íàÿ, òóðãîð ñîõðàíåí. Âûñûïàíèé íà êîæå íåò.
×óâñòâèòåëüíîñòü êîæè ñîõðàíåíà. Äåðìîãðàôèçì áûñòðûé íå ñòîéêèé êðàñíûé, âðåìÿ ïîÿâëåíèÿ 10 ñåê. Èñ÷åçíîâåíèå ÷åðåç 2 ìèí.
Âîëîñû íà ãîëîâå ãóñòûå, íîãòè íå ñëîÿòñÿ. Ñëèçèñòàÿ ïîëîñòè ðòà ðîçîâàÿ, âëàæíàÿ, ÷èñòàÿ.
Ïîäêîæíî-æèðîâîé ñëîé ðàçâèò óäîâëåòâîðèòåëüíî, ðàâíîìåðíî. Îòåêîâ íåò. Òóðãîð ìÿãêèõ òêàíåé ñîõðàíåí. Ïàëüïèðóþòñÿ ïîä÷åëþñòíûå ëèìôàòè÷åñêèå óçëû, äèàìåòðîì 1 ñì, ýëàñòè÷íûå, ïîäâèæíûå, áîëåçíåííûå, ïàëüïèðóþòñÿ ïåðåäíåå-øåéíûå ëèìôîóçëû äèàìåòðîì îò 1-1,5 ñì. ïëîòíîâàòîé êîíñèñòåíöèè, ïîäâèæíûå, áîëåçíåííû. Äðóãèå ãðóïïû ëèìôîóçëîâ íå ïàëüïèðóþòñÿ.
Êîñòíî-ìûøå÷íàÿ ñèñòåìà: Êîñòíî- ìûøå÷íàÿ ñèñòåìà ðàçâèòà ïðîïîðöèîíàëüíî. Ôîðìà ãðóäíîé êëåòêè íîðìîñòåíè÷åñêàÿ, îñàíêà ïðàâèëüíàÿ, ãîëîâà îâàëüíîé ôîðìû. Äåôîðìàöèé è àíîìàëèé âåðõíèõ è íèæíèõ êîíå÷íîñòåé íå íàáëþäàåòñÿ.
Ñóñòàâû áåçáîëåçíåííûå, íîðìàëüíîé êîíôèãóðàöèè, òåìïåðàòóðà è öâåò êîæè íàä ñóñòàâàìè íå èçìåíåíû. Îáúåì àêòèâíûõ è ïàññèâíûõ äâèæåíèé íå îãðàíè÷åí. Äâèæåíèÿ â ñóñòàâàõ — â ôèçèîëîãè÷åñêîì îáúåìå.
Îðãàíû äûõàíèÿ:
Íîñîâîå äûõàíèå çàòðóäíåíî, ×ÄÄ 20 â ìèí., âñïîìîãàòåëüíàÿ ìóñêóëàòóðà íå ó÷àñòâóåò â àêòå äûõàíèÿ. Ãðóäíàÿ êëåòêà íîðìîñòåíè÷åñêàÿ, ñèììåòðè÷íàÿ ó÷àñòâóåò â àêòå äûõàíèÿ, òèï äûõàíèÿ ñìåøàííûé. Ïðè ïàëüïàöèè ãðóäíàÿ êëåòêà áåçáîëåçíåííàÿ, ýëàñòè÷íèÿ, ãîëîñîâîå äðîæàíèå ðàâíîìåðíî íà ñèììåòðè÷íûõ ó÷àñòêàõ 9 ïàðíûõ òî÷åê.
Ïðè ñðàâíèòåëüíîé ïåðêóññèè ÿñíûé ëåãî÷íîé çâóê â 9 ïàðíûõ òî÷êàõ.
Òîïîãðàôè÷åñêàÿ ïåðêóññèÿ. Âûñîòà ñòîÿíèÿ âåðõóøêè ëåâîãî è ïðàâîãî ëåãêîãî 2,5 ñì, Êåðíèãà 4 ñì.
Òàáëèöà 1. Íèæíèå ãðàíèöû ëåãêèõ:
Ëèíèè | Ñïðàâà | Ñëåâà |
Îêîëîãðóäèííàÿ | Ïî âåðõíåìó êðàþ VI ðåáðà | — |
Ñðåäíåêëþ÷è÷íàÿ | Ïî íèæíåìó êðàþ VI ðåáðà | — |
Ïåðåäíÿÿ ïîäìûøå÷íàÿ |  VII ì/ð |  VII ì/ð |
Ñðåäíÿÿ ïîäìûøå÷íàÿ |  VIII ì/ð | ÂVIII ì/ð |
Çàäíÿÿ ïîäìûøå÷íàÿ |  IX ì/ð |  IX ì/ð |
Ëîïàòî÷íàÿ |  IX ì/ð |  IX ì/ð |
îêîëîïîçâîíî÷íàÿ | Íà óðîâíå îñòèñòîãî îòðîñòêà II ãðóäíîãî ïîçâîíêà | Íà óðîâíå îñòèñòîãî îòðîñòêà II ãðóäíîãî ïîçâîíêà |
Òàáëèöà 2. Ïîäâèæíîñòü íèæíåãî êðàÿ ëåãêèõ
Ëèíèè | ñïðàâà | Ñëåâà |
ñðåäíåêëþ÷è÷íàÿ | 2ñì | 2 ñì |
ñðåäíåàêñèëÿðíàÿ | 3ñì | 3ñì |
ëîïàòî÷íàÿ | 2ñì | 2ñì |
Ñèìïòîì Êîðàíüè, Àðêàâèíà, «÷àøè» Ôèëîñîôîâà — îòðèöàòåëüíû.
Ïðè àóñêóëüòàöèè äûõàíèå âåçèêóëÿðíîå, ïàòîëîãè÷åñêèå äûõàòåëüíûå øóìû îòñóòñòâóþò.
Ñåðäå÷íî- ñîñóäèñòàÿ ñèñòåìà:
Ïðè îñìîòðå êîæíûå ïîêðîâû áëåäíî- ðîçîâîãî öâåòà, ñåðäå÷íûé ãîðá îòñóòñòâóåò, âåðõóøå÷íûé è ñåðäå÷íûå òîë÷êè è ïóëüñàöèè â îáëàñòè êðóïíûõ ñîñóäîâ è âåí âèçóàëüíî íå íàáëþäàåòñÿ.
Ïðè ïàëüïàöèè âåðõóøå÷íûé òîë÷îê, ðàçëèòîé 2,0 ñì, âûñîêèé óñèëåííûé â 5 ì/ð íà 1,5 ñì âíóòðè îò ëåâîé ñðåäíåêëþ÷è÷íîé ëèíèè. Ñèìïòîì «êîøà÷üåãî ìóðëûêàíèÿ» íå âûÿâëåí. Ïóëüñ ñèíõðîííûé íà îáåèõ ðóêàõ, ðåãóëÿðíûé, ðàâíîìåðíûé, ×ÑÑ 88 óä â ìèí.
ëàêóíàðíûé àíãèíà áàêòåðèîëîãè÷åñêèé àíòèáèîòèê
Òàáëèöà 3. Ïåðêóññèÿ
Ãðàíèöà | Îòíîñèòåëüíàÿ òóïîñòü | Àáñîëþòíàÿ òóïîñòü |
Ïðàâàÿ | 4 ì/ð ïî ïðàâ. Ñòåðí. ëèíèè | 4 ì/ð ïî ëåâ. Ñåðí. ëèíèè |
âåðõíÿÿ | 3ìð ïî ëåâ. Ñòåðí ëèíèè | 3ì/ð ïî ëåâ. Ñòåðí. ëèíèè |
Ëåâàÿ | 5 ì/ð íà 0,5 ñì., âíóòðè îò ñð.êëþ÷è÷íîé ëèíèè | 4 ì/ð ëåâîé ïàðàñòåðíàëüíîé ëèíèè |
Ïðè àóñêóëüòàöèè òîíû ñåðäöà ðèòìè÷íûå, ÿñíûå. Íà âåðõóøêå âûñëóøèâàåòñÿ ñèñòîëè÷åñêèé øóì. ×ÑÑ 82óä â ìèí.
Îðãàíû ïèùåâàðåíèÿ.
Ñëèçèñòàÿ ðòà ðîçîâàÿ, âëàæíàÿ, ÷èñòàÿ. Ñëèçèñòàÿ ìèíäàëèí, ñòåíêè ãëîòêè, íåáíûõ äóæåê ãèïåðåìèðîâàíû. Ìèíäàëèíû óâåëè÷åíû II ñòåïåíè, íàëåòîâ îòåêîâ ìèíäàëèí íåò. ßçûê âëàæíûé, îáëîæåí áåëûì íàëåòîì íà ñïèíêå è ó êîðíÿ, ñîñî÷êè ñãëàæåíû.
Ïðè îñìîòðå æèâîò îáû÷íîé îêðóãëîé ôîðìû, âèäèìàÿ ïåðèñòàëüòèêà îòñóòñòâóåò. Ó÷àñòâóåò â àêòå äûõàíèÿ.
Ïðè ïàëüïàöèè æèâîò áåçáîëåçíåííûé, áðþøíàÿ ñòåíêà íå íàïðÿæåíà, ãðûæåâûå îòâåðñòèÿ íå ïàëüïèðóþòñÿ, ñèìïòîì Ùåòêèíà — Áëþìáåðãà, Äóìáàäçå, Âîñêðåñåíñêîãî îòðèöàòåëüíû.
Ñòóë 1 ðàç â äåíü, îôîðìëåííûé, ïëîòíîé êîíñèñòåíöèè àêò äåôåêàöèè áåçáîëåçíåííûé.
Îðãàíû ìî÷åâûäåëåíèÿ:
Ïî÷êè íå ïàëüïèðóþòñÿ. Ñèìïòîì «ïîêîëà÷èâàíèÿ» ñ îáåèõ ñòîðîí îòðèöàòåëüíûé. Ìî÷åâîé ïóçûðü íå ïàëüïèðóåòñÿ. Ìî÷åèñïóñêàíèå áåçáîëåçíåííîå 4- 5 ðàç â ñóòêè, öâåò ìî÷è ñîëîìåííî-æåëòûé. Íåäåðæàíèÿ ìî÷è íåò.
Ýíäîêðèííàÿ ñèñòåìà. Ïîëîâàÿ ñèñòåìà.
Ôèçè÷åñêîå ðàçâèòèå ñîîòâåòñòâóåò âîçðàñòó. Âîëîñû íà ãîëîâå ìÿãêèå. Ïîäêîæíî- æèðîâîé ñëîé ðàçâèò óäîâëåòâîðèòåëüíî, ðàâíîìåðíî. Ïîëîâûå îðãàíû ñôîðìèðîâàíû ïî ìóæñêîìó òèïó.
Ùèòîâèäíàÿ æåëåçà íå óâåëè÷åíà.
Ïðåäâàðèòåëüíûé äèàãíîç è åãî îáîñíîâàíèå
Íà îñíîâàíèè æàëîá áîëüíîé íà áîëü ïðè ãëîòàíèè, è íà îñíîâàíèè îáúåêòèâíûõ äàííûõ: ãèïåðåìèÿ çåâà, ãèïåðòðîôèÿ ìèíäàëèí 2 ñòåïåíè, óâåëè÷åíèå ïîä÷åëþñòíûõ è ïåðåäíå-øåéíûõ ëèìôàòè÷åñêèõ óçëîâ, ìîæíî ïðåäïîëîæèòü, ÷òî â ïàòîëîãè÷åñêèé ïðîöåññ âîâëå÷åíà ëèìôîèäíàÿ òêàíü ðîòîãëîòêè. Ó÷èòûâàÿ àíàìíåç çàáîëåâàíèÿ: îñòðîå íà÷àëî, ïîâûøåíèå òåìïåðàòóðû äî 38 0Ñ, íàëè÷èå ñèìïòîìîâ èíòîêñèêàöèè — ìîæíî ñäåëàòü âûâîäû, ÷òî ïðîöåññ âîñïàëèòåëüíûé, èíôåêöèîííûé.
Âûÿâëåíû ñèíäðîìû: ãèïåðòåðìè÷åñêèé ñèíäðîì (ïîâûøåíèå òåìïåðàòóðû äî 38 0Ñ), ñèíäðîì èíòîêñèêàöèè (ñëàáîñòü, ãîëîâíàÿ áîëü), áîëåâîé ñèíäðîì (áîëü â ãîðëå ïðè ãëîòàíèè).
Ó÷èòûâàÿ íàëè÷èå ýòèõ ñèíäðîìîâ, à òàêæå âîñïàëèòåëüíûé ïðîöåññ íà ìèíäàëèíàõ, óâåëè÷åíèå ðåãèîíàðíûõ ëèìôîóçëîâ, ìîæíî ïîñòàâèòü äèàãíîç àíãèíà. Èç äàííûõ àíàìíåçà: ïðè ïîñòóïëåíèè â ñòàöèîíàð — â ëàêóíàõ ìèíäàëèí áûë æåëòîâàòî-áåëûé íàëåò, ÷òî õàðàêòåðíî äëÿ ëàêóíàðíîé àíãèíû. Ó÷èòûâàÿ, ÷òî çàáîëåâàíèå äëèòñÿ ìåíåå 2 íåäåëü, ìîæíî ïðåäïîëîæèòü, ÷òî ïðîöåññ îñòðûé. Ó÷èòûâàÿ èç àíàìíåçà, ÷òî òåìïåðàòóðà ïîâûøàëàñü äî 380Ñ, âûðàæåííûå ãîëîâíûå áîëè, òîøíîòó, îáèëüíûå ãíîéíûå íàëîæåíèÿ íà ìèíäàëèíàõ — ìîæíî ïîñòàâèòü ñðåäíåòÿæåëóþ ôîðìó.
Ïðåäâàðèòåëüíûé äèàãíîç: «Îñòðàÿ ëàêóíàðíàÿ àíãèíà, ñðåäíåòÿæåëàÿ ôîðìà»
Ïëàí îáñëåäîâàíèÿ:
1. Îáùèé êëèíè÷åñêèé àíàëèç êðîâè.
2. Îáùèé àíàëèç ìî÷è.
3. Áàêòåðèîëîãè÷åñêîå èññëåäîâàíèå ìàçêîâ èç çåâà íà ìèêðîôëîðó (?-ãåìîëèòè÷åñêèé ñòðåïòîêîêê) è èññëåäîâàíèå ÷óâñòâèòåëüíîñòè ê àíòèáèîòèêàì.
4. ìàçêè èç çåâà è íîñà íà äèôòåðèþ.
Ðåçóëüòàòû ëàáîðàòîðíûõ èññëåäîâàíèé:
Îáùèé àíàëèç êðîâè (11.10.15):
Hb 114ã/ë.
Ëåéêîöèòû 20.1 *109/ë
ÑÎÝ 41ìì/÷
Ýîçèíîôèëû 1
Ïàëî÷êîÿäåðíûå —
Ñåãìåíòîÿäåðíûå 62
Ëèìôîöèòû 27
Ìîíîöèòû 10
Çàêëþ÷åíèå: ëåéêîöèòîç ñî ñäâèãîì âëåâî, ÑÎÝ óâåë.
Îáùèé àíàëèç ìî÷è (11.10.15):
Öâåò: ñâåòëî-æåëòûé.
Ïðîçðà÷íîñòü: ïðîçðà÷íàÿ.
Óä. Âåñ: 1016.
Áåëîê: îòðèöàòåëüíî.
Ñàõàð: îòðèöàòåëüíî.
Ðåàêöèÿ: êèñëàÿ.
Çàêëþ÷åíèå: áåç ïàòîëîãèé
Êàë íà ÿéöà ãëèñòîâ (11.10.15):
Îòðèöàòåëüíî.
Ìàçêè èç çåâà è íîñà íà äèôòåðüþ (17.12.08): íå âûäåëåíû
Ëå÷åíèå
Ðåæèì ïàëàòíûé
Äèåòà ¹1
Rp: Sol. Cefotaximi 400
DS. 2ð â äåíü â/ì
Rp: Sol. Analgini 50%-0,3
DS. 2ð â äåíü â/ì
Rp: Sol.Dimedroli 1%-0,3
DS. 2ð â äåíü â/ì
Rp: Dragee Diazolini 0,025
D.S ïî 1 äðàæå 2 ð â äåíü
Ïîëîñêàíèå ãîðëà ôóðàöèëëèíîì 4-5ð â ñóòêè
3. Êëèíè÷åñêèé äèàãíîç è åãî îáîñíîâàíèå
Íà îñíîâàíèè æàëîá áîëüíîé íà áîëü ïðè ãëîòàíèè, ïîâûøåíèå òåìïåðàòóðû òåëà äî 38.5 °Ñ, ñëàáîñòü, ãîëîâíóþ áîëü, âûÿâëåíèÿ ãèïåðåìèè çåâà è ìèíäàëèí, æåëòî-áåëîãî íàëåòà â ëàêóíàõ, ïðè îñìîòðå ðîòîãëîòêè, íàëè÷èÿ ãèïåðòðîôèè ìèíäàëèí II ñòåïåíè, íàëè÷èè ïðèçíàêîâ âîñïàëèòåëüíîãî ïðîöåññà â îáùåì àíàëèçå êðîâè — íåéòðîôèëüíûé ëåéêîöèòîç, óâåëè÷åíèå âëåâî, óñêîðåíèå ÑÎÝ, ìîæíî âûñòàâèòü äèàãíîç: Îñòðàÿ ëàêóíàðíàÿ àíãèíà, ñðåäíåòÿæåëàÿ ôîðìà.
Äíåâíèê:
13.10.15ã Òåìïåðàòóðà òåëà 36.7°Ñ, ×ÄÄ 18 â ìèíóòó, ×ÑÑ 87 â ìèíóòó.
Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå, ñîçíàíèå ÿñíîå. Æàëîáû íà íåçíà÷èòåëüíóþ áîëü ïðè ãëîòàíèè, ñóõîé ïèùè. Êîæíûå ïîêðîâû áëåäíî-ðîçîâûå, âëàæíûå, ÷èñòûå.  çåâå óìåðåííàÿ ãèïåðåìèÿ ñëèçèñòîé ìèíäàëèí, ìèíäàëèíû î÷èùåíû îò ãíîéíûõ íàëîæåíèé è âêëþ÷åíèé, ãèïåðòðîôèÿ ìèíäàëèí II ñòåïåíè. Íîñîâîå äûõàíèå íå çàòðóäíåíî, îòäåëÿåìîå èç íîñà íåò.  ëåãêèõ äûõàíèå âåçèêóëÿðíîå, õðèïîâ íåò.  ñåðäöå òîíû ÿñíûå, çâó÷íûå, øóìîâ íåò. Æèâîò ìÿãêèé áåçáîëåçíåííûé, ïå÷åíü +0.5+0.5,+0.5. Ïîä÷åëþñòíûå ëèìôîóçëû äî 1ñì, ãëàäêèå, ýëàñòè÷íûå, ïîäâèæíûå, áåçáîëåçíåííûå, ïåðåäíå-øåéíûå (2) äèàìåòð 1 ñì, ýëàñòè÷íîé êîíñèñòåíöèè, ïîäâèæíûå, áåçáîëåçíåííûå. Ñòóë è äèóðåç â íîðìå.
14.10.15ã. Òåìïåðàòóðà òåëà 36.6°Ñ, ×ÄÄ 19 â ìèíóòó, ×ÑÑ 81 â ìèíóòó.
Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå, ñîçíàíèå ÿñíîå. Æàëîá íå ïðåäúÿâëÿåò. Êîæíûå ïîêðîâû áëåäíî-ðîçîâûå, óìåðåííîé âëàæíîñòè, ÷èñòûå.  çåâå ñëèçèñòàÿ ìèíäàëèí íå ãèïåðåìèðîâàíà, íàëîæåíèé íåò, ãèïåðòðîôèÿ ìèíäàëèí 2 ñòåïåíè. Íîñîâîå äûõàíèå íå çàòðóäíåíî, îòäåëÿåìîãî èç íîñà íåò.  ëåãêèõ äûõàíèå âåçèêóëÿðíîå, õðèïîâ íåò.  ñåðäöå òîíû ÿñíûå, çâó÷íûå, øóìîâ íåò. Æèâîò ìÿãêèé áåçáîëåçíåííûé, ïå÷åíü +0.5+0.5+0.5. Ïîä÷åëþñòíûå ëèìôîóçëû äî 1ñì, ãëàäêèå, ýëàñòè÷íûå, ïîäâèæíûå, áåçáîëåçíåííûå, ïåðåäíåøåéíûå (2) äèàìåòð 1 ñì, ýëàñòè÷íîé êîíñèñòåíöèè, ïîäâèæíûå, áåçáîëåçíåííûå. Ñòóë è äèóðåç â íîðìå.
15.10.15ã. Òåìïåðàòóðà òåëà 36.6°Ñ, ×ÄÄ 18 â ìèíóòó, ×ÑÑ 81 â ìèíóòó.
Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå, ñîçíàíèå ÿñíîå. Æàëîá íå ïðåäúÿâëÿåò. Êîæíûå ïîêðîâû áëåäíî-ðîçîâûå, óìåðåííîé âëàæíîñòè, ÷èñòûå.  çåâå ñëèçèñòàÿ ìèíäàëèí íå ãèïåðåìèðîâàíà, íàëîæåíèé íåò, ãèïåðòðîôèÿ ìèíäàëèí 2 ñòåïåíè. Íîñîâîå äûõàíèå íå çàòðóäíåíî, îòäåëÿåìîãî èç íîñà íåò.  ëåãêèõ äûõàíèå âåçèêóëÿðíîå, õðèïîâ íåò.  ñåðäöå òîíû ÿñíûå, çâó÷íûå, øóìîâ íåò. Æèâîò ìÿãêèé áåçáîëåçíåííûé, ïå÷åíü +0.5+0.5+0.5. Ïîä÷åëþñòíûå ëèìôîóçëû äî 1ñì, ãëàäêèå, ýëàñòè÷íûå, ïîäâèæíûå, áåçáîëåçíåííûå, ïåðåäíåøåéíûå (2) äèàìåòð 1 ñì, ýëàñòè÷íîé êîíñèñòåíöèè, ïîäâèæíûå, áåçáîëåçíåííûå. Ñòóë è äèóðåç â íîðìå.
16.10.15ã. Òåìïåðàòóðà òåëà 36.6°Ñ, ×ÄÄ 19 â ìèíóòó, ×ÑÑ 81 â ìèíóòó.
Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå, ñîçíàíèå ÿñíîå. Æàëîá íå ïðåäúÿâëÿåò. Êîæíûå ïîêðîâû áëåäíî-ðîçîâûå, óìåðåííîé âëàæíîñòè, ÷èñòûå.  çåâå ñëèçèñòàÿ ìèíäàëèí íå ãèïåðåìèðîâàíà, íàëîæåíèé íåò, ãèïåðòðîôèÿ ìèíäàëèí 2 ñòåïåíè. Íîñîâîå äûõàíèå íå çàòðóäíåíî, îòäåëÿåìîãî èç íîñà íåò.  ëåãêèõ äûõàíèå âåçèêóëÿðíîå, õðèïîâ íåò.  ñåðäöå òîíû ÿñíûå, çâó÷íûå, øóìîâ íåò. Æèâîò ìÿãêèé áåçáîëåçíåííûé, ïå÷åíü +0.5+0.5+0.5. Ïîä÷åëþñòíûå ëèìôîóçëû äî 1ñì, ãëàäêèå, ýëàñòè÷íûå, ïîäâèæíûå, áåçáîëåçíåííûå, ïåðåäíå-øåéíûå (2) äèàìåòð 1 ñì, ýëàñòè÷íîé êîíñèñòåíöèè, ïîäâèæíûå, áåçáîëåçíåííûå. Ñòóë è äèóðåç â íîðìå.
4. Ýïèêðèç
Áîëüíîé Ñòåïàíîâ À.À. ïîñòóïèë 11.10.15ã ñ æàëîáàìè íà áîëü â ãîðëå, óñèëèâàþùóþñÿ ïðè ãëîòàíèè; ãîëîâíóþ áîëü, ïîâûøåíèå òåìïåðàòóðû òåëà (ìàêñèìàëüíàÿ òåìïåðàòóðà òåëà 38,6); íà îáùóþ ñëàáîñòü è ñíèæåíèå àïïåòèòà. Äèàãíîç ïðè ïîñòóïëåíèè: ëàêóíàðíàÿ àíãèíà, ñðåäíåé ñòåïåíè òÿæåñòè. Ïîñëå ïðîâåäåííûõ èññëåäîâàíèé: îáùèé àíàëèç êðîâè (óñêîðåíèå ÑÎÝ äî 41 ìì/÷), îáùèé àíàëèç ìî÷è (áåç ïàòîëîãè÷åñêèõ îòêëîíåíèé) è îòðèöàòåëüíûé ðåçóëüòàò èññëåäîâàíèÿ ìàçêîâ íà BL ïðåäâàðèòåëüíûé äèàãíîç ïîäòâåðæäåí. Íàçíà÷åíî ëå÷åíèå: -àíòèáàêòåðèàëüíàÿ òåðàïèÿ -ñèìïòîìàòè÷åñêàÿ òåðàïèÿ (îðàëüíàÿ) -ìåñòíîå ëå÷åíèå: ïîëîñêàíèå ãèïåðòîíè÷åñêèì ðàñòâîðîì è ðàñòâîðàìè àíòèñåïòèêîâ.
Ñïèñîê ëèòåðàòóðû
1) Å.Ï. Øóâàëîâà. -Ìîñêâà, 1982 ãîä «Èíôåêöèîííûå áîëåçíè»
2) Í.Ä. Þùóê; Þ.ß. Âåíãåðîâ. -Ìîñêâà, 1999 ãîä «Ëåêöèè ïî èíôåêöèîííûì áîëåçíÿì» 1 òîì
3) Í.Ä. Þùóê; Þ.ß. Âåíãåðîâ. -Ìîñêâà, 1999 ãîä «Ëåêöèè ïî èíôåêöèîííûì áîëåçíÿì» 2 òîì
4) Ã.Â. Òðóáíèêîâ. — Áàðíàóë, 2001 ãîä «Ìåòîäè÷åñêèå îñíîâû ïîçíàíèÿ òåðàïèè»
5) Å.Ï. Øóâàëîâà; Å.Ñ. Áåëîçåðîâ; Ò.Â. Áåëÿåâà; Å.È. Çìóøêî. Ðîñòîâ-íà-Äîíó, 2001 ãîä, «Èíôåêöèîííûå áîëåçíè».
Ðàçìåùåíî íà Allbest.ru
Источник


