Ангина с яркой гиперемией мягкого неба
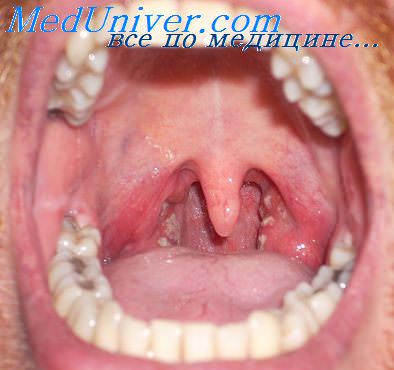
Скарлатина. Для скарлатины типичным является яркая гиперемия ротоглотки (миндалины, язычок, дужки) — “пылающий зев”. Гиперемия четко отграничена и не распространяется на слизистую оболочку твердого неба. Ангина — постоянный симптом скарлатины — может быть катаральной, фолликулярной или некротической. Катаральная и фолликулярная ангина появляется на 1-2 сутки заболевания и проходит через 4-5 дней. Некротическая ангина появляется на 4-5 день болезни. Некрозы имеют грязно-серый или зеленоватый цвет. В зависимости от тяжести заболевания они могут быть поверхностными, в виде отдельных островков, или глубокими, сплошь покрывающими всю поверхность миндалин. Некрозы могут распространяться за пределы миндалины на дужки, язычок, слизистую оболочку носа и глотки. Исчезают некрозы медленно, в течение 7-10 дней.
Слизистые полости рта при скарлатине сухие. Язык вначале заболевания густо обложен серо-желтым налетом, со 2-3 дня он начинает очищаться с краев и кончика, становится ярко-красным с выраженными сосочками (“малиновый язык”). Через несколько дней язык полностью очищается от налета, становится гладким, “лакированным”.
Корь.Для кори в катаральный период характерны обильные слизистые, затем слизисто-гнойные выделения из носа. Патогномоничны измененияна слизистой полости рта — появление серовато-беловатых точек (очаги поверхностного некроза) диаметром 1-2 мм, неправильной формы, плотных, возвышающихся над поверхностью слизистой оболочки, окруженных узким ярко-красным ободком на слизистой оболочке щек и в области переходной складки у малых коренных зубов (пятна Филатова-Коплика). Пятна появляются за 1-2 дня до появления сыпи и держатся 2-3 дня. Пятна располагаются группами, не сливаются между собой, их нельзя снять тампоном.
Слизистая оболочка полости рта рыхлая, шероховатая, сочная, гиперемированная. На мягком и твердом небе за 1-2 дня до высыпаний на коже, появляется энантема в виде мелких, розовато-красных пятен. В периоде высыпаний сохраняются обильные слизисто-гнойные выделения из носа. В зеве выявляется разлитая гиперемия.
Герпетическая инфекция (herpes simplex). Поражение слизистых оболочек при герпесе может протекать в форме гингивита, стоматита, тонзиллита. Наиболее частым клиническим проявлением является острый стоматит, наблюдаемый преимущественно у детей первых 2-3 лет жизни. Слизистая оболочка полости рта ярко гиперемирована, отечна. Десневой край более яркой окраски, вершины межзубных десневых сосочков закруглены. На слизистой оболочке щек, десен, реже — языка, внутренней поверхности губ, на мягком и твердом небе, небных дужках и миндалинах обнаруживаются герпетические высыпания. Высыпания представлены сгруппированными пузырьками вначале с прозрачным, затем с желтоватым содержимым. Пузырьки быстро лопаются, образую эрозии с остатками отслоившегося эпителия (афты). Эрозии округлой формы, диаметром 1-5 мм, покрыты фибринозным налетом, при массивном высыпании сливаются друг с другом. Увеличена саливация, слюна вязкая с неприятным запахом.
Ангина.Изменения в ротоглотке при ангине (стрептококковой) характеризуются яркой разлитой гиперемией, захватывающей мягкое и твердое небо, миндалины, заднюю стенку глотки. В некоторых случаях наблюдается ограниченная гиперемия миндалин и небных дужек. Миндалины обычно увеличены за счет инфильтрации и отечности. При фолликулярной ангине на миндалинах появляются беловатого цвета фолликулы диаметром 2-3 мм, несколько возвышающиеся над поверхностью ткани миндалин. Фолликулы не снимаются шпателем, т.к. представляют собой подэпителиально расположенные нагноившиеся лимфоидные фолликулы. При лакунарной ангине наложения расположены в лакунах. Они или повторяют извитой характер лакун, или имеют вид островков, или сплошь покрывают часть миндалины. Наложения обычно, желтовато-белого цвета, легко снимаются шпателем и растираются между предметными стеклами, т.е. они состоят из гноя и детрита. При некротической ангине пораженные участки ткани миндалин покрыты налетом с неровной, тусклой поверхностью, зеленовато-желтого или серого цвета, уходящего вглубь слизистой оболочки. Налеты часто пропитываются фибрином и становятся плотными. При попытке их снять остается кровоточащая поверхность. После отторжения наложений образуется дефект ткани, имеющий белесоватый цвет, неправильную форму, неровное бугристое дно. Некрозы могут распространяться за пределы миндалин на дужки, язычок, заднюю стенку глотки.
Для гриппа характерныслабые катаральные проявления в виде покашливания, заложенности носа, скудных слизистых выделений из носа, болей и першения в горле. Небные миндалины и дужки умеренно гиперемированы, слегка отечны. Обнаруживается инъекция сосудов, иногда точечные кровоизлияния или мелкая пятнисто-папулезная энантема на мягком небе, зернистость задней стенки глотки.
ОРВИ.При парагриппе катаральные явления выражены уже с первого дня болезни. Характерны упорный грубый, сухой кашель, боли в горле, заложенность носа. Выделения из носа вначале слизистые, затем слизисто-гнойные. В ротоглотке отмечается отечность, умеренная гиперемия слизистой оболочки дужек, мягкого неба, задней стенки глотки. В некоторых случаях возможно проявление экссудативного гнойного выпота в лакунах.
Для аденовирусной инфекции характерен ярко выраженный экссудативный компонент. Катаральные явления со стороны верхних дыхательных путей появляются с первого дня болезни. Выделения из носа вначале серозные, обильные, вскоре приобретают слизисто-гнойный характер. Слизистая оболочка носа набухшая, гиперемированная. В ротоглотке отмечается умеренная гиперемия и отечность передних дужек и небных миндалин. Характерным является поражение слизистой оболочки задней стенки глотки в виде гранулезного фарингита. Задняя стенка глотки становится отечной, гиперемированной с гиперплазированными яркими фолликулами. Боковые валики глотки увеличены. На гиперемированных фолликулах могут появляться нежные белесоватые налеты или густая слизь.
При респираторно-синцитиальной инфекции отмечаются скудные выделения из носа. Слизистая оболочка зева или гиперемирована, или не изменена.
Для риновирусной инфекции характерно появление заложенности носа, чихания, чувства инородного тела в горле (царапанье), покашливание. К концу первых суток нос становится полностью заложенным, появляются обильные водянисто-серозные выделения. Слизистая оболочка полости носа гиперемирована, отечная. В предверии носа кожа мацерирована. Слизистая оболочка небных миндалин, передних дужек и задней стенки глотки гиперемирована слабо.
Источник
Слизистая ротоглотки при вирусных инфекциях. Мягкое небо при поражении вирусамиСогласно специально проведенным исследованиям известного инфекциониста Н.И. Морозкина, на 1-2-й день болезни на резко гиперемированной и несколько цианотичной слизистой оболочке мягкого неба, а иногда и на задней стенке глотки при гриппе появляются просовидные высыпания (воспаленные фолликулы) в виде мелких (до 1-2 мм) и более крупных (до 4-5 мм) зерен. К 3-4-му дню гиперемия мягкого неба сменяется выраженной инъекцией кровеносных сосудов, образующих сетку, возможны точечные кровоизлияния. К 7-8-му дню эти явления стихают. Мелкая зернистость характерна для гриппа, вызванного вирусом типа А, более крупная — для гриппа типа В. Типичные поражения слизистой оболочки ротоглотки при гриппе прослеживаются далеко не во всех случаях, но при их наличии эти изменения важно учитывать при дифференциальной диагностике гриппа от других острых респираторных заболеваний, при которых гиперемия и отек слизистой ротоглотки носят разлитой характер и обычно сочетаются с гиперемией и отеком слизистой оболочки носоглотки. Такая картина наблюдается при парагриппе, риновирусной инфекции и других ОРВИ. Необходимо особо подчеркнуть, что при гриппе отсутствуют проявления острого гастроэнтерита. Не существует «кишечных форм гриппа», как это до сих пор можно слышать от некоторых практикующих врачей. Возникающие иногда рвота и послабление стула (понос) у больных гриппом являются следствием нейротоксикоза и обострения сопутствующих болезней желудочно-кишечного тракта (колита, холецистита, панкреатита и др.). Изменения слизистой оболочки ротоглотки при аденовирусной инфекции особенно выражены при ее фарингеальной и фарингоконъюнктивальной формах. Они проявляются в виде тонкого белесоватого налета на миндалинах и обильного экссудата, распространяющегося за пределы дужек на мягкое небо и заднюю стенку глотки. Помимо фарингита и конъюнктивита (катарального, фолликулярного, пленчатого), наблюдаются кератоконъюнктивит, ринит, ринофаринготонзиллит, ринофарингобронхит.
Регионарные лимфатические узлы увеличены. У части больных (1/3) увеличены печень и селезенка, может быть диарея. В случае заболеваний, вызванных респираторно-синцитиальным вирусом, имеет место умеренная гиперемия слизистой оболочки ротоглотки. Существенно отличается от описанных поражений слизистая оболочка ротоглотки при энтеровирусных и герпетических инфекциях (С.Г. Чешик). У большинства больных энтеровирусными инфекциями, протекающими по типу острых респираторных заболеваний, наблюдается гиперемия ротоглотки, сочетающаяся иногда с умеренным склеритом и конъюнктивитом, ринитом. Особые формы энтеровирусной инфекции Коксаки могут проявляться везикулезным стоматитом и кожными сыпями. В полости рота, на языке, мягком небе, деснах, слизистой оболочке щек образуются везикулярные бледно-серые высыпания величиной 2-8 мм и беспорядочные болезненные изъязвления диаметром до 20 мм, образующиеся из пузырьков. Одновременно элементы пузырьковой сыпи имеются на кистях, стопах; они окружены красным ободком до 1 см. Наряду с пузырьковой сыпью может быть пятнистопапулезная сыпь на коже конечностей и туловища. Возможна самостоятельная форма энтеровирусной инфекции — герпангина (везикулезный и афтозный фарингит). Слизистая оболочка ротоглотки гиперемирована, на передних небных дужках, язычке, мягком небе, миндалинах обнаруживаются мелкие везикулы, превращающиеся вскоре в поверхностные эрозии. Герпангина, в отличие от классической ангины, регистрируется главным образом в летние и осенние месяцы. Чаще, чем взрослые, болеют дети. При герпетических инфекциях, вызванных простым и зостериформным вирусами, поражения слизистых оболочек более обширны и болезненны, держатся гораздо дольше, чем при герпангине. При зостериформном герпесе они чаще односторонние. Высыпания на слизистой оболочке полости рта появляются на стороне кожных герпетических поражений, чаще всего связанные с поражением II и III ветвей тройничного нерва. — Также рекомендуем «Поражения слизистой рта при бактериальных инфекциях. Признаки ангины» Оглавление темы «Изменения ротоглотки. Причины пневмоний»: |
Источник
Скарлатина – это инфекционное заболевание микробной природы, которое проявляется симптомами общей интоксикации, мелкопятнистой красно-розовой сыпью и ангиной.
Эти характерные проявления возникают у ребенка после попадания в организм возбудителя инфекционно-воспалительного процесса: токсического гемолитического стрептококка, относящего к группе А.
Заболевание опасно в связи с развитием осложнений:
- гнойно-септических (отиты, синуситы, паратонзиллярные абсцессы, лимфадениты);
- инфекционно-аллергических (ревматизма, хореи, гломерулонефритов, эндо- и миокардитов).
Поэтому ранняя диагностика и назначение правильной терапии при скарлатине – это основа благоприятного течения инфекции и профилактика ее осложненного течения.
Пути заражения
В настоящее время случаи данного инфекционного заболевания отмечаются все реже, а течение болезни определяется состоянием здоровья ребенка при контакте с источником инфекции.
Скарлатина в основном передается воздушно-капельным и контактным путем, но существует трансплацентарный и экстрабукальный способы заражения (при попадании возбудителя через поврежденные кожные покровы – при ожогах, инфицированных ранах).
К факторам риска, которые определяют высокую вероятность возникновения скарлатины у ребенка, а также ее осложненное течение относятся:
- нестабильность иммунитета или незрелость иммунной системы у детей до трех лет или заболевания, вызывающие снижения иммунологической реактивности;
- хронический тонзиллит или другие очаги хронической инфекции, способствующие снижению местного иммунитета (аденоидит, синусит, стоматит);
- атопический дерматит;
- эндокринопатии, сахарный диабет, патология надпочечников;
- системный прием различных лекарственных препаратов, угнетающих иммунную систему ребенка (стероидные гормоны, цитостатики);
- гипотрофия и другие нарушения питания.
Формы заболевания
Симптомы этой детской инфекции отличаются определенной последовательностью проявлений в виде:
- характерной сыпи;
- интоксикации;
- поражения носоглотки и языка.
Выделяют типичные и атипичные формы заболевания.
При типичной форме этой детской инфекции выделяют три степени выраженности тяжести течения болезни:
- легкая;
- среднетяжелая;
- тяжелые форма скарлатины.
Они определяются выраженностью симптомов интоксикации и активности местных воспалительных процессов.
Наиболее тяжело протекают гипертоксическая (молниеносная) и геморрагическая форма скарлатины, которые в настоящее время встречаются крайне редко.
Атипичными формами патологии считаются:
- экстрафарингеальная форма;
- стертая форма проявляется слабо выраженными типичными симптомами, но не имеет определенных стадий.
Экстрафарингеальные формы скарлатины характеризуются отсутствием поражения носоглотки (ангины или фарингита) и проявляются характерной сыпью и интоксикацией в результате инфицирования ран, ожогов.
Симптомы скарлатины
К характерным симптомам скарлатины относятся:
- типичная сыпь с нисходящим типом развития, которая исчезает с шелушением;
- ангина – яркая гиперемия зева с распространением на мягкое небо и язычок, появление налетов и гнойного отделяемого в лакунах;
- гиперемия языка с гипертрофией его сосочков (в определенное время после появления первых симптомов заболевания).
Инкубационный период при скарлатине составляет в среднем 5 – 7 дней с максимальным удлинением до 12 дней – это длительность от попадания в организм возбудителя до появления первых признаков болезни.
Проявления скарлатины у детей имеют определенные характерные клинические признаки и последовательность их появления.
К первым симптомам инфекционного заболевания относятся:
- ярко выраженные признаки интоксикации в виде вялости, головной боли, озноба, сонливости, тошноты, иногда рвоты);
- повышение температуры от 38 до 39,5 С и выше;
- покраснение зева, боль при глотании, увеличение и отечность небных миндалин (гланд).
Сыпь при скарлатине
Через 2-3 часа после появления первых признаков скарлатины на теле ребенка появляется сыпь в виде мелкоточечных ярко розовых или красных высыпаний на фоне покраснения кожи.
Сыпь сначала возникает на лице, шее и в области грудной клетки, постепенно в течение 1-2 суток распространяется на нижние отделы — спину, живот и конечности.
Наиболее активно высыпания появляются в естественных складках, на боковых поверхностях и щеках.
На фоне возникновения активного периода высыпаний (через 3-12 часов) происходит повышение температуры, которая держится весь период распространения сыпи и спадает после прекращения появления новых элементов сыпи.
Главная характерная черта заболевания — бледный носогубный треугольник на фоне отечности лица и яркого покраснения щек («пылающие» щеки).
Для скарлатинозной сыпи не характерен зуд.
Высыпания исчезают через 3-7 дней после появления.
Высыпания могут сохраняться в течение 10 – 14 дней, затем отмечается легкое шелушение элементов сыпи (чешуйчатое), а на 3 неделе явления отшелушивания сыпи активируются, и развивается крупнопластинчатое шелушение, особенно ярко выраженное в области ладоней и стоп.
Состояние зева при скарлатине
Через 3-6 часов после появления симптомов скарлатины у ребенка на фоне появления сыпи развивается активный воспалительный процесс в носоглотке – горло становится ярко красным («пылающим»), а на небных миндалинах появляются грязно-желтые или серые налеты, а лакуны заполняются гноем.
Язык также покрыт серым налетом.
На 4-6 день болезни проявляется еще один характерный симптом скарлатины – «малиновый язык».
Налет на языке постепенно уменьшается, и он приобретает ярко красную, малиновую окраску с гипертрофированными (увеличенными) сосочками.
Этот признак исчезает через 1-2 недели после появления.
Отмечается увеличение подчелюстных и переднешейных лимфатических узлов.
Признаки интоксикации, температура и проявления лакунарной ангины уменьшаются на 4-5 день болезни.
Осложнения после перенесенной скарлатины
Правильное и своевременно назначенное лечение и наблюдение за ребенком после перенесенной скарлатины (осмотр, лабораторные и инструментальные исследования) являются важным моментом при раннем выявлении и терапии последствий скарлатины. Важным моментом в период выздоровления считается настороженность врача и родителей – своевременная диагностика и ранее адекватное лечение осложнений скарлатины сразу после появления первых симптомов и профилактические плановые обследования малыша в период выздоровления (2-3 неделя болезни):
- клинический анализ крови;
- общий анализ мочи;
- ЭКГ.
Наиболее частыми ранними осложнениями заболевания, которые возникают как в разгар болезни или на 2-3 неделе, являются гнойно-септические патологические изменения различных органов и систем:
- отит или мастоидит;
- гнойный лимфаденит;
- паратонзиллярный абсцесс или флегмона;
- синусит;
- менингит;
- множественные гнойные очаги.
Инфекционно-аллергические осложнения развиваются в период выздоровления (на 3-4 неделе после начала инфекционного процесса):
- гломерулонефриты;
- миокардиты;
- артриты;
- ревматизм;
- патология нервной системы (хорея Сиденгама).
Лечение скарлатины
Лечение легких и среднетяжелых форм скарлатины проводится на дому.
Больные тяжелыми формами болезни должны быть госпитализированы в инфекционное боксированное отделение.
Кроме этого госпитализации подлежат:
- дети первого года жизни со среднетяжелыми формами заболевания, которые сопровождаются температурой, интоксикацией и ангиной;
- пациенты, имеющие эпидемиологические показания (при отсутствии условий для изоляции больного).
для своевременного оказания неотложной помощи и адекватного лечения.
К основным принципам терапии скарлатины относятся:
- постельный режим в период начальных проявлений и разгара заболевания (5-7 дней);
- диета ( молочно-растительные продукты, тушеные овощи, блюда на пару, фруктовые и ягодные соки);
- обильное дробное питье;
- антибиотики – пенициллины, макролиды, цефалоспорины, курс лечения составляет от 7 до 14 дней.
Дополнительно назначается симптоматическая терапия:
- местное лечение носоглотки – полоскание и орошение зева противовоспалительными растворами;
- жаропонижающие препараты;
- десенсибилизирующие средства;
- иммунотропные и противовоспалительные средства.
В комнате, где постоянно находится ребенок необходимо провести дезинфекцию. Постоянно проводиться влажная уборка и проветривание помещения в течение всего периода болезни.
врач — педиатр Сазонова Ольга Ивановна
Источник

