Ангина этиология классификация клиника лечение профилактика

Ангина
-общее острое неспецифическое
инфекционно-аллергическое заболевание
с местными проявлениями в нёбных
миндалинах.
Этиология.
Возбудитель
— микробы гноеродной группы, главным
образом стрептококки, реже стафилококки
и пневмококки. Инфекция может вноситься
извне или возникать вследствие повышения
вирулентности микроорганизмов, постоянно
находящихся в лакунах миндалины, в
полости рта и глотки. Источником инфекции
часто служат гнойные заболевания носа
и придаточных пазух, кариес зубов и др.
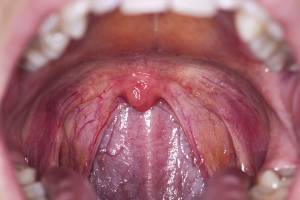
Клиническая картина.
Основной
признак ангины — воспаление нёбных
миндалин. Заболевание обычно начинается
остро, сопровождается чувством першения,
саднения в горле, общим недомоганием,
головной болью, разбитостью, ломотой в
суставах, болью в горле при глотании.
Температура тела в первый день болезни
повышается до 38- 39°, иногда до 40°. У
некоторых больных повышению температуры
тела предшествует озноб. В крови:
лейкоцитоз, преимущественно нейтрофильный,
со сдвигом лейкоцитарной формулы влево.
Ангина может протекать в разных формах.
Катаральная ангина.
Жалобы
больных вначале сводятся к сухости и
саднению в горле. Затем появляются
умеренные боли в горле, незначительно
повышается температура тела; у маленьких
детей чаще отмечается головная боль и
общая слабость. При осмотре нёбные
миндалины припухшие, сильно покрасневшие;
поверхность их покрыта слизистым
отделяемым. Подчелюстные лимфатические
узлы могут быть несколько увеличенными
и слегка болезненными. При лечении
болезнь заканчивается обычно за 3-5 дней.
Ангина фолликулярная и лакунарная
Обычно
протекает более тяжело, с резко выраженной
интоксикацией. Начало внезапное, с
ознобом и резким повышением температуры
тела (до 40 ° и выше). Боли в горле особенно
усиливаются при глотании, иногда
иррадиируют в ухо. Характерны общая
разбитость, головная боль, боль в
конечностях и пояснице. В крови: выраженный
лейкоцитоз со сдвигом влево, СОЭ повышена
до 40-50 мм/ч. При осмотре глотки отмечается
резко выраженная гиперемия и инфильтрация
нёбных дужек, набухание нёбных миндалин.
При фолликулярной ангине на покрасневших
миндалинах видны круглые беловато-желтые
точки. Это нагноившиеся фолликулы нёбных
миндалин, располагающиеся под слизистой
оболочкой, которые не снимаются ватным
тампоном или шпателем. При лакунарной
ангине на покрасневших миндалинах
обнаруживаются пленчатые наложения
желтоватого цвета, исходящие из лакун.
Обычно располагаются на поверхности
нёбных миндалин очагами, в некоторых
случаях пленчатый налет покрывает всю
поверхность нёбной миндалины. Такая
ангина называется сливной лакунарной.
Налеты при лакунарной ангине не выходят
за нёбные миндалины, легко снимаются
ватным тампоном или шпателем. После
снятия налетов поверхность миндалины
ровная, гладкая, без эрозий и кровоточивости,
что отличает лакунарную ангину от
дифтеритической.
Дифтеритическая ангина
Для
дифтеритической ангины характерны
массивные, серо-грязного цвета пленчатые
наложения не только на миндалинах, но
и на мягком нёбе, язычке, задней стенке
глотки, в гортани, носовой полости и др.
Эти пленки плотно держатся, как бы спаяны
с подлежащей тканью. После их снятия
хорошо видны эрозированность и
кровоточивость слизистой оболочки. При
этом заболевании, если своевременно не
провести лечебные мероприятия, может
наступить поражение нервно-мышечной
ткани глотки, гортани, конечностей,
сердечной мышцы (миокарда) и др.
Дифтеритическая ангина — очень опасное
заболевание. Оно возникает чаще в детском
возрасте, легко передается окружающим
при разговоре, поцелуях, через игрушки,
одежду, посуду, полотенце и другие вещи,
которые были в руках больного.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
02.05.2015253.95 Кб88.doc
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Краткое описание
Ангина — инфекционная болезнь, вызываемая различными возбудителями, характеризуется лихорадкой, явлениями общей интоксикации и выраженными воспалительными изменениями в лимфоидной ткани глотки и регионарных лимфатических узлах.
Этиология
Наиболее часто ангину вызывает бета-гемолитический стрептококк группы А, реже — стафилококк, зеленящий стрептококк, пневмококк, грибы, спирохеты, вирусы.
Патогенез
Ворота инфекции — слизистая оболочка свободной поверхности миндалин. Возможен и гематогенный генез ангин. Из развившегося септического очага инфекция может распространяться по всему организму, приводя к различным осложнениям. При рецидивирующих ангинах несомненную роль играет аллергический фактор.
Эпидемиология
Источник инфекции — больной. Заразительность высокая. Путь передачи — воздушно-капельный, реже алиментарный. Известны катаральная, фолликулярная, лакунарная, флегмонозная и язвенно-некротическая (гангренозная) формы ангины.
Клиника
Катаральная ангина — преимущественно поверхностное поражение нёбных миндалин. Период развития ангины составляет от нескольких часов до 2—4 дней. Характерны быстрое начало, першение и сухость в глотке, боль (возможно распространение боли в ухо), общее недомогание, головная боль, боли в суставах и мышцах, невысокая температура тела (возможен озноб).
Изменения в крови отсутствуют или незначительны. Лимфатические узлы болезненны.
У детей проявления ангины более выражены, в том числе и температурная реакция. Катаральная ангина длится 1—2 дня, после чего воспалительные явления в глотке проходят, или ангина переходит в другую форму.
Фолликулярная ангина характеризуется преимущественным поражением фолликулярного аппарата миндалин. Характерны внезапный озноб, температура тела до 40°С, сильная боль в горле.
Лимфатические узлы увеличены, болезненны. Присутствуют выраженные явления интоксикации (резкая общая слабость, головная боль, боли в сердце, суставах и мышцах), тошнота, понос, уменьшение количества выделяемой мочи.
Нёбные миндалины увеличены, отёчны. На миндалинах видны нагноившиеся фолликулы в виде бело-жёлтых образований величиной с булавочную головку (картина «звёздного неба»).
Нагноившиеся фолликулы вскрываются, образуя гнойный налёт, не распространяющийся за пределы миндалин.
Лакунарная ангина — налёт за пределы миндалин не выходит.
Характерны резкий подъём температуры тела до 39—40°С, озноб, боль в горле, боли в сердце, суставах, головная боль, нередко слюнотечение, у детей часто возникает рвота. Характерно увеличение близлежащих лимфатических узлов, их резкая болезненность.
Длительность течения оакунарной ангины — 5—9 дней. Проявления лакунарной ангины нарастают быстро и также быстро стихают.
В период исчезновения проявлений начинается очищение миндалин от налётов. Увеличение близрасположенных лимфатических узлов остаётся дольше других проявлений — до 10—12 дней.
Характерно выраженное покраснение миндалин, их отёк; желтовато-белое содержимое лакун образует на поверхности миндалин рыхлый налёт в виде мелких очагов или плёнки. Налёт не выходит за пределы миндалин, тусклый, рыхлый, легко удаляется, не оставляя кровоточащего дефекта.
Осложнения ангины
Из осложнений ангины наиболее часто встречаются острый средний отит, острый ларингит, отек гортани, флегмона шеи, окологлоточный абсцесс, острый шейный лимфаденит.
Дифференциальный диагноз
При скарлатине ангина — один из постоянных симптомов. Характерна яркая краснота слизистой оболочки («пылающий зев»), резко прерывающаяся на границе с твердым нёбом. Тонзиллит может быть катаральным, лакунарным, ложнопленчатым, некротическим. В начале болезни отмечается рвота. К концу 1-х — на 2-е сутки на гиперемированной коже появляется мелкоточечная сыпь с особенной насыщенностью и точечными кровоизлияниями в складках (симптом Пастиа), несколько позже «малиновый язык» и другие симптомы скарлатины.
Ангинозно-бубонная форма туляремии характеризуется лихорадкой, умеренной интоксикацией и развитием, как правило, одностороннего, катарального (редко), ложнопленчатого, а в типичных случаях — язвенно-некротического тонзиллита. Регионарные лимфатические узлы достигают значительных размеров (бубон). Особенностями ее (в отличие от ангин) являются незначительные субъективные ощущения даже при тяжелом язвенно-некротическом процессе, а также умеренная болезненность лимфатических узлов. Общее состояние больных при гнойных ангинах нарушено в большей степени.
Выздоровление при ангинозно-бубонной форме туляремии в отличие от ангин затягивается (до 1—2 месяца и более).
При брюшном тифе с первых дней заболевания отмечают гиперемию и набухание нёбных миндалин, лимфатических фолликулов задней стенки глотки. Налеты не образуются, субъективные ощущения и реакция регионарных лимфатических узлов отсутствуют. На месте гиперплазированных лимфатических фолликулов образуются симметричные плоские язвы — ангина Дюге.
Эти изменения рассматриваются в сочетании с общей клинической картиной тифа.
Инфекционный мононуклеоз — болезнь, при которой развивающийся у большинства больных острый тонзиллит (катаральный, язвенно-некротический, ложнопленчатый) является одним из основных симптомов. От ангин инфекционный мононуклеоз отличается более длительным лихорадочным периодом, бледностью и пастозностью лица, развитием тонзиллита в любые сроки болезни, распространением налетов иногда за пределы миндалин, заметным увеличением печени и селезенки, увеличением всех лимфатических узлов (лимфаденопатия). При ангине в крови нейтрофильный лейкоцитоз, при инфекционном мононуклеозе лейкоцитоз сопровождается увеличением числа одноядерных клеток белой крови (лимфоциты, моноциты), появлением мононуклеаров.
Диагноз инфекционного мононуклеоза может быть подтвержден серологически.
При гриппе и других ОРЗ наблюдается гиперемия мягкого нёба, миндалин, нёбных дужек, что в отличие от ангины не сопровождается значительной болью в горле (скорее першение), увеличением и болезненностью регионарных лимфатических узлов. При гриппе и ОРЗ наблюдаются ринит, фарингит, трахеит, в крови лейкопения, нейтропения, эозинопения, нормальная или незначительно увеличенная СОЭ, при ангине — нейтрофильный лейкоцитоз, увеличенная СОЭ. Иногда в зависимости от возбудителя ОРЗ (адено-, энтеро-, парагриппозные и другие вирусы) могут быть и другие симптомы.
При заболевании аденовирусной природы может наблюдаться острый тонзиллит с образованием лакунарного или тонкого сплошного белесоватого налета. В этом случае правильному диагнозу помогают симптомы острых респираторных заболеваний (ринофарингит, ларинготрахеобронхит), а при фаринго-конъюнктивальной лихорадке отмечаются конъюнктивит (катаральный, фолликулярный, пленчатый), кератоконъюнктивит, а также полиаденит.
Герпангина — одна из клинических форм энтеровирусных заболеваний. Кроме общеинфекционных симптомов на умеренно гиперемированной слизистой оболочке передних нёбных дужек, реже на мягком нёбе, язычке, миндалинах, задней стенке глотки появляются единичные серовато-белые папулы размером 1—3 мм.
Через сутки они превращаются в пузырьки, окруженные красным венчиком и оставляющие после себя поверхностные эрозии с сероватым налетом. У части больных наблюдаются и другие проявления энтеровирусных заболеваний.
Листериоз (ангинозно-септическая форма) всегда сопровождается развитием катарального, лакунарного или язвенно-пленчатого острого тонзиллита. Болезнь характеризуется высокой температурой, выраженной интоксикацией.
Увеличиваются и становятся болезненными подчелюстные, иногда шейные и подмышечные лимфатические узлы. Наблюдаются насморк, конъюнктивит, у ряда больных полиморфная сыпь на теле. В отдельных случаях развивается сепсис, менингит. В крови лейкоцитоз, увеличение числа моноцитов и мононуклеаров (до 70—80 %).
Диагноз подтверждается выделением листерий из налетов в зеве, из крови, реакциями агглютинации и РИГА, кожной аллергической пробой.
При сифилисе изменения в ротовой части глотки могут наблюдаться в любой период. В отличие от ангин эти поражения с длительным течением, не сопровождаются болью (кроме папулезной формы вторичного периода), изменением окружающей слизистой оболочки, болезненностью увеличенных лимфатических узлов. Первичная сифилома (твердый шанкр) — миндалина увеличивается и уплотняется, на плотном образовании, иногда возвышающемся над слизистой оболочкой, развивается эрозия или язва (0,2—2 см).
Регионарные лимфатические узлы значительно увеличены, плотные (по типу бубона). Во вторичный период поражения полости рта и глотки носят эритематозный, эрозивный или папулезный характер и появляются одновременно с высыпаниями на коже. В третичный период поражения чаще всего локализуются на нёбе в виде бугоркового сифилиса или гуммозного инфильтрата.
Грибковые поражения слизистой оболочки ротовой части глотки чаще всего представлены кандидозом (см.
«Кандидоз»).
Поражения лимфоидной ткани ротовой части глотки обычно сопутствуют некоторым заболеваниям крови, прежде всего острым лейкозам и агранулоцитозу. На фоне общего тяжелого состояния развивается некротический тонзиллит, который во многих случаях бывает первым проявлением болезни. Вопрос о диагнозе решается при получении анализа крови.
При остром лейкозе это резкое увеличение количества лейкоцитов (бывают и алейкемические формы) и, главное, появление незрелых форм лейкоцитов — юных (метамиелоциты), миелоцитов, промиелоцитов и властных форм при миелозе, лимфоретикулярных и властных форм при лимфаденозе. Быстро уменьшается количество эритроцитов. При агранулоцитозе резко уменьшается число лейкоцитов (до 1 • 109/л и менее).
Профилактика
Для предупреждения ангины необходима своевременное устранение очагов хронической инфекции (кариозные зубы, хронический тонзиллит, гнойные поражения придаточных пазух носа и др.), устранение причин, затрудняющих свободное дыхание через нос (у детей чаще всего аденоиды). Большое значение имеют также закаливание, устранение таких вредностей, как чрезмерно сухой воздух.
Диагностика
Диагноз ставят на основании картины болезни, данных осмотра, при необходимости уточняют лабораторными исследованиями (бактериологическими, серологическими, цитологическими и др.).
Лечение
Диета при лечении ангины щадящая, богатая витаминами С и группы В, обильное витаминизированное питьё (чай с лимоном, отвар или настой шиповника, боярышника, клюквенный, брусничный морсы, соки)
Противомикробная терапия ангины проводится в течение 5—7 дней: антибиотики пенициллинового ряда, цефалоспорины I поколения, макролиды (например, спирамицин) — только при фолликулярной, лакунарной и флегмонозной формах ангины.
Жаропонижающие средства (парацетамол)— при повышении температуры более 38 градусов
Местное лечение ангины: фузафунжин (биопарокс) — ингаляционно по 4 вдыхания ртом каждые 4 часа в течение 4—5 дней. Противопоказан при гиперчувствительности и детям до 2 лет.
Может вызвать раздражение слизистой оболочки носоглотки, бронхоспазм, аллергические реакции. Амбазон — таблетку держать во рту до её полного растворения (взрослым 3—5 таблеток в сутки, детям от 3 до 7 лет по 1 таблетке 3 раза в сутки в течение 3—4 дней).
После приёма таблетки воздержаться от приёма пищи и питья в течение 3 часов. Грамицидин — таблетку держат во рту (за щекой) до её полного растворения.
Применяют по 2 таблетки (одну за другой в течение 20—30 мин) 4 раза в сутки в течение 2—3 дней. Полоскание тёплыми отварами трав (шалфея, ромашки), растворами соды, борной кислоты, нитрофурала, перекиси водорода до 8—10 раз в сутки.
Детям, не умеющим полоскать горло, дают (через каждые 1/2-1 часа) пить негорячий чай с лимоном или фруктовые соки. Тепло на область шеи: сухая ватно-марлевая повязка или согревающий компресс.
Внимание! Описаное лечение не гарантирует положительного результата. Для более надежной информации ОБЯЗАТЕЛЬНО проконсультируйтесь у специалиста.
Прогноз
Прогноз при ангине, как правило, благоприятный, однако при повторных ангинах возможны осложнения. Часто повторяющиеся ангины, могут способствовать возникновению ревматизма и нефрита.
Отзывы Ангина
Вы можете оставить комментарии от своего имени, через сервисы представленные ниже:
Источник
 Ангина (от лат. angere — сжимать, сдавливать) — общее инфекционное заболевание с местными проявлениями в виде острого воспаления одного или нескольких компонентов лимфаденоидного глоточного кольца, чаще всего нёбных миндалин. Термин «ангина» известен со времён античной медицины, до настоящего времени с ним связывают многие патологические изменения ротоглотки, имеющие общие симптомы, но различающиеся по этиологии и течению.
Ангина (от лат. angere — сжимать, сдавливать) — общее инфекционное заболевание с местными проявлениями в виде острого воспаления одного или нескольких компонентов лимфаденоидного глоточного кольца, чаще всего нёбных миндалин. Термин «ангина» известен со времён античной медицины, до настоящего времени с ним связывают многие патологические изменения ротоглотки, имеющие общие симптомы, но различающиеся по этиологии и течению.
Классификация
Общепринято деление ангин на три типа.
- Первичные ангины (обычные, простые, банальные).
- Острые воспалительные заболевания с клиническими признаками поражения только лимфаденоидного кольца глотки.
- Вторичные (симптоматические) ангины.
- Поражение миндалин при острых инфекционных заболеваниях (скарлатине, дифтерии, инфекционном мононуклеозе и т.д.).
- Поражение миндалин при заболеваниях системы крови (агранулоцитозе, алиментарно-токсической алейкии, лейкозе).
- Специфические ангины — этиологическим фактором выступает специфическая инфекция (например, ангина Симановского-Плаута-Венсана, грибковая ангина).
Первичные ангины
Этиология
Чаще всего (в 85% случаев) первичные ангины вызывает ß-гемолитический стрептококк группы А, реже — золотистый стафилококк, пневмококк или смешанная микрофлора.
Эпидемиология
Первичная ангина — одно из наиболее распространённых заболеваний верхних дыхательных путей, по частоте уступает только ОРВИ. Заболеваемость имеет выраженный сезонный характер (весна, осень). Болеют преимущественно дети и лица молодого возраста (до 35 лет). Источник инфекции — больные ангиной, а также носители стрептококков, выделяющие во внешнюю среду большое количество возбудителей при разговоре и кашле. Основной путь инфицирования — воздушно-капельный, также возможно заражение контактно-бытовым и алиментарным путями. Восприимчивость к стрептококкам высокая, особенно у детей. Меньшее значение имеет эндогенное инфицирование (при наличии в полости рта и глотке очагов хронической инфекции, например, кариеса зубов, заболеваний дёсен и т.д.).
Патогенез
Входные ворота инфекции — лимфоидная ткань ротоглотки, где формируется первичный очаг воспаления. Предрасполагают к развитию ангины общее и местное переохлаждение, запылённая или загазованная атмосфера, повышенная сухость воздуха, нарушение носового дыхания, гиповитаминозы, снижение иммунитета и т.д. Чаще всего ангина развивается после перенесённого ОРВИ. Возбудители ОРВИ снижают защитные функции эпителиального покрова и способствуют инвазии стрептококков. Фиксация ß-гемолитического стрептококка на поверхности миндалин и других скоплений лимфоидной ткани обусловлена сродством ряда антигенных структур микроба, в частности липотейхоевой кислоты, к эпителию лимфоидного аппарата ротоглотки. М-протеин стрептококков снижает фагоцитарную активность лейкоцитов на месте входных ворот и тем самым способствует повышению восприимчивости ребёнка к этому заболеванию. Патогенное действие стрептококков не ограничивается лишь местным повреждением, приводящим к развитию ангины. Продукты жизнедеятельности стрептококков (в первую очередь токсины), попадая в кровь, вызывают нарушения терморегуляции, токсическое поражение нервной и сердечно-сосудистой систем, а также могут запускать иммунопатологические процессы, приводящие к развитию метатонзиллярных заболеваний (ревматизма, гломерулонефрита). Особенно велик риск развития метатонзиллярных заболеваний при часто рецидивирующей стрептококковой ангине.
Классификация
В зависимости от характера и глубины поражения миндалин выделяют катаральную, фолликулярную, лакунарную и некротическую ангины. По степени тяжести выделяют лёгкую, среднетяжёлую и тяжёлую формы заболевания. Тяжесть ангины определяют с учётом выраженности общих и местных изменений, причём решающее значение имеют общие проявления.
Как правило, клиническая картина соответствует данным фарингоскопии, однако абсолютного соответствия между морфологическими формами заболевания и формами по степени тяжести нет. Наиболее легко протекает катаральная ангина, наиболее тяжело — некротическая.
Клиническая картина
Продолжительность инкубационного периода составляет от 10-12 ч до 2-3 сут. Заболевание начинается остро. Повышается температура тела, возникает озноб, появляются боли при глотании. Увеличиваются и становятся болезненными регионарные лимфатические узлы. Выраженность лихорадки, интоксикации и фарингоскопическая картина зависят от формы заболевания.
- Катаральная ангина. Характерно преимущественно поверхностное поражение миндалин. Признаки интоксикации выражены умеренно. Температура тела субфебрильная. Изменения крови отсутствуют или незначительны. При фарингоскопии обнаруживают яркую разлитую гиперемию, захватывающую мягкое и твёрдое нёбо, заднюю стенку глотки. Реже гиперемия ограничивается миндалинами и нёбными дужками. Миндалины увеличиваются преимущественно за счёт инфильтрации и отёчности. Заболевание продолжается 1-2 дня, после чего воспалительные явления в глотке стихают, или развивается другая форма ангины (лакунарная или фолликулярная).
Лакунарная и фолликулярная ангины протекают с более выраженной симптоматикой. Температура тела повышается до 39-40 «С. Выражены явления интоксикации (общая слабость, головная боль, боли в сердце, суставах и мышцах). В общем анализе крови выявляют лейкоцитоз с нейтрофильным сдвигом влево, увеличение СОЭ до 40-50 мм/ч. В моче иногда обнаруживают следы белка, эритроциты.
- Лакунарная ангина характеризуется поражением миндалин в области лакун с распространением гнойного налёта на свободную поверхность нёбных миндалин. При фарингоскопии обнаруживают выраженную гиперемию, отёк и инфильтрацию миндалин, расширение лакун. Желтовато-белое фибринозно-гнойное содержимое лакун образует на поверхности миндалин рыхлый налёт в виде мелких очагов или плёнки. Налёт не выходит за пределы миндалин, легко удаляется, не оставляя кровоточащего дефекта.
- Фолликулярная ангина характеризуется преимущественным поражением фолликулярного аппарата миндалин. Фарингоскопическая картина: миндалины гипертрофированы, резко отёчны, сквозь эпителиальный покров просвечивают нагноившиеся фолликулы в виде беловато-желтоватых образований величиной с булавочную головку (картина «звёздного неба»). Нагноившиеся фолликулы вскрываются, образуя гнойный налёт, не распространяющийся за пределы миндалин.
- Некротическая ангина. Характерны более выраженные общие и местные проявления, чем при вышеперечисленных формах (выраженная стойкая лихорадка, повторная рвота, спутанность сознания и т.д.). При исследовании крови обнаруживают выраженный лейкоцитоз, нейтрофилёз, резкий сдвиг лейкоцитарной формулы влево, значительное увеличение СОЭ. Фарингоскопическая картина: поражённые участки ткани миндалин покрыты уходящим вглубь слизистой оболочки налётом с неровной, изрытой, тусклой поверхностью зеленовато-жёлтого или серого цвета. Часто поражённые участки пропитываются фибрином и становятся плотными; при их удалении остаётся кровоточащая поверхность. После отторжения некротизированных участков образуется глубокий дефект ткани размером 1-2 см в поперечнике, часто неправильной формы, с неровным бугристым дном. Некрозы могут распространяться за пределы миндалин на дужки, язычок, заднюю стенку глотки.
Осложнения. Выделяют ранние и поздние осложнения ангины.
- Ранние осложнения возникают во время болезни и обычно обусловлены распространением воспаления на близлежащие органы и ткани (перитонзиллит, паратонзиллярный абсцесс, гнойный лимфаденит регионарных лимфатических узлов, синуситы, отиты, тонзиллогенный медиастинит).
- Поздние осложнения развиваются через 3-4 нед и обычно имеют инфекционно-аллергическую этиологию (суставной ревматизм и ревмокардит, постстрептококковый гломерулонефрит).
Диагностика и дифференциальная диагностика
Диагноз стрептококковой ангины основывается преимущественно на данных клинической картины и фарингоскопии. Из лабораторных исследований применяют бактериологические (обнаружение в посевах слизи из ротоглотки ß-гемолитического стрептококка группы А) и серологические (нарастание титров антител к антигенам стрептококка) исследования.
Лечение
Лечение обычно проводят амбулаторно. При тяжёлом течении показана госпитализация в инфекционное отделение. Необходимы щадящая диета, богатая витаминами С и группы В, обильное питьё. Основу лечения составляет антибактериальная терапия. Применяют феноксиметилпенициллин, амоксициллин с клавулановой кислотой (например, аугментин, амоксиклав), цефалоспорины (цефаклор, цефуроксим, зинат), макролиды (эритромицин, азитромицин), сульфаниламиды (котримаксозол). Продолжительность курса лечения — 5-7 дней. Для местного лечения используют фузафунжин (биопарокс) (противопоказан детям до 2,5 лет), амбазон (фарингосепт), грамицидин (грамицидин С), орошение миндалин (каметон, ингалипт, себидин и др.), полоскания отварами лечебных растений (ромашки, календулы и др.) и растворами антисептиков, например нитрофуралом (фурацилин).
При выраженном регионарном лимфадените рекомендуют тепло на область шеи (ватно-марлевая повязка и согревающие компрессы), проводят микроволновую или УВЧ-терапию.
Профилактика
Специфическая профилактика не разработана. Для предупреждения распространения инфекции большое значение имеет своевременная изоляция больных ангиной. Индивидуальная профилактика заключается в повышении общей резистентности организма (закаливании), устранении раздражающих факторов (пыли, дыма, чрезмерной сухости воздуха), своевременной санации очагов хронической инфекции (при синусите, кариесе зубов), ликвидации причин, затрудняющих свободное дыхание через нос (искривление перегородки носа, аденоиды).
Прогноз
При катаральной ангине прогноз благоприятный. При лакунарной и фолликулярной ангинах прогноз также благоприятный, но после них, независимо от тяжести течения, часто развивается хронический тонзиллит. После ангин, обусловленных ß-гемолитическим стрептококком группы А, независимо от формы заболевания, возможно развитие ревматизма и гломерулонефрита.
АНГИНЫ ВТОРИЧНЫЕ
Вторичная ангина — острое воспаление компонентов лимфатического глоточного кольца (чаще нёбных миндалин), обусловленное системным заболеванием. Вторичные ангины могут развиться при многих инфекционных заболеваниях: кори, скарлатине, дифтерии, инфекционном мононуклеозе, аденовирусной и герпетической инфекциях, сифилисе и др. Отдельную группу составляют ангины, развивающиеся при агранулоцитозе и лейкозах.
Специфические ангины
Грибковая ангина
Заболевание вызывают дрожжеподобные грибы рода Candida albicans в симбиозе с патологическими кокками.
Эпидемиология. Заболеваемость грибковой (кандидозной) ангиной значительно возросла в последние десятилетия, что связано с широким применением антибиотиков и глюкокортикоидов. Заболевание чаще развивается у детей раннего возраста. Грибковая ангина обычно возникает на фоне других заболеваний (в том числе ОРВИ) после продолжительного лечения антибиотиками. Более чем у 50% больных грибковая ангина развивается на фоне хронического тонзиллита.
Клиническая картина. Общее состояние практически не страдает. Симптомы интоксикации выражены слабо. Температура тела нормальная, реже субфебрильная, гиперемия зева незначительная, боль в горле умеренная или вообще отсутствует. Иногда больной предъявляет жалобы на недомогание и разбитость, умеренную головную боль. Регионарные лимфатические узлы увеличиваются незначительно, при пальпации мало болезненны. При фарингоскопии выявляют наложения на миндалинах белого или бело-жёлтого цвета, точечные или в виде островков. Иногда аналогичные налёты обнаруживают на слизистой оболочке щёк и языка, что облегчает диагностику. Налёты легко снимаются, при этом обнажается гладкая, несколько более гиперемированная слизистая оболочка («лакированная слизистая оболочка»).
Диагностика. Диагностика основывается на клинической картине и результатах микологического исследования налётов с миндалин.
Лечение. Прежде всего следует отменить антибиотики. Назначают общеукрепляющую терапию и витамины (С, К и группы В) либо применяют дифлюкан, амфотерицин В. Повторные курсы нистатина, леворина сочетают с промыванием миндалин раствором леворина, нистатина. Если, несмотря на проводимую терапию, грибковая ангина принимает затяжное и рецидивирующее течение, показано оперативное лечение (двусторонняя тонзиллэктомия).
Прогноз. При адекватном лечении прогноз благоприятный.
Язвенно-плёнчатая ангина
Язвенно-плёнчатая ангина (ангина Симановского-Плаута-Венсана) — острое воспалительное заболевание нёбных миндалин, вызываемое находящимися в симбиозе веретенообразной палочкой Плаута-Венсана и спирохетой Венсана, характеризующееся образованием поверхностных язв, покрытых грязно-зелёным налётом, имеющим гнилостный запах.
Этиология и патогенез. Возникновение заболевания связывают с активацией сапрофитной флоры (веретенообразная палочка Fusobacterium fusiformis и лептоспира полости рта Leptospira buccalis могут находиться в полости рта в авирулентном состоянии) вследствие снижения естественной резистентности организма. Как правило, язвенно-плёнчатая ангина развивается у ослабленных и истощённых больных с иммунодефицитами, гиповитаминозами, хроническими интоксикациями.
Клиническая картина. Характерно одностороннее поражение миндалин с образованием язвенно-некротического дефекта. В течение 1-х суток заболевания на поражённой миндалине (на фоне её гиперемии и отёка) появляется серовато-белый, иногда зеленовато-грязный, творожистый, крошковидный (редко плёнчатый) налёт. При удалении налёта образуется кровоточащая язвенная поверхность, которая снова покрывается налётом. На 4-5-й день на поражённом участке образуется глубокая кратерообразная язва с неровными краями и грязно-серым дном. Язвы заживают без образования дефектов. Возможно появление некротических очагов на нёбных дужках, мягком нёбе. Некротический процесс может охватывать подлежащие ткани вплоть до надкостницы.
Общее состояние больных обычно не страдает. Симптомы интоксикации и лихорадка, как правило, отсутствуют, несмотря на наличие выраженных местных изменений и реакцию регионарных лимфатических узлов. Заболевание обычно продолжается около 2 нед, возможны рецидивы. В общем анализе крови в разгар заболевания выявляют незначительный нейтрофильный лейкоцитоз, умеренное повышение СОЭ.
Диагностика. Диагноз устанавливают на основании клинической картины и результатов бактериологического исследования.
Лечение. Смазывают изъязвлённые слизистые оболочки 2% раствором метиленового синего, 1% раствором борной кислоты. Рекомендуют полоскать горло 0,1% раствором этакридина лактата, 0,1% раствором калия перманганата, раствором перекиси водорода (2 столовые ложки 3% раствора на стакан воды) несколько раз в день. При затяжном течении и глубоких некрозах необходима антибиотикотерапия (пенициллины).
Прогноз. При адекватном и своевременном лечении прогноз заболевания благоприятный.
Иллюстрации с сайта: © 2011 Thinkstock.
Источник: Детские болезни. Баранов А.А. // 2002.
Источник