Агранулоцитарная ангина лечение что это такое
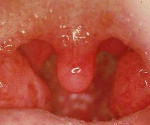
Агранулоцитарная ангина – атипичная форма тонзиллита, обусловленная нарушением гранулоцитопоэза. Основные клинические проявления представлены пиретической лихорадкой, болью при глотании, язвенно-некротическими изменениями слизистой оболочки ротовой полости, повышенным слюноотделением, региональной лимфаденопатией. Диагностика включает в себя сбор анамнестических данных, визуальный осмотр, лабораторные исследования крови и пункцию костного мозга. Специфическое лечение требует переливания лейкоцитарной массы, проведения системной антибактериальной терапии, промывания ротовой полости растворами антисептиков.
Общие сведения
Эпидемиологическая характеристика агранулоцитарной ангины тесно связана с основной причиной ее развития – агранулоцитозом. Поражение небных миндалин, спровоцированное врожденным дефицитом гранулоцитов, встречается редко, что обусловлено низкой распространенностью этой формы нарушения гранулоцитопоэза – 1:200000.
Только 10% от всех случаев агранулоцитарной ангины наблюдаются у детей и молодых людей. Ангина на фоне приобретенного агранулоцитоза чаще возникает у лиц старше 40 лет. Женщины болеют в 1,5-2 раза чаще мужчин. Большая часть случаев заболевания связана с неправильным использованием антибактериальных и цитостатических препаратов.
Агранулоцитарная ангина
Причины
Данный вариант поражения небных миндалин не является самостоятельным заболеванием. Он представляет собой одно из проявлений клинико-гематологического синдрома, обусловленного угнетением кроветворной функции костного мозга. Приобретенный дефицит зернистых лейкоцитов вызывают две основные группы патогенных факторов:
- Миелотоксические. Оказывать прямое токсическое воздействие на миелоциты (клетки-предшественники гранулоцитов) костного мозга могут ионизирующее излучение, в том числе при лучевой терапии, определенные фармакологические средства (цитостатики, β-лактамые антибиотики) и химические вещества (бензол, мышьяк, ртуть, инсектициды).
- Аутоимунные. Сюда относятся инфекционные (малярия, инфекционный мононуклеоз, брюшной тиф, вирусный гепатит, ЦМВ-инфекция), аутоиммунные (аутоиммунный тиреоидит, системная красная волчанка, ревматоидный артрит) заболевания и медикаменты, которые действуют как гаптены (противомикробные препараты из группы сульфаниламидов, НПВС из группы пиразолона). В таких ситуациях угнетение гранулоцитопоэза обусловлено выработкой аутоантител.
Патогенез
Гранулоциты отвечают за иммунную реакцию в ответ на проникновение инфекционных агентов в организм человека. Агранулоцитоз проявляется снижением уровня зернистых лейкоцитов в периферической крови ниже 0,5×109/л. На фоне иммунодефицита патогенная и условно-патогенная микрофлора, проникая в паренхиму небных миндалин, получает возможность бесконтрольного размножения и распространения в окружающие ткани. Патологоанатомически агранулоцитарная ангина проявляется эритематозно-эрозивными изменениями ротовой полости, которые быстро приобретают характер язвенно-некротических. При этом отсутствуют признаки лейкоцитарной инфильтрации и нагноения.
Симптомы агранулоцитарной ангины
Продромальный период составляет 1-2 дня. Ангина дебютирует резким ухудшением общего состояния, ознобом, повышением температуры тела до 40° С и выше. Следом возникает боль в горле, усиливающаяся при глотании. Небные миндалины становятся резко гиперемироваными и увеличиваются в размерах. На слизистой оболочке полости рта формируются множественные язвы и участки некроза. Их наибольшее количество локализируется в области небных миндалин, несколько меньше – на деснах и задней стенке глотки.
Некротизированные ткани быстро отторгаются, оставляя глубокие дефекты. Также повышается слюноотделение и появляется гнилостный запах изо рта. С дальнейшим развитием агранулоцитарной ангины состояние пациента остается стабильно тяжелым или ухудшается. Увеличиваются нижнечелюстные, подбородочные, переднешейные и заднешейные группы лимфатических узлов. Возникает умеренная гепатоспленомегалия. Температура тела может превышать 41° С.
Присоединяется боль в суставах различной локализации. Также возникает желтушность склер и десен, которая быстро распространяется на кожные покровы. У некоторых пациентов высокая температура и выраженная интоксикация вызывают спутанность сознания или бред. При отсутствии своевременного лечения быстро развиваются осложнения, которые приводят к летальному исходу.
Осложнения
Развитие осложнений при агранулоцитарной ангине обусловлено общим иммунодефицитом и генерализацией инфекции. Наиболее часто наблюдается распространение некротических процессов вглубь мягких тканей, на верхнюю и нижнюю челюсть, перфорация неба. Высока вероятность сепсиса с последующими инфекционно-токсическим шоком, перитонитом, медиастинитом и деструктивными изменениями в кишечнике, мочевом пузыре, печени, легких. При поражении всех трех ростков костного мозга (лейкоцитарного, эритроцитарного и тромбоцитарного) нарушение иммунитета сопровождается анемическим и геморрагическим синдромами.
Диагностика
Время на диагностику при агранулоцитарной ангине ограничено. Это связано с прогрессирующим ухудшением состояния больного и быстрым развитием опасных осложнений. Наибольшей диагностической ценностью для гематолога и ЛОР-врача при этом заболевании обладают:
- Анамнез. Правильно собранные анамнестические данные позволяют установить вероятную этиологию ангины (прием медикаментов, сопутствующие инфекционные заболевания, прохождение лучевой терапии и т. д.), поставить предварительный диагноз.
- Фарингоскопия. Непосредственный осмотр глотки и зева на начальных стадиях дает возможность обнаружить выраженную гиперемию слизистых оболочек и увеличение небных миндалин. Спустя некоторое время при повторном осмотре выявляется большое количество язв и участков некроза с распространением на заднюю стенку глотки, гортань и десны.
- Общий анализ крови. При агранулоцитарной ангине в крови определяются характерные патологические изменения: суммарное количество лейкоцитов меньше 1,0×109/л, нейтропения ниже 0,5×109/л, относительные лимфоцитоз и моноцитоз. При различных типах поражения костного мозга концентрация эритроцитов и тромбоцитов может варьировать.
- Исследование пунктата костного мозга. При агранулоцитозе наблюдается угнетение лейкоцитарного ростка костного мозга, что проявляется резким снижением или полным отсутствием миелоцитов. При аутоиммунном варианте агранулоцитоза определяются антинейтрофильные антитела. Активность тромбоцитарного и эритроцитарного ростков зависят от этиологических факторов.
Дифференциальная диагностика агранулоцитарной ангины проводится с ангиной Симановского-Плаута-Венсана, алейкемической формой острого лейкоза, дифтерией. При язвенно-пленочной ангине общее состояние больного остается удовлетворительным, температурная реакция часто отсутствует, а язвенно-некротические изменения возникают только на одной из небных миндалин.
Для дифтерии характерен выраженный отек шеи, отсутствие лимфаденопатии, наличие серой или бледно-белой пленки на миндалинах, которая плотно спаяна с подлежащими тканями. При микробиологическом исследовании мазка выявляется палочка Леффера. В общем анализе крови при двух вышеупомянутых патологиях определяется лейкоцитоз. Отличительной чертой алейкемической формы острого лейкоза является наличие большого количество бластных клеток в пунктате костного мозга.
Лечение агранулоцитарной ангины
Выявление патологии требует интенсивных терапевтических мер с целью нормализации лейкопоэза, устранения вторичной инфекции и влияния этиологических факторов. Терапия осуществляется специалистами в сфере гематологии и отоларингологии. Местное лечение заключается в регулярном полоскании ротовой полости антисептическими растворами и хирургическом удалении некротизированных участков слизистой оболочки под местной анестезией. Для системного воздействия прибегают к внутривенной инфузии следующих групп фармакологических средств:
- Стимуляторы лейкопоэза. Основный препарат, который используется в таких случаях – нуклеиновокислый натрий. Он стимулирует пролиферацию миелоцитов, увеличивая уровень нейтрофильных лейкоцитов в крови. При неэффективности подобной терапии показана трансплантация костного мозга.
- Препараты крови. Они позволяют восполнить дефицит форменных элементов крови. В большинстве случаев проводится инфузия лейкоцитарной массы. Дополнительно используют эритроцитарную и тромбоцитарную массу или свежезамороженную плазму.
- Антибиотики и противогрибковые препараты. Используются для борьбы с бактериальной и грибковой инфекцией, профилактики развития септических осложнений. Предпочтение отдается антибиотикам широкого спектра действия, не влияющим на гранулоцитопоэз.
- Донорские иммуноглобулины и антистафилококковая плазма. Эти препараты обеспечивают необходимый иммунный ответ при проникновении инфекционных возбудителей. Применяются при распространении инфекции и развитии сепсиса.
- Глюкокортикостероиды. Используются при аутоиммунном происхождении агранулоцитоза, так как способны угнетать выработку аутоантител. При выявлении большого количества циркулирующих иммунных комплексов показан плазмаферез.
Прогноз и профилактика
Прогноз при агранулоцитарной ангине тяжелый и напрямую зависит от современности и полноценности терапевтических мероприятий. Показатель смертности в зависимости от формы агранулоцитоза составляет от 5 до 25%. Большая часть летальных исходов связана с генерализацией инфекции и развитием тяжелых септических осложнений.
Специфических профилактических мер не существует. Неспецифическая профилактика заключается в предотвращении развития агранулоцитоза. Сюда относятся контроль доз и кратности приема назначенных медикаментов, ограничение контакта с токсическими веществами, своевременное лечение инфекционных заболеваний. При уже развившемся агранулоцитозе с целью предотвращения ангины показано регулярные полоскание ротовой полости антисептиками.
Источник
Агранулоцитарная ангина — это самая опасная разновидность болезни, которая зачастую приводит к летальному исходу. Основными симптомами этой патологии являются пиретическая лихорадка, болевые ощущения при глотании, повышенное слюноотделение, региональная лимфаденопатия, возникновение язв и некроза в ротовой полости.
Агранулоцитарная ангина — что это
Существует ряд факторов, провоцирующих это заболевание. Наиболее часто первичная инфекция зарождается на фоне ослабления защитных свойств иммунной системы. Всевозможные бактерии, грибки и вирусы, накапливаясь в ротовой полости, формируют очаговые воспаления. Спустя какое-то время при отсутствии необходимого лечения происходит поражение внутренних органов.
Гораздо реже агранулоцитарная ангина становится результатом уже имеющихся патологий. При этом обнаружить настоящую причину заболеваний довольно-таки трудно.
Для того чтобы терапия оказалась по-настоящему эффективной, диагностикой и последующим лечением должен заниматься квалифицированный специалист. Самостоятельный подбор медикаментов и постановка диагноза зачастую бывает ошибочной и вызывает негативные последствия.
Язвенно-некротические новообразования в ротовой полости и на миндалинах могут быть или запущенной стадией простого бактериального тонзиллита, или заболеванием, спровоцированным изменением структуры крови.
Особенности
Если во время обследования в биологической жидкости выявляется понижение или полное отсутствие гранулоцитов, ставится диагноз «агранулоцитарная ангина». В такой ситуации организм не может контролировать численность условно-патогенной микрофлоры в верхнем отделе дыхательного аппарата, вследствие чего происходит размножение болезнетворных бактерий и начинается воспалительный процесс.
Заболевание не классифицируют в качестве отдельной формы ангины, называя его синдромом нескольких недугов. Дифференцировать признаки этой болезни от прочих разновидностей тонзиллита без применения лабораторных анализов невозможно. В зависимости от типа возбудителя агранулоцитарной ангины, процесс может быть вирусным, грибковым либо бактериальным.
Причины болезни
Собственно предпосылкой к развитию недуга считается поражение небных миндалин и близнаходящихся тканей инфекцией на фоне дефицита гранулоцитов в крови, которые обеспечивают иммунные реакции организма.
Агранулоцитарная ангина может возникнуть при заражении многими разновидностями инфекций — по большей части патогенными вирусами, стрептококками и стафилококками. Все предпосылки к развитию нехватки гранулоцитов можно подразделить на две категории.
- Миелотоксические — условия, оказывающее токсическое воздействие на клетки, из которых непосредственно выходят зернистые лейкоциты. Такой эффект способны приносить некоторые медикаменты, ионизирующее излучение, множество химических соединений. К таким препаратам можно отнести цитостатики и бета-лактамные антибиотики. Что касается химических веществ, то на организм негативно воздействуют: ртуть, бензол, инсектициды, мышьяк.
- Аутоиммунные — условия, которые приводят к запуску сложных реакций в организме. При этом состоянии он начинает воспринимать собственные клетки в качестве чужих, и разрушать их. В такой ситуации под удар попадают и гранулоциты. Факторов, являющихся спусковым механизмом для аутоиммунных процессов, довольно-таки много. К таковым можно отнести в первую очередь аутоиммунные болезни, инфекционные патологии и медикаменты, которые способны влиять как гаптены. Что касается заболеваний, то чаще всего к развитию такой формы ангины приводят: малярия, вирусный гепатит, мононуклеоз, цитамегаловирусная инфекция, брюшной тиф. Медикаменты, которые могут имитировать неполноценные антитела, — это сульфаниламиды и нестероидные противовоспалительные препараты.

Кроме всего прочего, к возникновению агранулоцитоза могут привести сильные аллергические реакции, гормональное влияние и деформация костного мозга из-за воздействия токсинов.
Виды болезни
Существует несколько разновидностей патологии:
- миелотоксическая — болезни костного мозга;
- идиопатическая — агранулоцитарная ангина с этиологией неопределенного вида;
- иммунная — повреждение клеток антителами.
Больше всего патологии подвержены женщины в пожилом возрасте.
Симптоматика
Заболевание может протекать в молниеносной, подострой и острой форме. При этом у взрослых пациентов может наблюдаться:
- нарастание боли в глотке по мере прогрессирования болезни;
- острая разновидность болезни сопровождается сильной лихорадкой;
- усиление работы слюнных желез;
- возникновение гнилостного запаха из ротовой полости;
- образование язв в очаговых зонах;
- постепенное распространение язвенно-некротических новообразований с миндалин на ротовую полость;
- зарождение общего токсикоза;
- наблюдаются признаки гингивита и стоматита, вероятно воспаление языка;
- в случае игнорирования начала болезни начинается травмирование костных тканей.

На запущенной стадии инфекция может распространиться на нижние отделы дыхательного аппарата и пищеварительный тракт.
На фото агранулоцитарной ангины можно увидеть внешние признаки патологии. Знание визуальных проявлений болезни поможет вовремя обнаружить ее, еще на начальных стадиях развития.
Особенности протекания у детей
У этой возрастной категории агранулоцитарная ангина может быть приобретенной либо врожденной. Признаки заболевания при этом очень похожи на симптомы развития патологии у взрослых людей. Однако клиническая картина болезни у детей в действительности выражена намного ярче, а осложнения ее чрезвычайно опасны. Ко всем описанным симптомам добавляются:
- воспаление слизистой оболочки носовой полости;
- обморочное состояние;
- бред;
- желудочно-кишечные расстройства — вздутие, рвота, кровавый понос;
- конъюнктивит.

Диагностика
При возникновении симптомов агранулоцитарной ангины пациента доставляют или в гематологическое, или в инфекционное отделение. Во время первичной консультации специалист может уточнить давность появления признаков, наличие хронических патологий и наименования употребляемых медикаментов.
После детализированного осмотра гортани могут потребоваться дополнительные обследования:
- общий анализ крови — при этом заболевании наблюдается понижение или отсутствие зернистых лейкоцитов;
- анализ мочи — в уретре могут присутствовать белок, эритроциты и лейкоциты;
- мазок из зева необходим для определения возбудителей болезни;
- серологические методики требуются для оценки иммунных реакций;
- костно-мозговая пункция;
- ультразвуковой исследование брюшной полости;
- антибиотикограмма нужна для определения действенных в терапии препаратов;
- рентгенография грудной полости.
Кроме всего прочего, эту форму ангины необходимо дифференцировать с некоторыми недугами:
- острым лейкозом;
- цингой;
- брюшным тифом;
- язвенно-пленчатым тонзиллитом;
- малярией.
Лечение агранулоцитарной ангины
Общие принципы терапии заключаются в соблюдении постельного режима, отказа от тяжелых блюд, обильном питье и выполнении всех требований врача.
Медикаментозное лечение нацелено в первую очередь на нормализацию функционирования костного мозга. Кроме того, чрезвычайно важно избавиться от зародившейся инфекции. Приблизительно месяц пациента лечат по определенной схеме:
- для стимулирования производства лейкоцитов внутривенно вводится нуклеиново-кислый натрий;
- для угнетения работы антител используются глюкокортикостероиды;
- активаторы производства гранулоцитов;
- переливания крови;
- применение противомикробных препаратов — пенициллина и ампициллина;
- уколы кортизола;
- для избавления от кровотечений в некоторых случаях необходим «Викасол» либо хлористый кальций;
- витаминные комплексы, преимущественно микроэлементы группы С и В;
- местная терапия язв предусматривает полоскания и обработку слизистых оболочек и очаговых зон непосредственно соответствующими мазями, фурацилином, марганцовкой и содой;
- некротизированные ткани устраняются в оперативном порядке под общей либо местной анестезией;
- на запущенных стадиях ангины может потребоваться пересадка костного мозга.
Народная медицина
Полностью избавиться от агранулоцитарной ангины с помощью домашних средств невозможно. Однако в качестве дополнительной терапии после завершения острой стадии болезни можно воспользоваться народными рецептами для более быстрого получения положительного результата.
- Листья алоэ необходимо очистить от наружной пленки и в течение получаса подержать их за щеками. Растение дезинфицирует ротовую полость, помогая вывести гной.
- Полоскания свекольным либо картофельным соком позволяет понизить воспаление гортани.
- Можно воспользоваться горячими ингаляциями на основе лекарственных трав — тимьяна, ромашки, шалфея, зверобоя, календулы.
- Лук и чеснок предотвращают распространение бактерий.
- Рецепты с медом помогают повысить защитные свойства иммунитета.

Стоит сказать, что полоскания и ингаляции могут принести позитивный эффект исключительно при систематическом использовании.
Вероятные последствия
В случае игнорирования патологии и отказа от соответствующего лечения риск развития тяжелых осложнений чрезвычайно велик. Поскольку причины агранулоцитарной ангины кроются в инфекционной природе, заболевания, спровоцированные ею, обладают типичными признаками. Итак, запущенная патология способна вызвать возникновение:
- перитонита;
- гепатита;
- медиастинита;
- нарушения умственного развития у детей;
- сепсиса;
- пневмонии;
- повреждения мочеполового аппарата;
- токсического шока.
Профилактика
Поскольку точные причины агранулоцитарной ангины все еще неизвестны до конца, специальных мер по предотвращению болезни не существует. Однако специалисты все же рекомендуют:
- воздержаться от контакта с разнообразными токсинами;
- контролировать качество употребляемых продуктов;
- не превышать допустимых дозировок сильнодействующих медикаментов;
- соблюдать правила гигиены ротовой полости.
От близкого общения с переносчиками инфекции лучше всего отказаться, поскольку заболевание передается воздушно-капельным путем. В стационарных условиях пострадавшего изолируют от окружающих людей. При этом систематически производится дезинфекция палаты и бытовых предметов, которыми пользуется пациент.
Источник


