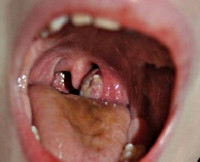
Абсцесс что это такое после ангины

 Ангина с абсцессом — это осложнение, которое возникает в случае неправильного или запоздалого лечения острого тонзиллита. Чаще всего таким последствиям подвержены люди возрастной категории от 15 до 30 лет, в отличие от людей остальных групп возраста, гораздо реже страдающих тяжелыми стадиями недуга. Процесс вызывает отек и боли в пораженных тканях, а в запущенном состоянии может перекрыть носоглоточную систему и привести к еще более острым осложнениям.
Ангина с абсцессом — это осложнение, которое возникает в случае неправильного или запоздалого лечения острого тонзиллита. Чаще всего таким последствиям подвержены люди возрастной категории от 15 до 30 лет, в отличие от людей остальных групп возраста, гораздо реже страдающих тяжелыми стадиями недуга. Процесс вызывает отек и боли в пораженных тканях, а в запущенном состоянии может перекрыть носоглоточную систему и привести к еще более острым осложнениям.
Что такое абсцесс и как развивается при ангине
Абсцесс при ангине начинается с воспаления, поражающего клетчатку вокруг миндалин неба и лимфоузлы, в ходе которого происходит нагноение. Его образование обусловлено наличием нескольких бактериальных патогенов, состоящих из стрептококковых, стафилококковых, грибковых или анаэоробных и аэробных возбудителей флегмозной ангины, способных привести к развитию гноеродных микроорганизмов. По истечению инкубационного периода катаральный процесс перетекает в гнойный и начинается обширный парантозиллярный абсцесс. Кроме того, болезнь нередко прогрессирует за счет присутствия в организме хронических синуситов, ринитов или отитов.
Гнойники могут образоваться не только вокруг гланд, но и в области языка, трубных миндалин или носоглоточной системе.
Они нередко возникают вследствие опасных переохлаждений во время недуга или частых рецидивов, когда ткани миндалин еще неокрепшие и воспаленные. В редких случаях, нагноение может начаться после таких болезней, как грипп, скарлатина, ОРВИ, корь, периостит, травм шеи или гнойных воспалений зубов и слюнных желез.
Патология возникает благодаря особенностям строения тканей миндалин, когда в капилляры поступает избыточное количество крови и начинается отек, а крипты гланд наполняются гнойными выделениями, чаще всего в верхней части неба. Различается нескольких разновидностей, каждая из которых имеет индивидуальный характер развития.
- Нижний — поражает клетчатку, находящуюся между миндалинами языка и неба, за нижней третью небной дужки. При одонтогенной причине развития остается редким видом абсцесса.
- Задний — осложняется отеком глоточной системы и нарушениями дыхания, посредственно проявляется у больных разных возрастов в соотношении 1:10.
- Супратонзиллярный — гной распространяется на миндалины и окружающую их клетчатку, накапливаясь вследствие плохого оттока, и являясь наиболее распространенной разновидностью нагноения.
- Латеральный — это самая тяжелая форма болезни, за счет вероятности распространения микрофлоры на глоточную область. Формируется после механических повреждений или в результате занесения инфекции.
- Околоминдальный — осложнение вследствие ангины с участием различных бактериальных микроорганизмов, сильно обостривших патологию вследствие снижения иммунитета и образовавшихся рубцов на поверхности гланд.
- Внешний — патология поражает поверхность миндалин и во врачебной практике встречается очень редко.
Страдающие от таких болезней, как иммунодефицит, анемия, сахарный диабет или люди имеющие предрасположенность к онкологии, входят в первоочередную группу риска по развитию тяжелых патологических состояний тонзиллита. Анатомических причин развития абсцесса не существует, поэтому терапевт при лечении всегда ориентируется на сопутствующую ему симптоматику.

Что может вызвать абсцесс
Лечить нарыв, который возникает вследствие нагноения, нужно полагаясь на индивидуальные симптомы. Патология может иметь разные первопричины: занесенная инфекция, осложнение после неправильного или отсутствующего лечения воспалений и развиваться в зависимости от множества внешних и внутренних факторов, не соблюдения самых элементарных правил личной и бытовой гигиены. При этом лечение будет кардинально отличаться от стандартных мер предотвращения распространения инфекций, и перешедшая в хронический и острый тонзиллит патология будет подвергнута самым эффективным и кардинальным медицинским методикам.
Симптомы паратонзиллярного абсцесса
На начальной стадии формирования абсцесса, когда хирургическое вмешательство еще не требуется, можно предупредить развитие осложнения терапевтическим лечением в стационарных условиях, полагаясь на четыре основных симптома: покраснения области гланд, боль при глотании с одной стороны горла и раскрытии рта. Со временем себя проявят все остальные признаки:
- иррадирующая в ухо и зубы боль;
- повышенные слабость;
- утомляемость и потливость;
- запах гнили изо рта;
- опухание языка;
- спазмы жевательных мышц;
- отек лимфоузлов;
- тошнота;
- нарушение пищеварения;
- сильная головная боль.
О быстром развитии патологии в течение 2-3 дней, кроме всего остального будут свидетельствовать галлюцинации, состояние бреда и температура выше 39°С.

Что делать и как лечить
При первых признаках и симптомах парантозиллярного абсцесса важно помнить, что лечение в домашних условиях невозможно, поэтому больного нужно немедленно госпитализировать. Для лечения не подойдут стандартные лекарства от ангины, использующиеся для лечения ангины или других заболеваний, в ходе которых могли проявиться подобные осложнения. В комплексе с предписанным докторами лечением применяются средства народной медицины, но увлекаться ими не стоит во избежание обострений.
На практике часто используются полоскания горла с помощью Ротокана, настоя Шалфея, Фурацилина, отвара ромашки или раствора соды. При своевременных мерах лечения, шансы на успешное выздоровление существенно увеличиваются. Существует три метода процедур, в зависимости от симптоматики и характера заболевания:
- Консервативная терапия — это эффективные на ранней стадии воспалительного процесса физиотерапевтические процедуры с применением местных и общих лекарств.
- Комплексная терапия — это самый популярный метод, за счет своей высокой терапевтической действенности различного рода совместных процедур.
- Хирургическое вмешательство — это физическое воздействие на поврежденные ткани глотки, для радикального и быстрого устранения перешедшего в тяжелую стадию недуга.
Основные процедуры, которые применяют на ранних стадиях воспаления: это назначение обезболивающих препаратов, таких как Новокаин и Дикаин, кроме них практикуется использование антисептиков, анальгетиков и внутримышечное введение антибиотических средств, среди которых наиболее востребованы в подобных случаях макролиды, цефалоспорины и амоксициллины. Например, Пенницилин и Цефазолин.
При частых заболеваниях ангиной самые рациональные действия — это удаления миндалин с обеих сторон, чтобы в будущем предотвратить возможность рецидива. После хирургической операции начинается стадия консервативного лечения с приемом лекарственных веществ и обработкой прооперированной области. Оно состоит из следующих процедур:
- Прием противовоспалительных и антигистаминных препаратов, анальгетиков, Парацетамола, интраконазола.
- Полоскания ротовой полости антисептическими средствами, например: Мирамистимином, Фурациллином.
- Внутривенная детоксикация с помощью гемодеза и аналогичных лекарств.
- Антибиотики: Амоксициллин, Пенициллин, Амикацин, Гентамицин, Цефтриаксон, Цефураксим и Цефазолин.
- Постельный режим, много жидкости внутрь, мягкая пища. До операции возможно кормление внутривенно с 0,9 % раствором натрия хлорида и 5 % глюкозы.
Оральным путем лекарства не принимаются во избежание усугубления состояния пациента. Они назначаются ректально, внутривенно, внутримышечно или парентерально.

Хирургические методы
После диагностирования и составления анамнеза отоларингологом, больного отправляют в стационарное отделение, где будет проходить непосредственное лечение вплоть до выздоровления или видимого улучшения его состояния. При выявлении парантозиллярного абсцесса вскрытые воспаленной области производят сразу же.
Перед началом операции пациенту делают обезболивание с помощью Лидокаина, Новокаина или Дикаина. Когда они начинают действовать, делается разрез поврежденной зоны, полость в которой происходит нагноение расширяется искусственным путем и вычищается глоточными щипцами. После всех манипуляций разрез обрабатывают антисептиками и вставляют в него резиновый дренаж для улучшения оттока экссудата. В случае нечастых заболеваниях ангиной, гланды не удаляют сразу после операции, а только по прошествии от 1 до 1,5 месяцев, чтобы избежать новых воспалений.

Осложнения и последствия
Из-за развития флегмоны в медиастинит начинается нагноение средостения крупных артерий и сердечно-сосудистой системы при попадании гноя на более глубокие уровни тканей глотки. Последствия недуга чреваты следующими осложнениями:
- Обширное заражение крови (септические процессы).
- Стеноз гортани с удушьем (сужение прохода).
- Тромбофлебит.
- Общий некроз тканей.
- Кровотечения шейных сосудов.
- Высокий риск летального исхода.
Все эти последствия требуют немедленного вмешательства специалистов с сопутствующей госпитализацией пациента, постоянным наблюдением за его состоянием и немедленной хирургической операцией.

Профилактика
Болезнь невозможно предупредить без своевременного обращения к терапевту и правильности назначенного им лечения в случае ранней диагностики. Чтобы избежать таких серьезных и тяжелых последствий, которые могут перейти в хроническую стадию развития, достаточно соблюдать некоторые предписанные общей медициной действия.
- Здоровый образ жизни, занятия спортом и частые прогулки на свежем воздухе.
- Лечение зубных инфекций, кариеса.
- Использовать антибактериальные мази, гели, мыла и шампуни.
- Правильно лечить фарингит, тонзиллит и остальные различные заболевания, носящие воспалительный характер.
- Укреплять иммунную систему систематическими водными процедурами и закаливаниями.
- Соблюдать личную гигиену полостей рта и носа.
Осенне-зимний период — наиболее частое время года, когда заболевания легко обостряются. Но и в межсезонье следует избегать переохлаждений, чтобы не спровоцировать парантозиллярный абсцесс и не пополнить 11,5 % ежегодно болеющих им. Кроме того, ни в коем случае нельзя заниматься самолечением. Правильное лечение может назначить только врач.
Источник
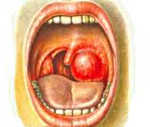
Паратонзиллярный абсцесс – острое гнойное воспаление околоминдаликовой клетчатки. Основные симптомы заболевания – односторонние болевые ощущения «рвущего» характера, усиливающиеся при глотании, повышенное слюноотделение, тризм, резкий запах изо рта, интоксикационный синдром. Диагностика основывается на сборе анамнестических сведений и жалоб больного, результатах фарингоскопии, лабораторных и инструментальных методах исследования. В терапевтическую программу входит антибактериальная терапия, промывание ротовой полости антисептическими средствами, хирургическое опорожнение абсцесса, при необходимости – абсцесстонзиллэктомия.
Общие сведения
Термин «паратонзиллярный абсцесс» используется для обозначения финальной стадии воспаления – образования гнойной полости. Синонимические названия – «флегмонозная ангина» и «острый паратонзиллит». Заболевание считается одним из наиболее тяжелых гнойных поражений глотки. Более чем в 80% случаев патология возникает на фоне хронического тонзиллита. Чаще всего встречается у лиц в возрасте от 15 до 35 лет. Представители мужского и женского пола болеют с одинаковой частотой. Для данной патологии характерна сезонность – заболеваемость увеличивается в конце осени и в начале весны. В 10-15% паратонзиллит приобретает рецидивирующее течение, у 85-90% больных обострения наблюдаются чаще одного раза в год.
Причины паратонзиллярного абсцесса
Основная причина развития – проникновение патогенной микрофлоры в ткани, окружающие небные миндалины. Паратонзиллярный абсцесс редко диагностируется в качестве самостоятельного заболевания. Пусковыми факторами являются:
- Бактериальные поражения глотки. Большинство абсцессов околоминдаликовых тканей возникает в виде осложнения острого тонзиллита или обострения хронической ангины, реже – острого фарингита.
- Стоматологические патологии. У некоторых пациентов болезнь имеет одонтогенное происхождение – причиной становится кариес верхних моляров, периостит альвеолярных отростков, хронический гингивит и пр.
- Травматические повреждения. В редких случаях формирование абсцесса в прилегающих к миндалине тканях происходит после инфицирования ран слизистой оболочки этой области.
В роли возбудителей обычно выступают Streptococcus pyogenes, Staphylococcus aureus, несколько реже – Escherichia coli, Haemophilus influenzae, различные пневмококки и клебсиеллы, грибы рода Candida. К факторам, увеличивающим риск развития патологии, относятся общее и местное переохлаждение, снижение общих защитных сил организма, аномалии развития миндалин и глотки, табакокурение.
Патогенез
Паратонзиллярный абсцесс в большинстве случаев осложняет течение одной из форм тонзиллита. Образованию гнойника верхней локализации способствует наличие более глубоких крипт в верхней части миндалины и существование желез Вебера, которые активно вовлекаются в процесс при хронической ангине. Частые обострения тонзиллита приводят к формированию рубцов в районе устьев крипт и небных дужек – происходит сращение с капсулой миндалины. В результате нарушается дренирование патологических масс, создаются условия для активного размножения микрофлоры и распространения инфекционного процесса внутрь клетчатки. При одонтогенном происхождении заболевания патогенная микрофлора проникает в околоминдаликовые ткани вместе с током лимфы. При этом поражение небных миндалин может отсутствовать. Травматический паратонзиллит является результатом нарушения целостности слизистой оболочки и проникновения инфекционных агентов из полости рта непосредственно вглубь тканей контактным путем.
Классификация
В зависимости от морфологических изменений в полости ротоглотки выделяют три основные формы паратонзиллярного абсцесса, которые также являются последовательными стадиями его развития:
- Отечная. Характеризуется отечностью околоминдаликовых тканей без выраженных признаков воспаления. Клинические симптомы зачастую отсутствуют. На этом этапе развития заболевание идентифицируется редко.
- Инфильтрационная. Проявляется гиперемией, местным повышением температуры и болевым синдромом. Постановка диагноза при этой форме происходит в 15-25% случаев.
- Абсцедирующая. Формируется на 4-7 день развития инфильтрационных изменений. На этой стадии наблюдается выраженная деформация зева за счет массивного флюктуирующего выпячивания.
С учетом локализации гнойной полости принято выделять следующие формы патологии:
- Передняя или передневерхняя. Характеризуется поражением тканей, расположенных над миндалиной, между ее капсулой и верхней частью небно-язычной (передней) дужки. Наиболее распространенный вариант болезни, встречается в 75% случаев.
- Задняя. При этом варианте абсцесс формируется между небно-глоточной (задней) дужкой и краем миндалины, реже – непосредственно в дужке. Распространенность – 10-15% от общего числа больных.
- Нижняя. В этом случае пораженная область ограничена нижним полюсом миндалины и латеральной стенкой глотки. Наблюдается у 5-7% пациентов.
- Наружная или боковая. Проявляется образованием абсцесса между боковым краем небной миндалины и стенкой глотки. Наиболее редкая (до 5%) и тяжелая форма патологии.
Симптомы паратонзиллярного абсцесса
Первый симптом поражения околоминдаликовой клетчатки – резкая односторонняя боль в горле при глотании. Только в 7-10% случаев отмечается двухстороннее поражение. Болевой синдром довольно быстро становится постоянным, резко усиливается даже при попытке глотнуть слюну, что является патогномоничным симптомом. Постепенно боль приобретает «рвущий» характер, возникает иррадиация в ухо и нижнюю челюсть. Одновременно развивается выраженный интоксикационный синдром – лихорадка до 38,0-38,5° C, общая слабость, ноющая головная боль, нарушение сна. Умеренно увеличиваются нижнечелюстные, передние и задние группы шейных лимфоузлов. Наблюдается стекание слюны с угла рта в результате рефлекторной гиперсаливации. У многих пациентов определяется гнилостный запах изо рта.
Дальнейшее прогрессирование приводит к ухудшению состояния больного и возникновению тонического спазма жевательной мускулатуры – тризму. Этот симптом является характерным для паратонзиллярного абсцесса. Наблюдаются изменения речи, гнусавость. При попытке проглатывания жидкая пища может попадать в полость носоглотки, гортань. Болевой синдром усиливается при повороте головы, вынуждая больного держать ее наклоненной в сторону поражения и поворачиваться всем телом. Большинство пациентов принимают полусидячее положение с наклоном головы вниз или лежа на больном боку.
У многих больных на 3-6 день происходит самопроизвольное вскрытие полости абсцесса. Клинически это проявляется внезапным улучшением общего состояния, снижением температуры тела, незначительным уменьшением выраженности тризма и появлением примеси гнойного содержимого в слюне. При затяжном или осложненном течении прорыв происходит на 14-18 день. При распространении гнойных масс в окологлоточное пространство вскрытие гнойника может не наступить вовсе, состояние больного продолжает прогрессивно ухудшаться.
Осложнения
К наиболее частым осложнениям относятся диффузная флегмона шеи и медиастинит. Они наблюдаются на фоне перфорации боковой стенки глотки и вовлечения в патологический процесс парафаренгиального пространства, откуда гнойные массы распространяются в средостение или к основанию черепа (редко). Реже встречается сепсис и тромбофлебит пещеристого синуса, возникающий при проникновении инфекции в мозговой кровоток через миндаликовые вены и крыловидное венозное сплетение. Аналогичным образом развиваются абсцессы головного мозга, менингит и энцефалит. Крайне опасное осложнение – аррозивное кровотечение вследствие гнойного расплавления кровеносных сосудов окологлоточного пространства.
Диагностика
Из-за наличия ярко выраженной патогномоничной клинической картины постановка предварительного диагноза не вызывает трудностей. Для подтверждения отоларингологу обычно достаточно данных анамнеза и результатов фарингоскопии. Полная диагностическая программа включает в себя:
- Сбор анамнеза и жалоб. Зачастую абсцесс образуется на 3-5 день после излечения острой спонтанной ангины или купирования симптомов хронической формы болезни. Врач также акцентирует внимание на возможных травмах области ротоглотки, наличии очагов инфекции в ротовой полости.
- Общий осмотр. Многие пациенты поступают в медицинское учреждение с вынужденным наклоном головы в больную сторону. Выявляется ограничение подвижности шеи, увеличение регионарных лимфатических узлов, гнилостный запах из ротовой полости и фебрильная температура тела.
- Фарингоскопия. Наиболее информативный метод диагностики. Позволяет визуально определить наличие флюктуирующего шаровидного выпячивания околоминдаликовой клетчатки, покрытого гиперемированной слизистой оболочкой. Часто на его поверхности имеется небольшой участок желтоватого цвета – зона будущего прорыва гнойных масс. Образование может вызывать асимметрию зева – смещение язычка в здоровую сторону, оттеснение небной миндалины. Локализация гнойника зависит от клинической формы патологии.
- Лабораторные тесты. В общем анализе крови отмечаются неспецифические воспалительные изменения – высокий нейтрофильный лейкоцитоз (15,0×109/л и более), увеличение СОЭ. Выполняется бактериальный посев для идентификации возбудителя и определения его чувствительности к антибактериальным средствам.
- Аппаратные методы визуализации. УЗИ области шеи, КТ шеи, рентгенография мягких тканей головы и шеи назначаются с целью дифференциальной диагностики, исключения распространения патологического процесса в парафарингеальное пространство, средостение и т. д.
Патологию дифференцируют с дифтерией, скарлатиной, опухолевыми заболеваниями, аневризмой сонной артерии. В пользу дифтерии свидетельствует наличие грязно-серого налета на слизистых оболочках, отсутствие тризма и обнаружение палочек Леффлера по данным бак. посева. При скарлатине выявляются мелкоточечные кожные высыпания, в анамнезе присутствует контакт с больным человеком. Для онкологических поражений характерно сохранение нормальной температуры тела или незначительный субфебрилитет, отсутствие выраженного болевого синдрома, медленное развитие симптоматики. При наличии сосудистой аневризмы визуально и пальпаторно определяется пульсация, синхронизированная с ритмом сердца.
Лечение паратонзиллярного абсцесса
Основная цель лечения на стадии отека и инфильтрации – уменьшение воспалительных изменений, при образовании абсцесса – дренирование полости и санация очага инфекции. Из-за высокого риска развития осложнений все терапевтические мероприятия осуществляются только в условиях стационара. В план лечения входит:
- Медикаментозная терапия. Всем пациентам назначают антибиотики. Препаратами выбора являются цефалоспорины II-III поколения, аминопенициллины, линкозамиды. После получения ре зультатов бактериального посева схему лечения корректируют с учетом чувствительности возбудителя. В качестве симптоматической терапии применяют жаропонижающие, обезболивающие и противовоспалительные препараты, иногда проводят инфузионную терапию. Для полоскания ротовой полости используют растворы антисептиков.
- Оперативные вмешательства. При наличии сформировавшегося гнойника в обязательном порядке выполняют вскрытие паратонзиллярного абсцесса и дренирование полости под регионарной анестезией. При рецидивирующем течении хронической ангины, повторных паратонзиллитах или неэффективности предыдущей терапии осуществляют абсцесстонзиллэктомию – опорожнение гнойника одновременно с удалением пораженной небной миндалины.
Прогноз и профилактика
Прогноз при паратонзиллярном абсцессе зависит от своевременности начала лечения и эффективности проводимой антибиотикотерапии. При адекватной терапии исход заболевания благоприятный – полное выздоровление наступает спустя 2-3 недели. При возникновении внутригрудных или внутричерепных осложнений прогноз сомнительный. Профилактика заключается в своевременной санации гнойных очагов: рациональном лечении ангины, кариозных зубов, хронического гингивита, воспаления аденоидных вегетаций и других патологий, прохождении полноценного курса антибактериальной терапии.
Источник